心衰竭
重點整理
- 心衰竭(HF)是因幫浦效能不佳造成心輸出量下降,常引起呼吸困難、疲倦、水腫與鬱血。
- 常見病因包括 冠狀動脈疾病、心肌梗塞、高血壓、瓣膜疾病與心肌病變。
- 心輸出量取決於心率與每搏量,而每搏量由前負荷、後負荷與心肌收縮力決定。
- HFrEF 是最常見 HF 表型,常與 CAD/MI 損傷及長期未控制高血壓造成的後負荷壓力相關。
- 依 EF 分層的表型分流常用閾值:HFrEF ⇐40%、HFmrEF 41-49% 且有症狀、HFpEF >=50% 且有症狀。
- NYHA 功能分級(I-IV)可指引對預期基線表現、進展風險與照護強度的判斷。
- 急性失代償性心衰竭(ADHF)表現為突然惡化,需快速升級處置。
- 周產期心肌病是妊娠相關收縮性心衰病因,需依母胎安全進行調整。
- 核心管理結合藥物治療、鈉與液體策略、症狀追蹤及協調追蹤。
- 次級預防營養應在控鈉同時搭配足量蛋白質攝取,以降低低白蛋白血症相關水腫惡化風險。
- 在 HF 中,藥物負擔加上飲食種類不足可導致微量營養素缺乏(如鈣、葉酸、鎂、鋅與維生素 C、D、E、K),因此營養監測與營養師追蹤屬安全重點。
- 在嬰幼兒與兒童中,先天性心臟缺陷是 HF 的重要驅動因素,常表現為餵食不耐受、出汗、生長遲滯與鬱血徵象。
病理生理
當心肌幫浦功能無法滿足組織氧合與灌流需求時,會發生 HF。前向血流減少與代償性體液滯留路徑會造成疲倦、肺鬱血與周邊水腫。隨病程進展,個案會由無症狀高風險狀態沿連續譜發展至末期疾病。
心輸出量是心率與每搏量的乘積(CO = HR x SV),典型成人靜息心輸出量約為 4-5 L/min。每搏量受前負荷(心室充盈)、後負荷(射血阻力)與收縮力(心肌收縮強度)影響。當這些關係無法維持足夠全身灌流時,即會發展為 HF。
病因包含由 冠狀動脈疾病 與 MI 造成的缺血性損傷、慢性 高血壓評估與管理 造成的壓力負荷、結構性瓣膜功能異常,以及遺傳性或後天性心肌病變。這些機轉會損害心室充盈與/或射血,並降低有效灌流儲備。
HF 的族群風險模式包括高負擔的高血壓、缺血性心臟病、心房顫動與糖尿病,在部分黑人與西語裔族群中觀察到較高發生率。這支持在常規心血管評估中及早進行風險趨勢篩檢。
在 HFrEF 路徑中,收縮力下降會降低射血效能與前向血流。CAD/MI 可減少心肌細胞氧供,而長期未控制高血壓可驅動代償性左心室肥厚,後期失代償並形成收縮性心衰模式。
HFpEF 路徑由心室僵硬與充盈受損驅動。在這類模式中,進入心室與射出的血量可按比例同時下降,因此即使心輸出量降低,測得 EF 仍可維持在保留範圍。
在妊娠晚期及產後早期,周產期心肌病 可出現新發收縮功能障礙,其徵象可能與常見妊娠不適重疊。若未仔細評估呼吸困難、端坐呼吸、肺鬱血與血流動力學趨勢,這種重疊可能延誤診斷。
代償性牽張可短暫增加每搏量(Frank-Starling 反應),但慢性壓力與容量負荷最終會轉為適應不良。隨時間推移,心室可能肥厚或擴張、回彈下降且收縮力減弱,進而造成持續 HF 症狀負擔。
在兒科族群中,先天性結構缺陷可造成早期壓力或容量負荷,進展為肺鬱血、體循環靜脈鬱血與心輸出量儲備下降。臨床惡化常先在餵食與哭鬧時顯現,因嬰兒能量需求上升很快。
分類
- 左心衰竭: 以肺鬱血模式為主(呼吸困難、端坐呼吸、囉音、射出分率下降趨勢)。
- 右心衰竭: 以體循環靜脈鬱血模式為主(周邊水腫、腹水、肝腫大、頸靜脈怒張)。
- 依射出分率分類: HFrEF 常為 ⇐40%;HFmrEF 常為 41-49% 且有症狀;HFpEF 常為 >=50% 且有症狀。
- ACC/AHA/HFSA Stage A-D 架構: Stage A = 有風險但無結構損傷/症狀;Stage B = 有結構損傷但無症狀;Stage C = 有結構損傷且有症狀;Stage D = 進階症狀性疾病並伴重大功能受限/住院風險。
- NYHA Class I-IV: 依症狀限制程度劃分功能狀態,由無限制到靜息也有症狀。
- 急性失代償 HF(ADHF): 突然或漸進惡化,需緊急門診升級或住院。
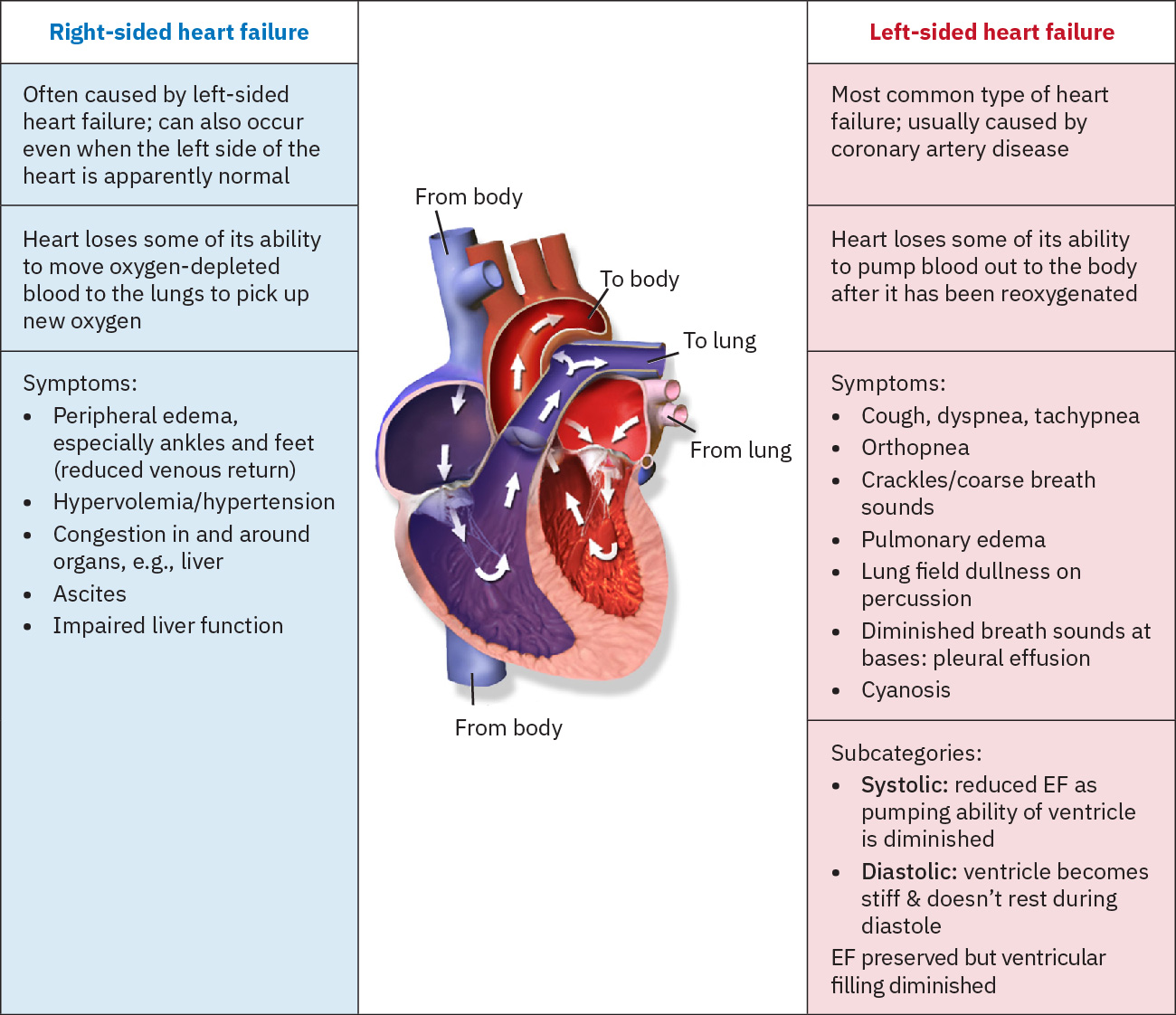 Illustration reference: OpenStax Clinical Nursing Skills Ch.18.2.
Illustration reference: OpenStax Clinical Nursing Skills Ch.18.2.
護理評估
NCLEX 重點
題目重點在區分預期基線表現與需立即通知醫療人員的急性失代償。
- 評估水腫負荷、肺部聲音、意識狀態與腎功能的基線與目前變化。
- 辨識個案可能低估早期 HF 症狀;應以聚焦病史加上目標性身體評估補足此落差。
- 先從一般觀察線索著手:個案姿勢、呼吸型態、膚色/蒼白與基線意識。
- 評估左心與右心症狀模式,包括端坐呼吸/夜間陣發性呼吸困難、腫脹分布、腹水與頸靜脈怒張。
- 依部位與特性描述呼吸與心血管發現:異常肺音、咳嗽/痰液顏色-性狀-量、S1/S2 變化、雜音、心律不整與周邊脈搏品質。
- 有周邊水腫時進行分級趨勢評估(如凹陷性水腫 0 到 4+),並與基線肢體發現比較。
- 評估腹部體液鬱積發現(腹水、肝腫大、肝脾腫大),尤其在右心衰模式中。
- 評估 NYHA 功能分級,以脈絡化預期耐受並辨識具意義下降。
- 評估 ADHF 線索:呼吸困難惡化、水腫增加、新發/惡化囉音、意識混亂與少尿。
- 在一致條件下測量體重(理想為晨起排尿後、相同衣著),並將快速增加視為失代償線索(常見約 3 lb/日或 5 lb/週)。
- 將端坐呼吸進展(如需要超過兩個枕頭或需在躺椅直立睡眠)視為肺鬱血惡化證據。
- 在囉音背景下出現粉紅泡沫痰或氧飽和度低於約 92%,應升級為急性肺水腫疑慮。
- 在兒科先天性 HF 情境中,評估餵食疲勞、餵食/哭鬧時出汗、生長不良、周邊脈搏減弱、肝腫大/腹脹、水腫與額外 S3 奔馬律模式。
- 對蒼白、嗜睡、心搏過緩、呼吸暫停或自發活動極少,應升級為即將心肺崩潰徵象。
- 當懷疑 HF 惡化有缺血因素時,使用結構化胸痛評估(如 PQRST)。
- 追蹤 HF 評估與監測使用的診斷:BNP(正常常見 <100 pg/mL)、胸部 X 光肺鬱血/心臟擴大、超音波心臟圖射出分率(正常常見約 55-60%、>70% 的高動力情境伴舒張功能障礙疑慮、<40% 伴更高嚴重心律不整風險)與 ECG 節律發現。
- 以連續趨勢搭配臨床情境解讀 BNP,因高血容量造成心室牽張通常會提高 BNP 並伴隨鬱血惡化風險。
- 追蹤反映嚴重度與共病影響的輔助檢驗趨勢:鉀、BUN/肌酸酐、糖化血色素、肝酵素與 TSH。
- 評估食慾、早飽與食物種類型態,因 HF 中反覆低多樣性攝取會增加微量營養素缺乏風險。
- 可取得時,結合 EF 情境與心室容積趨勢(
SV = EDV - ESV、EF = SV/EDV)解讀收縮表現的時間變化。
護理措施
- 在急性惡化時優先保障氧合:置於高 Fowler 姿勢並依醫囑給予 補充氧療,使飽和度維持 >=92%。
- 安全給藥並監測 HF 藥物類別,特別注意利尿治療引發的電解質失衡。
- 使用 beta-blocker、ACE 抑制劑/ARB、利尿劑與硝酸酯時,需高頻血流動力學檢查;若不符合醫囑安全參數(如脈搏 <60 bpm)應停藥並升級。
- 在重度低輸出失代償(如 MI 後或心臟手術後情境)中,準備暫時性主動脈內氣球幫浦支持,並監測股動脈通路出血與遠端脈搏變化。
- 審慎核對 RAAS 調節方案;除非專科轉換流程明確指示時間與替代,否則避免 ACE 抑制劑 + ARB + ARNI 併用。
- 加強症狀自我管理與緊急回報閾值教育,以減少可預防的 ADHF 住院。
- 強化低鈉飲食策略(目標常見 <2 g/日)、每日體重、血壓紀錄與追蹤依從。
- 教導實用控鈉技巧:閱讀營養標示、追蹤每日攝取、減少加工/速食/罐頭高鈉食物。
- 對 RAAS 調節與保鉀路徑個案,當鉀風險升高時,強化避免高鉀飲食/代鹽。
- 醫囑限制液體時加強衛教(進階 HF 或肺水腫情境常見少於約 1.5-2 L/日)。
- 對疲倦或呼吸困難導致攝取受限者,與營養師合作採少量高營養密度餐與低負擔備餐策略。
- 在持續攝取不足或飲食種類少時,協調聚焦微量營養素的營養檢視,並考慮依醫師指示規劃補充。
- 依醫囑執行/協助每日或每週體重、監測出入量,並於處方時使用彈性襪。
- 出現突發胸痛、嚴重呼吸困難或新發白/粉紅泡沫痰時立即升級。
- 教導出院風險修正重點:戒菸、減少或避免酒精、循序漸進有氧活動與遵從追蹤計畫。
- 強化建議疫苗(流感、COVID-19、肺炎鏈球菌)以降低感染觸發 HF 復發風險。
- 鼓勵活動-休息平衡、端坐呼吸時抬高床頭/睡姿調整、戒菸,並參與 跨照護轉銜的心臟復健。
- 採集中照護與排程休息時段,以降低疲倦與心臟工作負荷。
- 當疾病負擔影響依從與生活品質時,支持心理社會因應並轉介心理健康與支持團體資源。
- 在兒科先天性 HF 路徑中,準備類別型藥物計畫(loop/thiazide 類利尿劑、ACE 抑制劑、醛固酮拮抗劑、beta-blocker、正性肌力藥、抗心律不整藥),並嚴密監測節律與電解質。
- 對兒科 digoxin 路徑,給藥前以心尖脈測 1 分鐘;若嬰兒心尖心率低於 100 bpm(或低於醫囑年齡參數)應停藥並通知醫師,並監測噁心、嘔吐、心搏過緩或心律不整毒性線索。
- 對接受 digoxin 合併利尿治療的兒童,密切追蹤鉀與鎂,因電解質耗竭會增加毒性風險。
- 當需要先天缺陷矯正或末期惡化需移植層級評估時,協調高頻追蹤與即時升級。
- 使用 SMART 導向結果目標:氧飽和度 >=92%、能以較少呼吸困難完成分組 ADL、水腫 ⇐2+、體重/體液狀態穩定,且藥物核對與現行醫囑一致。
ADHF 升級風險
呼吸困難惡化、水腫進展、意識混亂與尿量下降可提示急性失代償,需緊急升級處置。
藥理學
| 藥物類別 | 範例 | 關鍵護理注意事項 |
|---|---|---|
| 利尿治療 | 類別型 HF 用藥 | 降低鬱血;監測每日體重、尿量、鉀、BUN/肌酸酐與血流動力學耐受。IV furosemide 應緩慢給藥以降低耳毒性風險。 |
| ACE 抑制劑、ARB 與 ARNI 治療 | 類別型 HF 用藥 | 調節 RAAS 路徑以降低壓力負荷與不良重塑;監測血壓、腎功能與鉀趨勢。 |
| Beta-blocker 治療 | metoprolol(beta-1 選擇性)、carvedilol(非選擇性) | 降低心率並可能改善心室充盈;監測不耐受、反應性氣道疾病支氣管痙攣風險與惡化狀態。 |
| 醛固酮拮抗劑治療 | 類別型 HF 用藥 | 支持減少體液;監測電解質與腎功能趨勢。 |
| sodium-glucose-cotransporter-2-inhibitors(SGLT2 抑制劑治療) | 類別型 HFrEF 用藥 | 原為糖尿病治療類別,現用於 HF 路徑;監測體液狀態與耐受性。 |
| [ivabradine] 與 hydralazine/isosorbide 輔助路徑 | 第一線優化後仍有症狀的特定 HFrEF 用藥 | 在症狀持續時作為降心率或降後負荷策略;監測心搏過緩與低血壓。 |
| 正性肌力治療 | [digoxin] 與類別型急性/進階用藥 | 在特定情境支持收縮力;需密切血流動力學監測。 |
臨床判斷應用
臨床情境
一位慢性 HF 個案基線 NYHA Class II,主訴一夜體重增加 3 lb、呼吸困難惡化,並出現新發踝部水腫與尿量下降。
- 辨識線索: 體重快速增加、呼吸惡化、水腫進展與少尿顯示體液滯留加速。
- 分析線索: 發現提示由慢性基線向 ADHF 轉換。
- 確定優先假設: 立即優先是防止呼吸與灌流惡化。
- 提出解決方案: 迅速升級、加強監測並執行醫囑氧療/利尿介入。
- 採取行動: 無延遲向醫師回報趨勢資料與複評發現。
- 評估結果: 在氧飽和度 >=92% 下呼吸困難改善,水腫趨向 ⇐2+,尿量改善且體重穩定。
相關概念
- 冠狀動脈疾病 - 缺血性心肌損傷是 HF 常見病因與進展驅動因子。
- 心血管系統 - 核心心血管生理可解釋前向血流衰竭與鬱血模式。
- 心血管與周邊血管護理評估 - 結構化檢查發現有助早期辨識失代償。
- 體液容積過多(高血容量) - 體液滯留路徑與水腫及肺鬱血管理互有重疊。
- 血管張力素受體-腦啡肽酶抑制劑 - ARNI 路徑為指引導向 HFrEF 治療選項,需專屬安全監測。
- 鈉-葡萄糖共同運輸蛋白 2 抑制劑 - SGLT2 抑制劑 可透過滲透性利尿與降低心室負荷改善 HF 結果。
- ivabradine - If 電流抑制可作為特定穩定 HFrEF 路徑的輔助心率策略。
- 先天性心臟缺陷(無發紺型與發紺型)模式 - 兒科結構性病變是嬰兒 HF 常見上游病因。
- 先天性心臟病相關肺動脈高壓與 PPHN - 肺血管壓力過負荷可與 HF 並存並惡化病程。
- digoxin - 在部分兒科心衰計畫中屬高警示正性肌力路徑。
- 周產期心肌病 - 妊娠相關收縮功能障礙可呈現急性或進行性 HF。
- 再住院降低計畫(HRRP)與價值導向給付 - 出院與追蹤可靠性強烈影響 HF 30 天結果。
自我檢核
- 哪些發現可區分預期慢性 HF 與急性失代償 HF?
- NYHA 分級如何改變護理評估期待與升級閾值?
- 在 HF 自我管理中,哪些居家監測線索應觸發當日聯絡醫療人員?