系統化 ECG 判讀與心律不整分流
重點整理
- 可靠的 ECG 判讀始於固定順序:心率、節律規則性與波形-間期評估。
- 實用心率算法是計算 6 秒節律條(30 個大格)中的 R 波數,再乘以 10。
- 常見正常間期參考為 PR 0.12-0.20 s、QRS 0.06-0.12 s、QT 約 0.36-0.44 s。
- 正常竇性心律通常為 60-100/min,R-R 間期規則,且 P→QRS→T 序列有序。
- 男性 QT 超過約 0.47 s、女性超過約 0.48 s 時,長 QT 風險增加。
- 新發異常節律需立即床邊評估是否有心輸出量下降徵象。
- 心室心搏過速、心室顫動與第三度 AV 傳導阻滯屬急症節律。
 Illustration reference: OpenRN Health Alterations Ch.5.3.
Illustration reference: OpenRN Health Alterations Ch.5.3.
病理生理
心律判讀反映內在起搏傳導系統的傳導過程。竇房結是主要起搏點(60-100 beats/min),房室結必要時可提供 40-60 beats/min 起搏,遠端備援起搏可降至 20-40 beats/min。任一層級節律受干擾都可能破壞心室協調收縮,降低有效前向血流。
正常傳導由 SA node 起始,經結間傳導路徑至 AV node,再經 His 束、左右束支與 Purkinje fibers。竇性心律框架包括:衝動起源於 SA node、心率通常 60-100/min,且 SA-to-AV 傳導約在 <=0.12 秒內到達,無過度延遲。
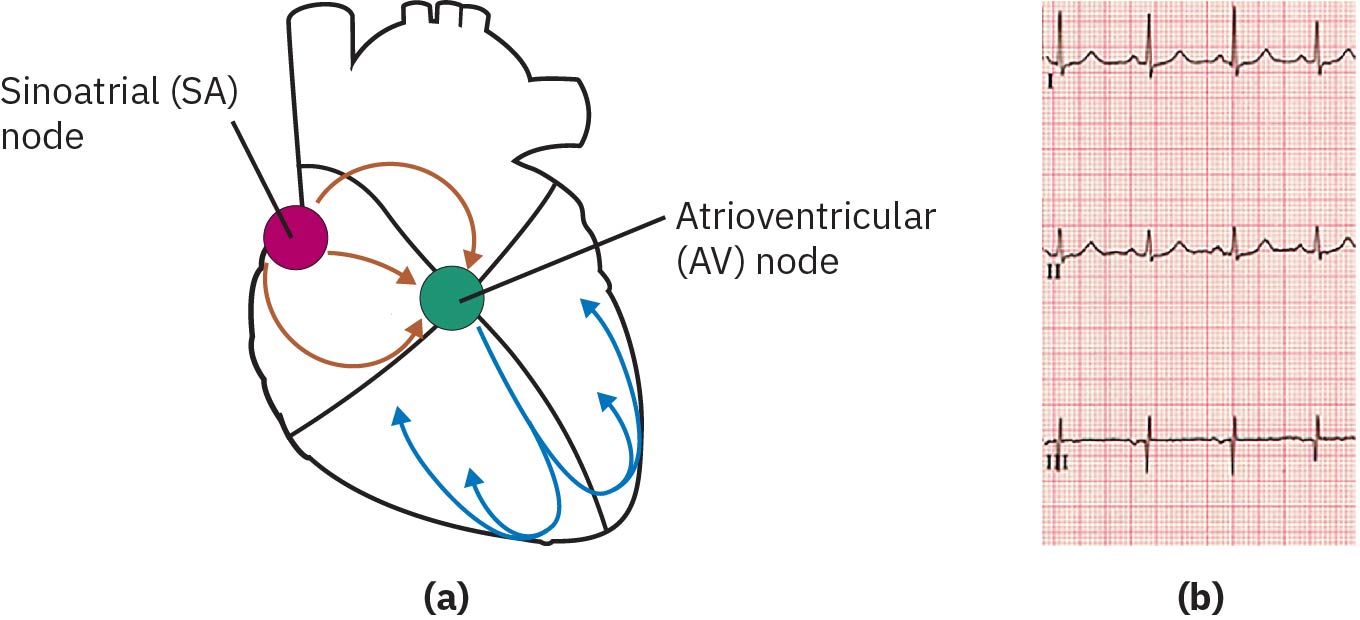 Illustration reference: OpenStax Clinical Nursing Skills Ch.18.2.
Illustration reference: OpenStax Clinical Nursing Skills Ch.18.2.
若 SA node 放電失敗,交界區 AV node 起搏可提供較慢備援節律(常見 40-60/min)。這可能暫時維持血壓,但仍可能因心率與充盈動力下降而出現低輸出症狀。
波形時序代表去極化與再極化事件。ECG 紙上 1 小格為 0.04 秒,1 大格為 0.2 秒。關鍵測量包括 PR 間期(0.12-0.20 秒)、QRS 寬度(0.06-0.12 秒)與 QT 間期(約 0.36-0.44 秒);QT 會隨心率變化,臨床常以校正 QT(QTc)趨勢追蹤。 心動週期對照有助於床邊判讀:P 波對應心房去極化,QRS 對應心室去極化與收縮起始,T 波對應心室再極化/舒張。
異位搏動可源自 SA node 以外病灶,可能表現為早發心房、交界區或心室收縮。常見誘因包括缺血、藥物效應(含 digitalis 類藥物)、電解質或酸鹼失衡、缺氧、自律神經刺激變化、興奮劑暴露(例如 cocaine、methamphetamine 或過量 caffeine)、結構性/感染性心臟損傷,以及鈍性胸部外傷型態。 低血鉀是高鑑別價值的心律不整電解質誘因,因再極化穩定性依賴鉀離子。
分類
- Sinus rhythms: 衝動起源於 SA node;可為正常、心搏過緩或心搏過速。
- Atrial rhythms: 電活動起源於心室以上,但不屬正常竇性節律型態。
- Ventricular rhythms: 衝動起源於心室,常伴隨血液動力學不穩定。
- Conduction blocks: 傳導路徑延遲或中斷,包括 AV block 各型態。
- Regularity patterns: R-R 間距可為規則、不規則中的不規則、規則中的不規則,或偶發不規則型態。
常見型態群組
- Sinus tachycardia: 成人心率 >100/min,PR 與 QRS 間期通常規則;常見誘因包括壓力/運動、脫水、興奮劑(含 caffeine 與 cocaine)、低血容量、貧血與發燒/感染。
- Sinus bradycardia: 成人心率 <60/min;可為生理性(例如受過訓練運動員)或伴隨低輸出症狀。
- Atrial fibrillation: 節律不規則中的不規則、無清楚 P 波、PR 間期無法判定,且 QRS 通常狹窄(<0.12 s);應優先評估低輸出與中風風險。心室率控制的 AF 常為 60-100/min,持續 >100/min 提示 rapid-ventricular-response 生理。
- Atrial flutter: 鋸齒狀心房活動(常約 240-300/min),心室反應非 1:1;PR 間期常無法測量。
- AF/flutter nutritional-risk context: 過量 caffeine 或 alcohol 攝取,以及慢性心代謝負擔(例如高膽固醇與高血壓)可與 AF/flutter 誘因共存並加重症狀。
- PVC spectrum: 竇性背景中的寬型心室早期收縮;需辨識二聯律、三聯律、成對 PVC、R-on-T 風險型態與心室心搏過速短陣型態(常見 >3 個連續 PVC)。
- Pause-pattern distinction: PVC 後常見代償間歇;PAC 相關間歇常為非代償/較短。
- SVT: 狹窄波群快速節律(常 >160/min),P 波不易辨識。
- SVT trigger context: 過量 caffeine/alcohol 暴露與更廣泛心血管疾病負擔可誘發反覆發作。
- Ventricular tachycardia: 通常為寬波群節律,約 150-200/min,無明確 P 波/PR 間期,且有高度血液動力學崩潰風險。
- Torsades de pointes: 多型性 VT,波形呈扭轉,常與 QT 延長相關。
- Long-QT syndrome context: 營養-電解質缺乏(尤其低鉀、低鎂、低鈣)可延長 QT 並提高 torsades 風險。
- Ventricular fibrillation: 基線混亂,常 >200/min,無可辨識 P/PR/QRS 波群,且無組織化心輸出。
- Common VT/VF trigger set: 急性心肌梗塞、心衰竭失代償、電解質失衡、非法物質暴露、休克狀態與藥物相關促心律不整。
- Asystole/PEA context: Asystole 為電性靜止;PEA 為有電活動但無可觸及脈搏。
- AV blocks: 第一度(PR >0.20 秒)、第二度 I 型(PR 逐漸延長後 QRS 脫落)、第二度 II 型(PR 固定但 QRS 脫落且進展風險較高)、第三度(完全 AV 解離,常見緩慢心室逸搏約 20-40/min、QRS 寬化,並伴隨頭暈、昏厥或低血壓等低灌流症狀)。
- Bundle branch block context: 心室內傳導延遲,QRS 變寬(>0.12 秒)。
- Paced rhythms: 起搏尖波出現在被起搏腔去極化前(心房尖波先於 P 波、心室尖波先於寬 QRS、AV 起搏可見雙尖波)。
- ST-segment abnormality: 抬高或壓低可提示急性缺血/梗塞型態,需立即升級處置。
- ACS subtype cueing: 不穩定型心絞痛可見缺血性 ST/T 變化但無生物標記上升;NSTEMI 常見 troponin 上升但無持續 ST 抬高;STEMI 在連續導程出現 ST 抬高且需緊急再灌流。
- Morphology warning clues: 明顯 P 波振幅變化(心房擴大或鉀失衡)、P 波消失/基線不規則(心房顫動型態)、病理性/增大 Q 波變化(可能梗塞或心室擴大)、T 波低平(可能心肌氧輸送受損)、以及 ST 抬高/壓低位移(急性損傷或缺血/缺氧脈絡)。
- U-wave prominence cue: 新發或明顯 U 波常提示低血鉀,且可伴隨心搏過速或其他傳導不穩定。
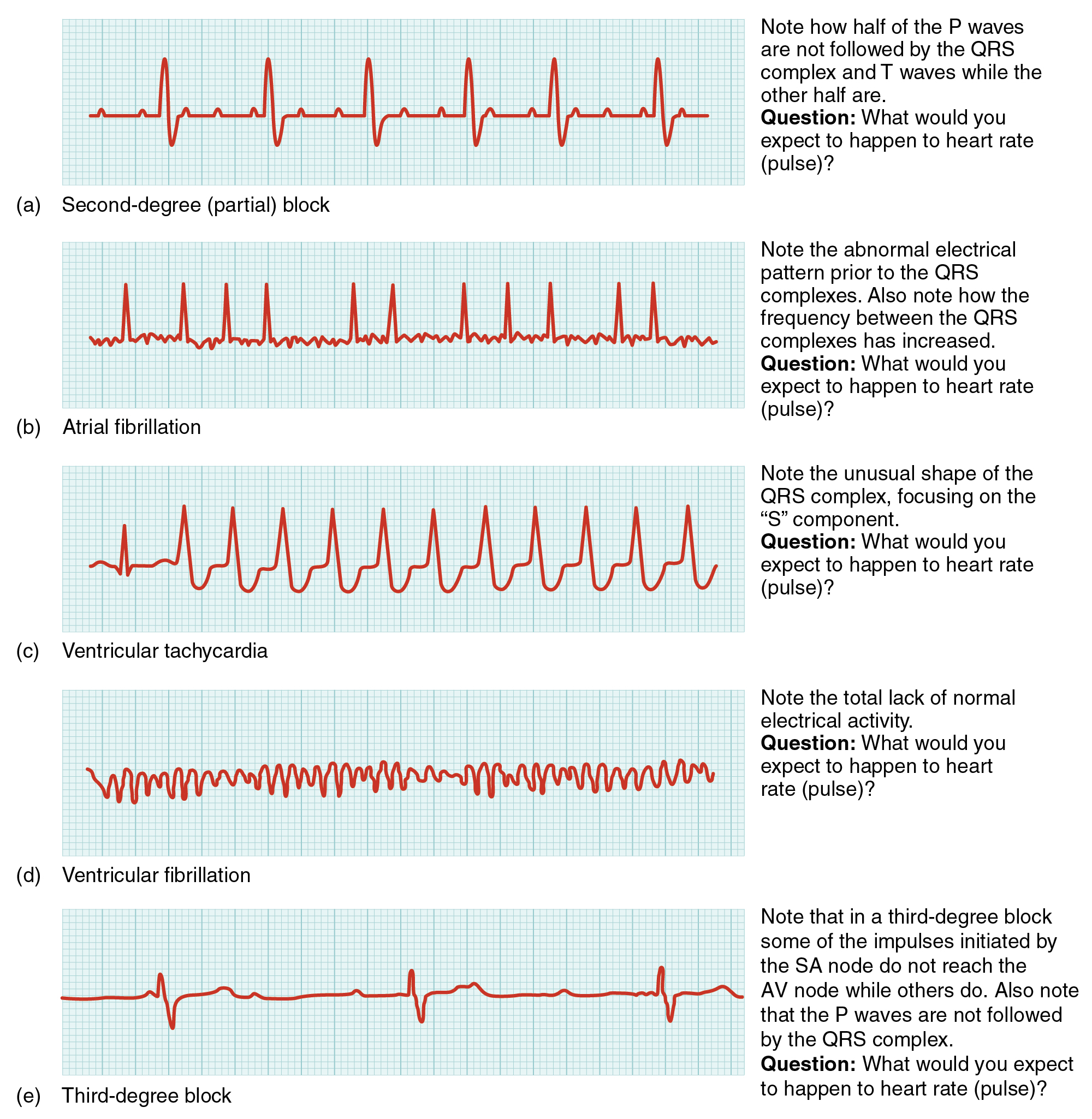 Illustration reference: OpenRN Nursing Pharmacology 2e Ch.6.3.
Illustration reference: OpenRN Nursing Pharmacology 2e Ch.6.3.
護理評估
NCLEX 重點
優先事項不僅是辨識節律條型態,更要判斷目前灌流是否不穩定。
- 以一致方法計算心房率與心室率,並比較是否一致。
- 當追蹤品質不佳或節律複雜時,機器計算心率僅作初步值,須以節律條人工計數複核。
- 若可行,使用較利於節律判讀的導程(常見 I、II、aVF、V1)以改善節律起源判讀。
- 以 P-P 與 R-R 間期型態評估節律規則性,並檢查 P 波與 QRS 關係。
- 評估節律起源與傳導連續性時,確認 P-to-QRS 關聯是否符合預期(竇性心律通常 1:1)。
- 使用卡尺或一致格數法確認 P-P 與 R-R 間期是否規律前進。
- 測量 PR、QRS 與 QT/QTc 趨勢,辨識傳導延遲、波群變寬或再極化風險。
- 新發心律不整型態應檢查鉀離子(及相關電解質如鎂),低血鉀須立即升級處置。
- 比較 T 波方向與主導 QRS 方向;明顯不一致可提示再極化異常,需依脈絡升級處理。
- 辨識間期線索:PR >0.20 秒提示 AV 延遲/阻滯;PR 縮短可見於 AV 加速傳導(例如預激型態)。
- 在原因未明前,寬 QRS 應視為高風險(例如心室起源、束支傳導延遲或嚴重電解質效應如高血鉀)。
- 將節律條發現與床邊狀態整合:血壓、脈搏、微血管再充填、胸痛、呼吸困難、頭暈、意識混亂或昏厥。
- 在頻繁異位搏動型態中,評估症狀負擔趨勢(心悸/撲動感、頭暈、胸痛、呼吸困難),因偶發異位可能無症狀,但反覆異位會降低耐受性。
- 在 AF/flutter 表現中,不可僅依症狀區分節律亞型;需持續追蹤遙測與生命徵象,且隨心率上升再評估氧合支持需求。
護理措施
- 對每一條新節律條使用標準化判讀流程,以降低誤判與延遲。
- 對有症狀竇性心搏過緩,若脈搏低於醫囑閾值(常接近 60/min)應暫停降心率心臟藥物,維持病人安全低活動姿勢並立即升級。
- 對無立即不穩定的竇性心搏過速,支援休息、補液與誘因治療,並持續再評估血液動力學。
- 在無崩潰生理但有症狀的異位搏動中,先降低腎上腺素負荷(安靜環境、引導深呼吸),再評估節律與症狀。
- 升級前先重新評估病人與導程品質,以區分監測假訊號與真正心律不整(例如電極接觸不良或病人移動可模擬心室異位)。
- 不穩定表現需納入 ST/J 點複核;在適當脈絡與導程型態下,約 1 mm 或以上 ST 位移可具臨床意義。
- 不穩定 VT/VF/完全性心傳導阻滯應視為立即急症節律;依脈搏狀態區分同步電復律與除顫/CPR 路徑。
- 對有症狀完全性心傳導阻滯,維持連續遙測、支持氧合、臥床休息、追蹤鉀/鎂,並在緊急醫囑前暫停 AV node 減慢藥物(例如 beta-blockers 或其他抗心律不整路徑藥物)。
- 在有症狀第二度 AV block(尤其 Mobitz II)時,追蹤血壓與症狀(例如頭暈、胸痛、低血壓惡化),依流程給予 atropine,並準備經皮起搏作為暫時橋接且提早升級。
- 當預期會起搏器依賴時,準備永久性心律調節器規劃並強化衛教:隨身攜帶裝置識別證供安檢使用、MRI 前明確告知起搏器狀態、並遵循居家直接電磁暴露安全注意事項。
- 對崩潰風險節律(尤其心室心搏過速、心室顫動與完全 AV block)應緊急升級處理。
- 依情境與節律目標匹配設備與模式:AED 路徑適用旁觀者自動分析/除顫;手動除顫器可支援監測節律顯示、同步電復律與必要時體外起搏。
- 院內心搏停止反應中,維持角色清楚與閉環溝通,並預期每約
1-2分鐘輪替按壓者以維持 CPR 品質。 - 依單位流程執行快速反應、除顫/電復律路徑,並在介入後持續再評估。
- 對新發異位搏動群組,檢查並矯正誘發檢驗值,包括鉀、鈣、鎂,並強化減少 caffeine/alcohol 誘因。
- 不可假設 ECG 異常即代表有效幫浦輸出;需整合脈搏與灌流評估,並將無脈電活動視為無輸出急症。
- 若 ECG 無診斷性但缺血疑慮仍在,仍應持續升級進一步檢查(例如心臟超音波或其他影像/生物標記路徑),因並非所有梗塞型態都會在初始節律條顯示。
- 穩定後使用具體結果目標:改善血壓/心率灌流輪廓、血氧飽和度通常高於 92%、活動耐受提升,以及以教導回饋確認節律管理自我照護(例如戒菸、飲食/體重調整與用藥遵從)。
先灌流再圖形
即使無症狀,ECG 異常仍需及時評估;但凡出現心輸出量下降徵象,都必須立即緊急升級處置。
臨床判斷應用
臨床情境
一位遙測病人出現快速寬波群節律。監測警報啟動,血壓下降,病人主訴明顯頭暈欲倒。
- Recognize Cues: 寬波群心搏過速、低血壓與急性症狀提示不穩定節律生理。
- Analyze Cues: 電生理不穩定造成心室充盈下降與心輸出量不足。
- Prioritize Hypotheses: 最高優先問題是有瀕停風險的不穩定心室性心律不整。
- Generate Solutions: 啟動緊急反應、準備節律導向治療並支持氧合/灌流。
- Take Action: 依流程執行急症處置並持續再評估血液動力學。
- Evaluate Outcomes: 節律穩定、灌流改善,症狀緩解或下降。
相關概念
- ECG 波形基礎與 12 導程應用 - 正確導程配置與波形基礎可降低誤判。
- 心臟衰竭 - 決定床邊節律急迫性的臨床症候群。
- 心血管系統 - 支撐 ECG 判讀的傳導路徑與心動週期生理。
- 心血管與周邊血管護理評估 - 決定節律急迫度的「先灌流」床邊線索。
自我檢核
- 在系統化節律判讀順序中,哪些 ECG 間期是優先測量項目?
- 為何將節律條分析與灌流評估結合可提升分流安全性?
- 哪些節律發現即使尚未完成完整診斷,也應立即緊急升級?