生理功能與恆定的生命徵象指標
重點摘要
- 生命徵象是彼此相依的生理平衡與早期惡化指標。
- 判讀需結合正常範圍、年齡差異、基線趨勢與當前脈絡。
- 疼痛常與生命徵象一併評估,因其可改變心率、呼吸型態與血壓。
- 護理師在根據單一異常值行動前,應先重測並驗證意外讀值。
- 早期預警框架(如含意識評分的 MEWS)可支持及時升級決策。
- 生命徵象組合型態可提供循環、呼吸與神經狀態的實務快照。
- 對高齡者而言,基線體溫可能較低,因此「高正常」讀值仍可能代表具臨床意義感染。
病理生理學
恆定是身體在體溫調節、氧合、循環與通氣上的自我調節過程。生命徵象是床邊判斷此調節是否穩定或受威脅的指標。中樞自主控制(含延髓路徑)與周邊化學/壓力感受器回饋迴路(如頸動脈與腎臟路徑)會持續塑造生命徵象趨勢。
一項生命徵象改變可引發其他指標代償性改變。例如,疼痛或焦慮可提高脈搏與血壓;低氧血症則可能先增加呼吸作功與心率,之後才出現晚期血氧下降。 低氧血症指動脈血氧降低,而缺氧指組織層級氧供不足;長期缺損可在對氧敏感器官造成缺血性損傷。 因異常生命徵象並非疼痛特異,判讀應搭配主觀回報與行為發現;介入後恢復正常可支持止痛效果,但不代表疼痛是唯一原因。 在體溫調節中,下視丘控制以血管擴張/出汗散熱,及以顫抖產熱;在將輕微體溫改變標示為病理前,應考量晝夜節律與代謝變異。
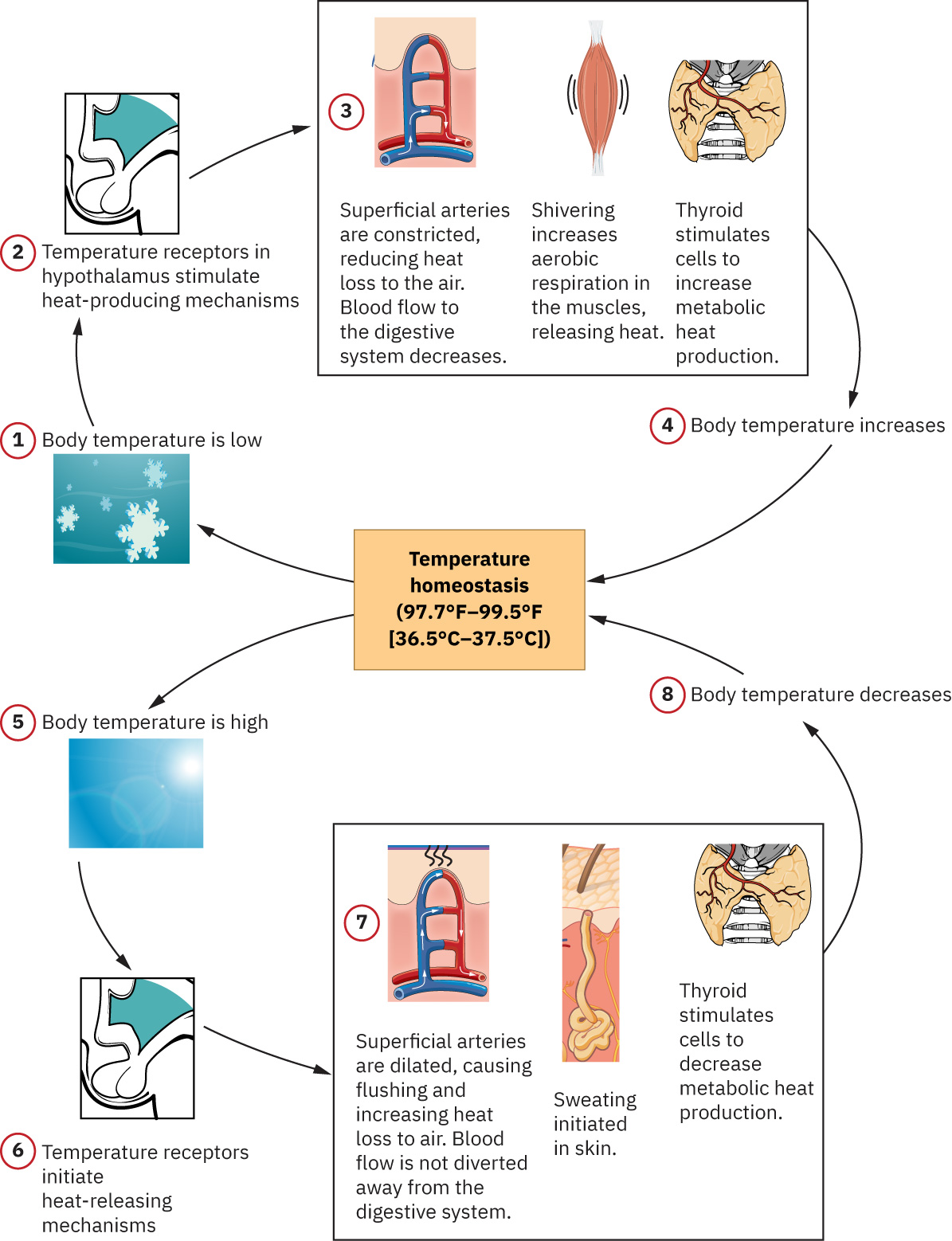 插圖參考:OpenStax Fundamentals of Nursing Ch.7.1。
插圖參考:OpenStax Fundamentals of Nursing Ch.7.1。
應將嚴重體溫極值判讀為高風險不穩定:核心體溫高於 105.8 F(41 C)提示高熱,低於 95 F(35 C)提示低體溫,常來自外在暴露壓力而非日常晝夜波動。
體溫高於 100.4 F(38 C)為發熱(pyrexia);有發熱者稱 febrile,回到正常範圍為 afebrile。
荷爾蒙轉銜(如更年期相關雌激素變化)可改變體溫調節敏感性與主觀溫度不穩感。
脈搏判讀中,心輸出量定義為 CO = SV x HR(每搏量乘以心率)。當每搏量強(如受訓運動員)時,靜息心率可較低但仍維持足夠輸出。反之,嚴重心搏過速會縮短心室充填時間、降低每搏量,最終即使脈搏很快仍可能降低有效心輸出量。
呼吸型態也反映酸鹼代償:非肺源性酸中毒常驅動呼吸急促/過度換氣以排除 CO2;非肺源性鹼中毒則可能呈現低通氣/呼吸過緩。
血壓趨勢反映心臟收縮力、血管張力/管徑與循環血量交互作用;突發低血壓伴心搏過速應觸發休克生理評估。
脈壓(收縮壓減舒張壓)與平均動脈壓(MAP)可補充灌流脈絡;持續 MAP 低於約 60 mmHg 會因組織血流不足增加缺血風險。
與環境的熱交換透過四種實用途徑發生,會影響床邊體溫趨勢與舒適介入:
- 傳導(Conduction):直接接觸傳熱(如冰袋、溫水擦浴接觸、降溫毯),通常只占總散熱一小部分。
- 對流(Convection):空氣或水流傳熱(如風扇、風暴露、空調氣流),可加速暴露病人的散熱。
- 輻射(Radiation):無直接接觸的紅外線傳熱(如日照、輻射保溫器、室內熱源),常是最大的被動傳熱組件。
- 蒸發(Evaporation):水轉為蒸氣時散熱(如出汗),受環境濕度強烈影響。
分類
- 體溫調節指標:體溫與發熱/低體溫型態。
- 灌流指標:脈率/節律/強度與血壓趨勢。
- 通氣與氧合指標:呼吸頻率/品質與 SpO2 趨勢。
- 整合痛苦指標:會影響各領域的疼痛與症狀脈絡。
- 意識狀態指標:AVPU/GCS 相關喚醒與反應趨勢,可改變惡化風險。
- 升級評分類別:改良早期預警分數(MEWS)結合生命徵象與意識線索,觸發分層回應。
護理評估
NCLEX 重點
優先決策強調趨勢判讀與對意外異常的即時複核。
- 以正確途徑/方法與標準化時點評估各項生命徵象。
- 使用情境化 SpO2 目標:多數成人
94-98%;部分慢性高碳酸血症族群(如部分 COPD 病人)可採較低醫囑目標如88-92%。 - 確認設備尺寸與配置適配病人(特別是血壓袖帶尺寸與感測器貼合)。
- 判讀前回顧既往趨勢、臨床病史與醫囑監測參數。
- 將發現與年齡特異範圍及病人基線比較。
- 在兒科流程中,預期約 3 歲起常規血壓篩檢(有心臟風險疑慮時更早),並依年齡、身高與性別特異常模判讀兒科血壓。
- 評估活動、疼痛、焦慮、藥物與環境等脈絡因子。
- 依場域與急重度評估所需監測節律(如急性病房常規間隔、重症高頻監測、門診就診型檢查或長照每日/按需時程)。
- 評估會放大散熱或增熱的暴露風險(如寒冷/有風環境衣著不足、高環境熱、皮膚長時間潮濕)。
- 以
rate、rhythm、volume三面向綜合判讀脈搏,而非只看頻率。 - 臨床有指徵時評估雙側脈搏對稱性,並避免同時雙側觸診頸動脈。
- 對新生兒特別是早產兒,將低體溫視為高風險,因顫抖反應未成熟與棕色脂肪儲備有限會降低產熱能力。
- 對高齡者,監測精神狀態改變(混亂、定向障礙、躁動)作為可能體溫相關惡化線索。
- 判讀輕度體溫升高時,納入月經週期時點、運動負荷與情緒喚起。
- 將脈搏異常與可能生理驅動因子連結,如發熱/甲亢、低氧血症、低血容量、結構性 心衰竭 與電傳導障礙。
- 尊重病史驅動部位/途徑限制(如乳房切除後上肢注意事項、傷口相關部位排除、口服途徑禁忌)。
- 評估令人擔憂的型態組合(如低血壓合併心搏過速)。
- 追蹤呼吸型態品質(頻率、節律、深度),並辨識高風險異常如呼吸中止、Kussmaul 型態或 Cheyne-Stokes 週期。
- 在新生兒與嬰兒中,於安靜狀態整整一分鐘計呼吸;新生兒呼吸率常約
30-60/min,並隨睡醒狀態變動。 - 對以鼻呼吸為主的嬰兒,評估鼻道通暢,因鼻塞或阻塞可快速加重呼吸窘迫。
- 將伴隨輔助呼吸肌使用、三腳架姿勢或端坐呼吸的呼吸困難視為升級線索,警示可能呼吸或心肺失代償。
- 多數兒童使用約
95-100%的兒科氧飽和期待值,除非另有明確目標醫囑。 - 評估讀值是否可能為技術偽影並需重複測量。
- 辨識脈搏血氧監測在嚴重貧血、周邊灌流不足與異常血紅素暴露(如一氧化碳)情境下的限制;當讀值與臨床表現不一致時升級確認性檢測。
- 可用時,對每組異常生命徵象或神經疑慮計算並追蹤 MEWS。
- 將意識程度發現(A&O 狀態、AVPU 或 GCS)與生理讀值整合,而非孤立判讀生命徵象。
護理介入
- 使用正確技術重測異常值,必要時更換方法/部位。
- 當電子監測值與臨床表現不一致時,以手動評估進行驗證。
- 依機構流程及時升級已驗證的高風險變化。
- 對感染風險病人出現意外低體溫時,優先緊急評估,特別是年齡兩端族群。
- 清楚記錄數值、方法、脈絡與後續行動。
- 協調症狀與病因導向介入,而非僅處理單一數字。
- 教育病人了解預期範圍、警訊與何時通知提供者。
- 將醫囑節律視為最低要求;每當狀態改變或病人/家屬/團隊提出疑慮時,額外取得完整生命徵象。
- 當資料蒐集被委派時,驗證資料品質並維持 RN 對判讀與升級決策的責任。
- 若懷疑設備故障,停止使用、適當標示,並送技術/生醫評估。
- 本地採用時,可將分層 MEWS 回應作為實務指引:
0-1: 常規監測2-3: 增加監測頻率(常 q2h),若持續可考慮通知提供者4-6: 通知提供者並增加監測(常每小時)>=7: 依政策啟動快速反應/急救路徑
單次讀值錯誤
依未驗證單一離群值行動,可能延誤適當照護或引發不必要介入。
藥理學
許多藥物會改變生命徵象(如 beta 阻斷劑影響脈搏與血壓)。在判定惡化前,趨勢解讀應納入當前藥理用藥輪廓。
臨床判斷應用
臨床情境
一位病人新出現呼吸急促、皮膚蒼白、心搏過速,且血壓低於基線。
- 辨識線索(Recognize Cues):多項相連生命徵象改變提示不穩定。
- 分析線索(Analyze Cues):發現指向可能灌流與氧合受損。
- 優先假設(Prioritize Hypotheses):首要是驗證讀值並預防惡化。
- 提出方案(Generate Solutions):重測生命徵象、再評估呼吸作功並快速升級。
- 採取行動(Take Action):依流程通知提供者/快速反應並啟動支持照護。
- 評估結果(Evaluate Outcomes):穩定化趨勢確認介入有效。
相關概念
- 多途徑體溫測量 - 途徑選擇與技術會影響體溫有效性。
- 橈動脈脈搏測量 - 脈率與節律趨勢支持灌流分析。
- 呼吸測量 - 呼吸品質與頻率可提供早期受損線索。
- 手動與自動血壓測量方法 - 精準袖帶方法對灌流決策至關重要。
- 脈搏血氧飽和測量 - SpO2 判讀需具備偽影辨識意識。
自我檢核
- 為何護理師應以「型態」而非孤立數值解讀生命徵象?
- 哪些因素會造成需重測的假性異常讀值?
- 疼痛如何改變至少三項其他生命徵象指標?