急性腎損傷
關鍵重點
- 急性腎損傷(AKI)是腎功能在數小時至數天內突然喪失,若能及早發現並治療則可逆。
- 三種病理生理分類:腎前性(腎臟血流減少)、腎內性(腎組織直接受損)與 腎後性(尿液流出阻塞)。
- 關鍵實驗室指標:血清肌酸酐 上升、BUN 升高、GFR 下降與高血鉀,高血鉀是最立即危及生命的電解質問題。
- 護理優先目標:尿量 ≥30 mL/小時;少尿(<400 mL/日)或無尿(<50 mL/日)代表嚴重受損。
- 管理重點:處理根本原因、靜脈輸液(腎前性)、移除腎毒性來源、電解質校正,以及重症時透析。
病理生理
AKI 的三種類型
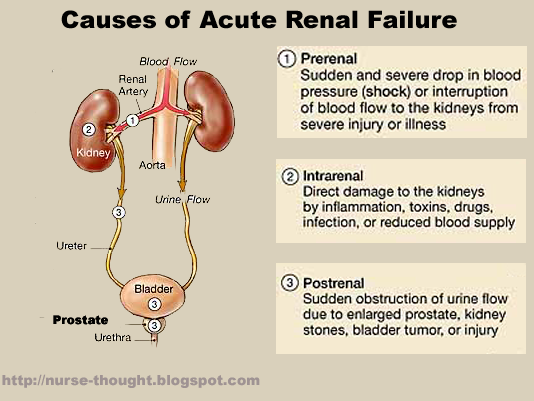 Illustration reference: OpenRN Health Alterations Ch.8.5.
Illustration reference: OpenRN Health Alterations Ch.8.5.
| Type | Mechanism | Examples |
|---|---|---|
| Prerenal | 腎血流減少 → 腎小球灌流下降 | 低血容量、出血、[sepsis]、心因性休克、嚴重 [heart-failure]、血管阻塞 |
| Intrarenal | 腎小管或腎元直接受損 | 長時間缺血、血栓性灌流受損導致急性腎小管壞死、腎毒性藥物(aminoglycosides、[nsaids]、contrast media)、rhabdomyolysis(myoglobin)、hemolysis(hemoglobin) |
| Postrenal | 尿液流出機械性阻塞 → 尿液回流造成腎臟損傷 | [benign-prostatic-hyperplasia](BPH)、[prostate-cancer]、腎結石、尿道狹窄、骨盆腔腫瘤 |
腎前性原因也包含嚴重燒傷與其他大量體液流失狀態。腎內性損傷可能出現在間質性腎炎、血管炎或惡性高血壓造成的血管損傷,以及部分重金屬毒性暴露。
部分急性腎小管損傷在及時矯正後可能是暫時性的,但若辨識延遲,可能留下持續性腎功能障礙。
高風險族群:高齡者(腎臟儲備自然下降)、CKD、糖尿病、高血壓、心臟衰竭、肝病、自體免疫疾病、脫水、失血/創傷負荷、重症感染,或近期暴露於腎毒性藥物或顯影劑者。
護理評估
NCLEX 重點
AKI 中高血鉀是首要電解質急症,因腎臟無法排鉀,升高後可造成致命性心律不整。務必將鉀值與 ECG 變化一併判讀(尖峰 T 波、QRS 變寬、正弦波型)。
各系統臨床表現:
| System | Manifestations |
|---|---|
| Renal | 少尿(<30 mL/hr)、無尿、尿毒症(BUN/creatinine 上升,重症可見尿毒霜) |
| Cardiovascular | 高血壓(體液超負荷)、凹陷性水腫、[heart-failure]、高血鉀導致心律不整、心包膜炎 |
| Respiratory | 肺水腫導致呼吸困難、Kussmaul 呼吸(嚴重 [metabolic-acidosis]) |
| Neurological | 意識混亂、asterixis(拍翼樣顫抖)、周邊神經病變、癲癇發作 |
| GI | 噁心、嘔吐、食慾不振、胃炎、GI 出血 |
| Hematologic | 貧血(↓ erythropoietin)、出血傾向 |
| Integumentary | 搔癢、蒼白、皮膚乾燥、瘀斑、尿毒霜(重症) |
| Endocrine | 高血鉀、低血鈉、代謝性酸中毒、胰島素阻抗 |
優先實驗室發現:
- 血清肌酸酐:升高(主要指標)
- BUN:升高(creatinine:BUN 比值有助區分腎前性與腎內性)
- GFR:下降
- Potassium:高血鉀,最緊急
- Sodium:低血鈉(稀釋性)
- Arterial blood gas:代謝性酸中毒(pH 低、HCO₃ 低)
- CBC:若感染為病因可見貧血與 WBC 升高
- Urinalysis 與腎臟超音波:評估結構性病因、阻塞與感染相關因素
護理介入
辨識並處理根本原因:
- 腎前性:以 IV 輸液(等張晶體液)恢復循環血容量,改善腎灌流
- 腎內性:辨識並停用腎毒性物質;影響腎血流藥物(NSAIDs、ACE inhibitors)可能需暫停
- 腎後性:解除阻塞(BPH 可置入尿道導管,結石/腫瘤可使用腎造口管)
體液與電解質管理:
- 每小時監測尿量,目標 ≥30 mL/小時;置入留置導尿管以精準測量
- 高血鉀處置:insulin + dextrose(將 K⁺移入細胞)、sodium bicarbonate、kayexalate(移除體內 K⁺)、心臟監測,並檢查 ECG 是否有尖峰 T 波與 QRS 變寬
- 對合併 ECG 不穩定的重度高血鉀,預期使用 calcium-gluconate 支持,以在降鉀治療執行期間穩定心肌興奮性。
- 少尿時限制液體以避免體液超負荷
- 依醫囑限制鈉與液體;已確立 AKI 時限制飲食中的磷與蛋白質
透析適應症(重度 AKI):難治性體液超負荷、重度高血鉀、症狀性尿毒症、對治療無反應的 代謝性酸中毒,可使用血液透析(急性期)、腹膜透析,或對血流動力學不穩定個案採 CRRT。
- 若開始透析,需在治療前協調用藥檢視,因部分藥物可被透析移除,或可能加重透析中低血壓。
用藥安全:
- 所有經腎臟清除藥物應避免或調整劑量(digoxin、antibiotics、NSAIDs、contrast dye)
- 腎前性 AKI 於容量恢復前,暫停 ACE inhibitors、ARBs 與利尿劑
- 與藥師合作進行腎功能劑量調整
- 確保每班精準量測並紀錄輸入/輸出量,並進行 24 小時趨勢判讀。
- 監測每日體重以支持體液平衡決策(約增加 1 lb 可反映約 1 L 體液滯留),尤其在透析照護時段。
急性少尿
尿量 <0.5 mL/kg/小時持續超過 6 小時是 AKI 判定標準之一,需立即通知醫療提供者。不要等待實驗室確認,應先依臨床線索處置。
相關概念
- 泌尿系統 — AKI 會破壞正常腎小球過濾與腎元功能。
- 腎臟疾病 — AKI 是 CKD 發展的風險因子;可比較急性與慢性表現。
- 鉀平衡異常 — 高血鉀處置是 AKI 電解質併發症中的最高優先。
- 腹膜透析與血液透析護理管理 — 重度 AKI 的透析模式與護理。
- 體液容積過多(高血容量) — 少尿型 AKI 的體液超負荷管理。
- 膀胱評估 — AKI 中尿量監測與少尿辨識。
自我檢核
- 你要如何根據臨床病史與實驗室數值區分腎前性與腎內性 AKI?
- 一名 AKI 個案的 鉀離子濃度 為 6.8 mEq/L,且 ECG 出現尖峰 T 波。護理最優先行動是什麼?
- 何時應暫停 AKI 個案的 IV 輸液,且應依哪項評估結果判斷?