冠狀動脈疾病
重點整理
- 冠狀動脈疾病(CAD)由動脈粥樣硬化斑塊造成冠脈狹窄並減少含氧心肌血流所致。
- 穩定型心絞痛具可預測性,通常可由休息或硝酸甘油緩解;不穩定型心絞痛則是急性冠心症(ACS)預警模式。
- ACS 範圍從不穩定型心絞痛到心肌梗塞(MI),需要緊急升級處置。
- 心電圖(ECG)與肌鈣蛋白趨勢是辨識缺血/損傷/梗塞與做出快速治療決策的核心依據。
- 女性可能出現非典型缺血症狀模式(如頸部、下顎、肩部、上背部或腹部不適),且典型胸痛放射表現可能較少。
- 核心介入包括在有適應症時給氧、抗血小板治療、抗缺血治療,以及在閉塞顯著時進行血運重建。
- 安全衛教應包含硝酸甘油自我用藥步驟、儲存方式、副作用與何時撥打 911。
- 冠狀動脈疾病負擔隨年齡上升;盛行率區間約為 7.1%(45-65 歲)、10.9%(45 歲以上)與 17%(65 歲以上)。
- 社會風險聚集(教育資源不足、身體活動不足、菸草暴露與監測可近性差)可加重 CAD 事件負擔。
病理生理
當動脈粥樣硬化斑塊逐步使冠狀動脈狹窄時,CAD 即開始發生。管腔直徑減小會限制心肌獲得含氧血液,尤其在活動時心肌需氧上升更明顯。 高飽和脂肪/反式脂肪與膽固醇飲食模式可維持 LDL 升高,並加速冠脈斑塊沉積。
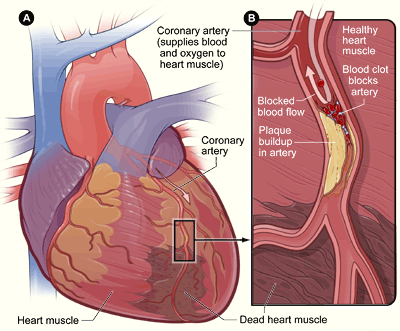 Illustration reference: OpenRN Health Alterations Ch.5.7.
Illustration reference: OpenRN Health Alterations Ch.5.7.
缺血會引發心絞痛,若及時恢復供氧可能可逆。CAD 通常沿連續譜進展:由穩定型心絞痛到不穩定型心絞痛(ACS 情境);當阻塞持續時,心肌損傷可進展為梗塞並造成不可逆組織壞死。 主要血管供血區域有助於解讀缺血模式:右冠狀動脈支持右心室與竇房結灌流,左迴旋支供應左心房/側壁區域,LAD 與左主幹路徑支持高需氧的前壁/中隔-左心室區域。
分類
- 穩定型心絞痛: 慢性、通常可預測的胸痛,由部分狹窄所致,通常可由休息或硝酸甘油改善。
- 不穩定型心絞痛: 惡化或突發的缺血性疼痛模式,對休息/硝酸甘油反應較差,提示 ACS 風險。
- 急性冠心症(ACS): 由不穩定型心絞痛到 MI 的急性心肌含氧血流下降譜。
- 心肌梗塞(MI): 急性冠脈閉塞造成心肌壞死。
護理評估
NCLEX 重點
優先快速區分穩定與不穩定症狀、立即辨識 MI 線索,並及時升級以取得確定性照護。
- 評估 CAD 風險因子,包括可調整因子(高血壓、血脂異常、吸菸、肥胖、活動不足、高風險飲食、慢性壓力、過量飲酒)與不可調整因子(年齡、家族史/遺傳、性別相關風險趨勢)。
- 在風險諮詢中釐清血脂解讀錨點:LDL 為致粥樣硬化的「壞」膽固醇,HDL 相對具保護性(「好」膽固醇),三酸甘油酯上升會增加整體心代謝負擔。
- 可行時使用成人趨勢閾值進行風險溝通(如總膽固醇理想 <200 mg/dL,LDL 理想 <100 mg/dL,HDL >60 mg/dL 支持低風險,三酸甘油酯理想 <150 mg/dL)。
- 納入社會決定因子篩檢(教育可近性、活動環境與持續疾病監測可近性),因這些因子會影響 CAD 與 MI 結局。
- 評估胸痛模式(誘發因子、持續時間、強度、對休息/硝酸甘油反應與症狀進展)。
- 評估 MI 預警徵象,如持續胸部壓迫感、呼吸困難、出汗、噁心與焦慮。
- 評估非典型缺血症狀,尤其在女性(如頸部、下顎、肩部、上背部、腹部不適,或無典型胸痛放射模式的腸胃不適表現)。
- 辨識合併重大共病負擔(如糖尿病、CKD、COPD、腦血管疾病與周邊動脈疾病)個案在 MI 後風險更高,對細微惡化應及早升級。
- 取得並追蹤緊急心電圖(ECG)以辨識缺血/損傷模式,並監測動態變化。
- 在疑似 MI 時,於侵入性血運重建決策前快速取得基線灌流資料(橈動脈/足背動脈脈搏、微血管再充填、膚色、氧飽和度)。
- MI 可疑時監測肌鈣蛋白趨勢,因肌鈣蛋白升高支持心肌細胞死亡。
- 使用連續生物標誌物時間窗細化 MI 解讀:肌鈣蛋白 I 常在約 2-6 小時升高,約 15-24 小時出現早峰,並可在約 60-80 小時出現次峰;CK-MB 常在約 4-6 小時升高,約 24 小時達峰,通常約 72 小時恢復正常。
- 在許多急診路徑中,若初次檢測無診斷性,常每約 6-8 小時重複肌鈣蛋白,共 3 次測量。
- 辨識 CK-MB 的心臟特異性低於肌鈣蛋白,骨骼肌損傷或近期手術亦可引起升高。
- 在急性 MI 期間監測血糖趨勢,因壓力性高血糖與更高併發症及死亡風險相關。
- 對不穩定型心絞痛或疑似 ACS 立即升級,以防進展至梗塞。
心電圖(ECG)與生物標誌物模式線索
- 缺血: ST 段壓低可提示心肌缺血。
- 損傷進展: ST 段抬高可提示急性心肌損傷模式,需要緊急評估再灌流。
- 梗塞證據: Q 波改變合併肌鈣蛋白升高,支持梗塞組織存在。
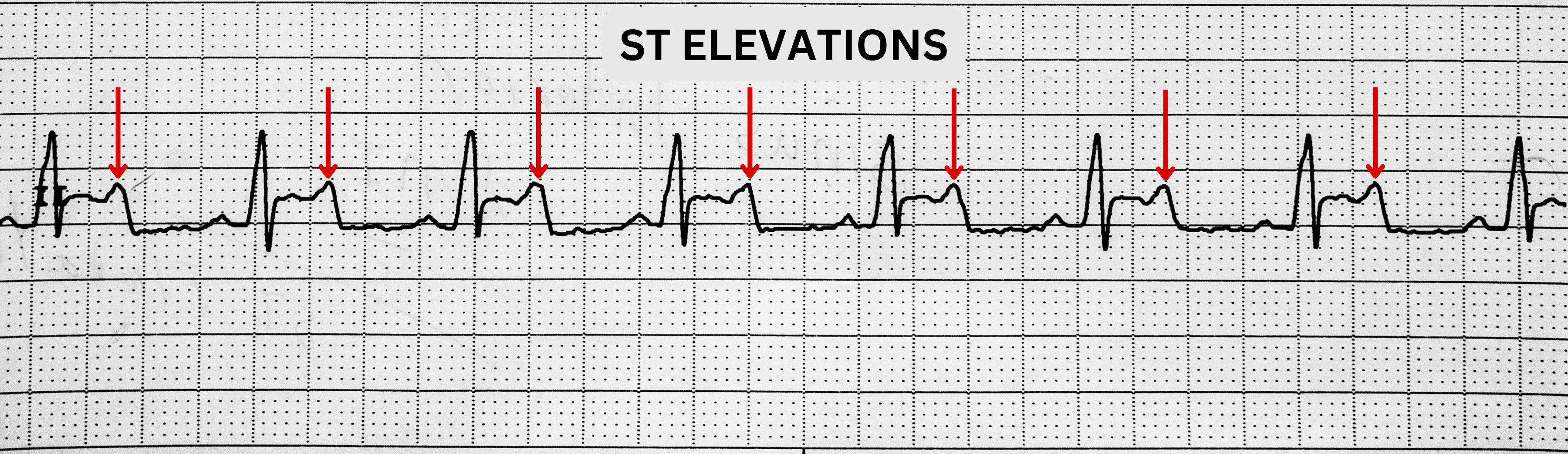 Illustration reference: OpenRN Health Alterations Ch.5.7.
Illustration reference: OpenRN Health Alterations Ch.5.7.
護理措施
- 啟動緊急 ACS 流程,並依規範通知醫師/啟動急救路徑。
- 於疑似 MI 時記錄胸痛確切起始時間,因再灌流延遲會增大梗塞範圍並影響流程化轉運時效。
- 當 SpO2 低於 92%(或依機構規範)時給予氧療,以優化心肌氧合。
- 依醫囑給予硝酸甘油,以減輕缺血性疼痛並改善冠脈灌流。
- 依醫囑給予抗血小板治療(如 aspirin 與 clopidogrel),以降低血栓擴展風險。
- 依醫囑支持輔助治療,如 β 阻斷劑(降低心肌需氧)以及在適當情境下謹慎使用止痛/抗焦慮。
- 辨識 morphine 可用於難治性不適,但因不良結局風險較高,已非第一線。
- 在急性缺血階段使用持續心電監測與高頻血流動力學複評;支持臥床休息與低刺激環境以限制需氧。
- 當閉塞嚴重需介入時,準備或協調血運重建(心導管、支架/PCI 或 CABG)。
- 在 STEMI 等效表現中支持快速再灌流流程;章節指引強調急救啟動並以約 90 分鐘血管成形時間窗為目標。
- 股動脈入路血管攝影後,依醫囑維持平躺臥床(常見約 4-6 小時),並監測穿刺點及遠端灌流以辨識出血或血管受損。
- 進行冠脈血管攝影衛教時,說明關鍵處置風險(出血、心律不整與栓子脫落),並強化術後嚴密監測。
- 若存在多支病變,預期需規劃 CABG;橋血管選擇常包括大隱靜脈,旁路數量可為單支至四支,取決於病變範圍。
- 在穩定與出院規劃期間強化 MI 後目標:SpO2 高於 92%、血流動力學穩定、胸痛控制、分級活動結合休息、藥物依從與早期心臟復健追蹤。
- 在急性 MI 中支持依流程導向的血糖管理,以降低心律不整、心衰竭與再缺血風險。
- 強化出院與轉銜衛教,包括生活型態調整、藥物依從、追蹤檢驗及有適應症時轉介心臟復健。
生活型態與安全衛教
- 教導護心計畫:減少飽和/反式脂肪與鈉攝取、優化體重、戒菸並規律運動。
- 在適當情況下強化活動目標:成人每週約 150 分鐘中等強度活動(如快走),並進行個別化進階。
- 教導飲酒適度上限(常見男性每日不超過 2 杯、女性每日不超過 1 杯),除非另有更嚴格限制。
- 整合心理健康支持與壓力管理策略;當焦慮/憂鬱影響依從性時,轉介支持團體或心理諮商。
- 教導硝酸甘油安全要點:舌下含服前先坐下,每 5 分鐘 1 錠,最多 3 錠,並將藥錠儲存在原始避光容器中。
- 教導預期效果與副作用(常於 1-2 分鐘緩解;可能頭痛、頭暈、潮紅或低血壓),並指導胸痛持續或加重時立即撥打 911。
持續評估
- 在每輪介入後、取得新檢驗/診斷資料後,以及跨專業照護計畫討論後,重新評估結果。
- 若在目標時限內結果未達成或僅部分達成,應修訂照護計畫與介入優先順序。
ACS 時間敏感風險
不穩定型心絞痛可迅速進展為心肌梗塞;辨識與治療延遲會增加不可逆心肌損傷風險。
藥理學
| 藥物類別 | 範例 | 關鍵護理考量 |
|---|---|---|
| 抗血小板治療 | aspirin、clopidogrel | 在 CAD/ACS 路徑中降低血小板聚集與血栓延伸。 |
| 硝酸酯治療 | nitroglycerin、isosorbide | 擴張血管、減輕缺血疼痛,並需監測低血壓/症狀變化。 |
| β 阻斷劑治療 | 類別型 ACS 用藥 | 透過降低心率與收縮力來減少心肌需氧。 |
| 降壓治療 | ACE 抑制劑或鈣離子阻斷劑使用 | 降低壓力負荷與心肌應力;監測血壓趨勢與耐受性。 |
| 抗心律不整相關用藥 | β 阻斷劑或鈣離子阻斷劑使用 | 當 CAD/ACS 合併心律不整時支持節律控制;監測心律與血流動力學影響。 |
| 溶栓治療 | 類別型急性 MI 用藥 | 在血栓閉塞路徑中依流程考慮;監測出血風險與再灌流反應。 |
| 降膽固醇治療 | statin 類預防 | 作為長期管理一環,降低動脈粥樣硬化進展風險。 |
臨床判斷應用
臨床情境
一位已知 CAD 個案在休息時出現胸痛,持續超過 5 分鐘,且硝酸甘油後僅部分緩解。
- 辨識線索: 休息痛且對硝酸甘油反應不完整,提示不穩定型心絞痛/ACS。
- 分析線索: 若未快速恢復灌流,近期 MI 風險很高。
- 確定優先假設: 時間敏感的冠脈閉塞進展是當前最直接威脅。
- 提出解決方案: 啟動 ACS 流程,取得 ECG/肌鈣蛋白,並開始醫囑藥物治療。
- 採取行動: 緊急升級處置、給予時間敏感介入,並準備可能的血運重建。
- 評估結果: 疼痛/灌流改善,診斷趨勢指引確定性治療。
相關概念
- 高血壓評估與管理 - 高血壓會加速動脈粥樣硬化性血管損傷與 CAD 進展。
- 心血管與周邊血管護理評估 - 結構化評估支持早期辨識 ACS 並及時升級。
- 跨照護轉銜的心臟復健 - 事件後復健可降低復發風險並改善功能。
- 心血管系統 - 核心心血管生理是 CAD 與 MI 病理生理基礎。
- 周邊血管系統與功能不全模式 - 共同動脈粥樣硬化機轉同時影響冠脈與周邊循環。
自我檢核
- 哪些評估發現可區分穩定型心絞痛與不穩定型心絞痛?
- ST 段與肌鈣蛋白趨勢如何幫助區分缺血、損傷與梗塞?
- 為什麼必須教育個案在硝酸甘油後胸痛仍持續時撥打 911?