心血管與周邊血管護理評估
重點整理
- 心血管評估整合症狀病史與視診、觸診、叩診及聽診。
- 高優先發現包含胸痛進展、呼吸困難、JVD、新發雜音、脈搏不對稱與水腫變化。
- 單側發熱/腫脹、脈搏減弱與微血管再充填延遲等周邊發現,需要快速風險分層。
- 急性周邊灌流下降可用 6P 群組篩檢:pain、pallor、poikilothermia、pulselessness、paresthesia、paralysis。
病理生理學
心血管評估可辨識心臟前向血流生成效率,以及周邊血管分配與回流血液的有效性。功能障礙可能先表現為灌流、活動耐受或體液分布的細微改變。
心輸出量(CO = stroke volume x heart rate)反映前負荷、後負荷與收縮力之間的交互作用。評估趨勢應考量:早期心搏過速可能暫時支持輸出,但持續快速心率會降低充填並惡化前向血流。
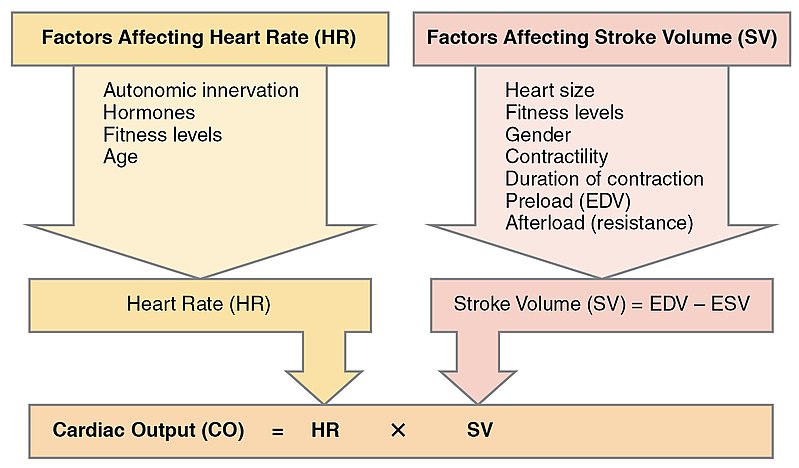 Illustration reference: OpenRN Health Alterations Ch.5.2.
Illustration reference: OpenRN Health Alterations Ch.5.2.
由於心肺與血管系統相互依賴,評估需同時解讀中心徵象(心音、節律、JVD)與周邊徵象(脈搏、水腫、皮膚改變)。
分類
- 主觀領域:胸痛特徵、呼吸困難模式、心悸、風險因子、用藥史。
- 客觀領域:視診、觸診、叩診、聽診與脈搏評估。
- 高風險發現群組:缺血性疼痛模式、心律不整線索、靜脈鬱積、血栓栓塞徵象與灌流不足。
護理評估
NCLEX 重點
在判定穩定前,先將心音與脈搏發現與症狀及灌流線索相互對照。
- 使用結構化症狀問題評估胸部不適,並追蹤其隨時間變化。
- 在展開常規病史前,先處理立即威脅釐清(例如嚴重胸痛、嚴重呼吸困難、暈厥進展)。
- 若訪談期間辨識到嚴重活動性缺血或其他危急症狀,停止常規評估並依政策啟動立即緊急協助。
- 在篩檢可能心血管失代償時,納入疲倦、消化不良樣不適、腿部腫脹與不明快速體重增加。
- 針對心悸、呼吸困難(含端坐呼吸/PND)、水腫進展、頭暈/暈厥與周邊循環不良,使用聚焦釐清問題組。
- 使用結構化胸痛訪談邏輯(例如 PQRSTU)界定誘發因素、性質、部位/放射、嚴重度、時間與病人詮釋。
- 納入完整用藥清單(處方藥、OTC、維生素、草藥/補充品),因含刺激成分產品可誘發心悸或節律改變。
- 納入早發心血管事件家族史細節(關係與發生年齡),並整合社會風險脈絡(吸菸/電子菸、酒精/藥物使用、活動、飲食、壓力、睡眠、旅行/職業暴露)。
- 視診顏色、溫度、活動、感覺改變、發紺/蒼白、JVD 及雙側肢體不對稱。
- 在直立姿勢或床頭抬高約 30-45 度下的 JVD 應視為需追蹤的異常發現。
- 在雙側肢體視診中,納入表淺擴張靜脈、毛髮分布變化,以及皮膚潰瘍是否存在/位置/大小。
- 將單側小腿溫熱、發紅、腫脹與壓痛視為需快速升級的緊急血栓栓塞線索。
- 視診指甲杵狀變化,作為可能的慢性氧合/灌流異常線索,可能與心肺疾病共存。
- 觸診微血管再充填、水腫分級、脈搏品質與對稱性,以及提示 DVT 的壓痛。
- 記錄手動血壓基線與完整 60 秒心尖脈,並與周邊灌流發現對照。
- 在加壓後評估微血管再充填(成人通常
<=2秒;部分兒科情境中<=3秒可接受)。 - 在深膚色評估情境中,當變色線索細微時,大腳趾微血管再充填可提升周邊灌流篩檢敏感度。
- 在兒科評估中,心率測量優先使用心尖脈(橈動脈脈搏在青春期通常更可靠),並依學齡左右逐步下降至成人範圍的年齡相關心率趨勢解讀。
- 在追蹤不穩定時,使用分年齡新生兒基線(例如早產兒 HR 約 120-170、BP 約 40-75/30-35;足月新生兒 HR 約 120-160、BP 約 60-75/45-55)。
- 在可能 CHD 的嬰兒中,詢問聚焦餵食史:吸吮無力、餵食時間延長、未完成餵食即入睡、餵食/哭泣時冒汗或發紺,以及每日體重增加不良。
- 一致分級凹陷性水腫(
0無到4+很深/回彈延遲),並按位置/時段追蹤。 - 觸診時區分凹陷性與非凹陷性水腫(優先骨性部位如脛骨)並記錄模式。
- 在可得時使用水腫分級細節(
+1輕微到+4嚴重)搭配壓痕深度與回彈時間,以提高趨勢精準度。
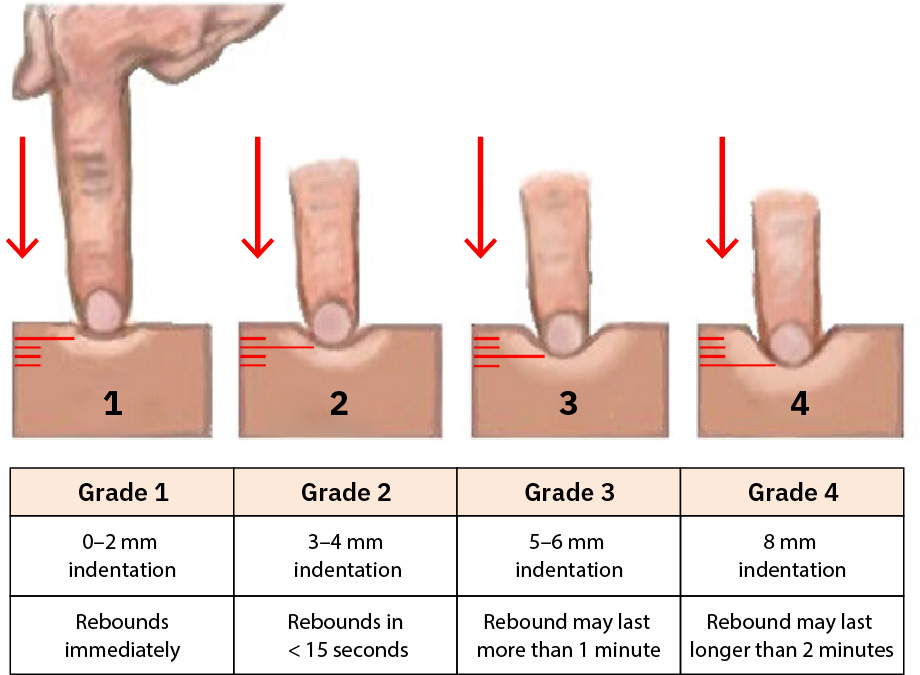 Illustration reference: OpenStax Clinical Nursing Skills Ch.24.2.
Illustration reference: OpenStax Clinical Nursing Skills Ch.24.2.
- 當水腫負擔快速改變時,將突然體重增加視為可能體液過載伴隨線索。
- 評估靜脈回填延遲模式、皮膚冰冷與依賴位/抬高位顏色異常改變,作為周邊不足線索。
- 辨識依賴性水腫為早期靜脈功能障礙線索,特別是在不活動病人或長時間坐/站情境。
- 評估新發活動後單側腿痛且休息可緩解(間歇性跛行模式),並追蹤進展。
- 釐清腿痛是否仍與運動連結或在休息時持續;進展至休息痛提示缺血負擔已進階。
- 結合疼痛位置與脈搏/溫度發現,定位可能動脈受累(例如主髂、股膕或脛腓分布)。
- 必要時重新擺位後再評估 JVD,並將皮膚濕度/溫度發現(溫暖乾燥 vs 冷涼濕黏)整合到灌流解讀。
- 在兒科 CHD 疑慮中,比較上肢與下肢顏色、脈搏品質與皮膚溫度;明顯手臂-腿部差異提示可能血流限制,需及時升級。
- 在定位心音時使用已知心臟定位標誌(心尖通常位於胸骨左側第四至第五肋間附近)。
- 叩診可篩檢粗略組織密度變化,但心血管特異性有限;應優先高品質聽診並與其他發現對照。
- 使用
APE To Man順序(aortic、pulmonic、Erb point、tricuspid、mitral)以標準化瓣膜區聽診覆蓋。 - 在有適應症時,聽診 S1/S2 完整性、額外心音(S3/S4)、雜音、摩擦音與血管雜音。
- 在臨床情境下,將心尖部新發高頻吹風/呼嘯樣收縮期音視為可能二尖瓣逆流線索並升級。
- 預期在主動脈/肺動脈區
S2會比S1更響亮;可用此模式確認定位標誌放置。 - 當懷疑下肢缺血或脈搏不對稱時,納入股動脈雜音評估。
- 在臨床有指徵時,聽診頸動脈雜音;新發湍流可能反映動脈粥狀硬化狹窄。
- 在頸動脈、橈動脈、肱動脈、後脛骨與足背動脈位置,雙側比較周邊脈搏
rate/rhythm/quality。 - 觸診頸動脈一次僅單側,以避免影響腦灌流;對已知病變頸動脈避免長時間或強力壓迫,因暈厥風險上升。
- 使用脈搏品質分級維持紀錄一致:
0無、+1弱、+2正常、+3強、+4飽滿/洪脈。 - 一致遵循機構脈搏分級慣例,因部分場域使用
0-3,其他場域使用0-4。 - 若脈搏不可觸及,判定為新發或慢性,並在可行時以 Doppler 驗證血流;新發無脈應視為緊急。
- 將 Doppler 亦無法偵測的無脈,且微血管再充填大於約 3 秒,視為需立即升級的危急周邊灌流發現。
- 若存在搏動性腹部腫塊,避免深部或強力觸診,並迅速升級進行血管評估。
- 在標準聽診區先用膜面再用鐘面;當需要確認節律或速率時,心尖脈完整計數 60 秒。
- 在許多心臟用藥給藥前,心尖脈需完整計數
60秒。 - 對不規則周邊脈搏,使用完整
60秒計數;僅在規則節律時30 x 2才可接受。 - 在時間定位額外心音時,將
S1解讀為收縮期起點,S2解讀為收縮期終點/舒張期起點。 - 解讀時辨識
S3與S4情境:S3可能見於體液過載狀態(且在懷孕中可為生理性),而S4常反映心室順應性降低。 - 在新生兒中,早期產後動脈導管閉合期間可能出現短暫雜音;應與年齡、灌流、氧合及臨床穩定性一併判讀。
- 在嬰兒 CHD 情境中,將呼吸急促、肋間凹陷、鼻翼煽動、嗜睡/軟癱、意識喪失或不對稱活動視為緊急發現並立即升級。
- 在新生兒心搏過速狀態中,需注意血壓可能仍接近年齡常模但灌流已惡化;低血壓屬晚期失代償徵象。
- 懷疑心包摩擦音時,讓病人身體前傾並憋氣,同時在心尖/左下胸骨緣以膜面聽診。
- 在可得時整合診斷情境:心臟超音波射出分率(正常約 55-70%)、壓力測試耐受/症狀反應及處置後趨勢變化。
診斷與處置導向評估線索
- 對心臟超音波,將射出分率與呼吸困難、水腫負擔、活動耐受與心衰竭歷程相關聯。
- 依臨床適應症準備廣泛心血管診斷:ECG/心臟超音波、壓力測試(運動或藥物)、電生理研究、心導管/血管攝影與進階影像(MRI/MRA/CT/PET)。
- 在含對比劑影像/導管處置前,確認過敏/不良反應史及病人對檢查體位/流程需求的耐受能力。
- 整合相關實驗室資料與理學檢查發現:凝血、電解質、心肌生物標記(troponin/CK-MB)、BNP、D-dimer 與血脂趨勢。
- 對心臟壓力測試,監測胸部不適、呼吸困難、節律改變與血流動力耐受;並辨識藥物壓力測試可能使用 dobutamine 或 adenosine。
- 對冠狀動脈攝影/心導管,完成處置前檢核(知情同意、過敏/對比劑風險、腎功能基線、抗凝藥檢視、NPO 狀態、IV 通路)及處置後監測(穿刺處出血、遠端灌流、尿量與胸痛復發)。
- 在 ICU 等級不穩定情境,整合侵入性趨勢(例如動脈導管血壓與特定肺動脈導管資料)與床邊檢查線索,不應孤立解讀單一數值。
- 在周邊血管檢查中,預期進行 ABI(以踝壓:足背/後脛骨,對比肱動脈壓),並確保標準化技術以獲得有效解讀。
- 在初始客觀評估期間,先確認意識程度與即時生理穩定,再進行詳細檢查。
- 在急性呼吸/心臟失代償中,當脈搏血氧不足時,預期以 ABG 支援 PaO2/PaCO2 與酸鹼判讀。
護理措施
- 對嚴重或惡化胸痛、不穩定節律徵象、呼吸功能受損與血栓栓塞線索,立即升級處置。
- 將靜息時有症狀心搏過速(
HR >100 bpm)、有症狀心搏過緩(HR <60 bpm)或低血壓(SBP <100 mm Hg)視為緊急異常發現。 - 對姿位性血壓變化、新發心律不整、新發額外心音(雜音、
S3、S4)、新發小腿疼痛或呼吸困難惡化,應立即升級,不可延遲。 - 介入後重新評估並記錄客觀趨勢變化,以支持團隊快速決策。
- 在危急異常發現時,執行即時回應流程:快速溝通、持續監測、症狀緩解與跨專業協調。
- 在緊急路徑中,當症狀或灌流趨勢顯示立即惡化風險時,升級到快速反應或更高急性度啟動。
- 依醫囑給予抗缺血/止痛治療(例如硝酸鹽與鴉片類輔助),並密切重新評估疼痛、血流動力學與不良反應。
- 強化慢性心血管疾病管理中的風險因子教育、用藥遵從與追蹤照護。
- 在異常發現或處置後,提供清楚教育、倡導與出院後追蹤協調。
快速失代償風險
新發胸痛合併呼吸困難、異常心音或急性灌流缺損,可能是心搏停止或栓塞事件前兆。
藥理學
| Drug Class | Examples | Key Nursing Considerations |
|---|---|---|
| antihypertensive therapy | ACE inhibitor or beta-blocker contexts | 監測灌流反應、血壓趨勢與症狀負擔。 |
| anticoagulant therapy | Heparin or DOAC contexts | 在評估循環中進行聚焦出血與血栓監測。 |
臨床判斷應用
臨床情境
一位病人出現胸部壓迫感、心搏過速、新發雙側肺底爆裂音與雙側 2+ 凹陷性水腫。
- 辨識線索:缺血疑慮、鬱積徵象與灌流壓力同時存在。
- 分析線索:此模式提示心肺失代償正在進展。
- 優先假設:立即優先事項為穩定化與快速診斷升級。
- 產生解決方案:觸發緊急提供者回應並啟動已開立監測/介入。
- 採取行動:清楚溝通客觀發現與重新評估趨勢。
- 評估結果:透過及時調整治療,症狀趨於穩定。
相關概念
- 心血管系統 - 解讀檢查結果的核心結構與功能架構。
- 周邊血管系統與不足模式 - 周邊不足模式可細化下肢發現解讀。
- 生理功能與體內平衡的生命徵象指標 - 將評估線索連結到整體生理狀態。
- 記錄與回報資料 - 客觀、趨勢導向紀錄可支持安全升級。
自我檢核
- 哪些心血管發現無論既往病史如何都需要立即升級?
- S3/S4 或新發雜音發現如何改變護理優先排序?
- 為何脈搏、水腫與微血管再充填應始終採雙側解讀?