敗血症
重點整理
- 敗血症:由感染觸發的過度免疫反應造成危及生命的器官功能障礙;美國每年 170 萬例,約 270,000 人死亡
- 「每延遲 1 小時治療,死亡率上升 4–9%」,早期辨識為優先事項
- 菌血症是血液中存在細菌;敗血血症(septicemia)是菌血症且在血流中持續增殖。
- qSOFA 篩檢:SBP <100 mmHg + 意識改變 + RR >22,分數 ≥2 = 懷疑敗血症
- 第一個介入:抗生素前先做血液培養,再立即給予廣效抗生素
- Lactate <2 mmol/L = 可接受;>4 mmol/L = 高死亡風險,需積極容量復甦
- MAP >65 mmHg = 灌流足夠;尿量 ≥30 mL/hr = 腎灌流足夠
病理生理學
敗血症分期
- SIRS(全身性發炎反應症候群):對重大壓力源(例如感染、外傷或燒燙傷)的瀰漫性全身發炎反應,表現為發燒/低體溫、心搏過速、呼吸急促與白血球異常;除非存在感染驅動器官功能障礙,否則 SIRS 不等同敗血症。
- 敗血症:免疫系統對感染過度反應,造成誇大全身發炎反應
- 重度敗血症:出現器官功能障礙(AKI、ARDS、肝衰竭、凝血異常)
- 敗血性休克:充分 IV 輸液後仍持續低血壓,導致細胞灌流下降並進展為多器官衰竭
機轉
最常見病因為革蘭陰性菌感染(內毒素釋放)。也可能由革蘭陽性菌、病毒或真菌感染造成。
血流術語:
- Bacteremia:血液中有細菌存在。
- Septicemia:細菌存在且在血液中增殖。
病理生理級聯:
- 內毒素釋放,毛細血管通透性大量上升,液體移至間質空間,造成嚴重低血壓
- 氧氣輸送下降,細胞由有氧代謝轉為無氧代謝,形成乳酸性酸中毒與 代謝性酸中毒
- 交感代償導致心搏過速,進一步提高心臟氧需求
- 神經內分泌壓力活化可形成高代謝狀態,進一步提升細胞耗氧需求
- DIC(瀰散性血管內凝血)風險:微血栓消耗凝血因子,導致大量出血
暖休克與冷休克
| 階段 | 時間 | 血流動力學 | 皮膚表現 |
|---|---|---|---|
| 暖休克(早期) | 前 6–72 小時 | ↑ 心輸出量,↓ SVR | 溫暖、潮紅、洪脈、↓ 微血管再充填 |
| 冷休克(晚期) | 進行性惡化 | ↓ 心輸出量,↑ SVR | 花斑、冰冷、蒼白;肢端發紺 |
風險因子
高風險族群:
- 年齡 >65 歲(>60% 敗血症診斷)
- 免疫抑制(癌症、移植、AIDS、皮質類固醇使用)
- 慢性疾病:糖尿病、CKD、心衰竭
- 血液惡性腫瘤風險狀態(例如白血病)
- 泌尿道感染來源(尤其高齡與留置導尿個案)
- 近期手術、人工關節、心瓣膜置換
- 妊娠
- 物質濫用、營養不良
高齡成人與敗血症
意識狀態改變常是高齡敗血症的第一個臨床表現,高齡個案任何突發意識改變都應啟動敗血症篩檢。
臨床表現
早期(暖休克):
- 心搏過速、呼吸急促(RR >22)
- 高體溫或低體溫(發燒伴畏寒)
- 意識混亂、躁動、意識狀態改變
- 溫暖潮紅皮膚與洪脈
進展期:
- 低血壓(SBP <100 mmHg)
- 尿量下降(<30 mL/hr),代表腎低灌流
- 呼吸窘迫進展至 ARDS(液體進入肺泡空間)
- Lactate 上升(無氧代謝)
晚期(冷休克):
- 花斑皮膚,為皮膚低灌流造成紫色斑駁
- 「敗血性皮膚疹」,針尖樣出血點(petechiae)
- 昏迷、器官衰竭、DIC、死亡
qSOFA 篩檢工具
每一項 = 1 分;分數 ≥2 = 懷疑敗血症,需啟動治療:
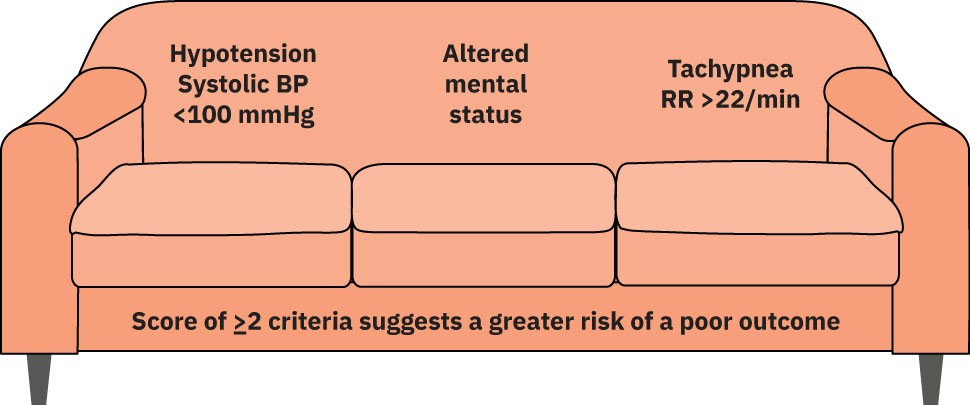 Illustration reference: OpenStax Medical-Surgical Nursing Ch.23.3.
Illustration reference: OpenStax Medical-Surgical Nursing Ch.23.3.
| 指標 | 閾值 |
|---|---|
| 收縮壓 | <100 mmHg |
| 意識狀態改變 | 任何偏離基線 |
| 呼吸頻率 | >22 次/分鐘 |
已知感染中的早期升級線索
在第一線長照通報中,若已知/疑似感染個案符合以下兩項以上,須立即升級護理評估:
- 體溫 >38 C(100.4 F)或 <36 C(96.8 F)
- 心率 >90/min
- 呼吸率 >20/min
- 收縮壓 <90 mmHg
- PaCO2 <32 mmHg(若可取得)
- WBC >12,000/mm3 或 <4,000/mm3,或 >10% immature bands
這些線索可支持快速再評估潛在敗血症進展,尤其合併高齡個案新發意識混亂或功能退化時。
診斷檢查
| 檢查 | 正常值 | 敗血症警訊 |
|---|---|---|
| 血液培養 | 無感染病原 | 可辨識病原(確診檢查) |
| Lactate | <2 mmol/L | >2 mmol/L(警訊);>4 mmol/L = 高死亡率 |
| Procalcitonin | 不可偵測(約 0) | >2.0 mcg/L |
| WBC | 4,500–11,000/mcL | <4,000 或 >12,000 |
| D-dimer | <0.50 | >0.50(DIC 風險) |
| PT/PTT | PT 10–13 sec;PTT 25–35 sec | 升高(凝血受損) |
| Platelets | 150,000–450,000 | 下降(DIC 中血小板聚集) |
| C-reactive protein (CRP) | 低 | 升高(發炎指標) |
其他培養包含:尿液、痰液、傷口、CSF(疑似腦膜炎時)。 血液培養確認通常需約 1-3 天,因此懷疑敗血症時不應延遲經驗性治療。
醫療管理
敗血症組合處置(Hour-1 Bundle)
- 血液培養 × 2(抗生素前)
- 立即給予廣效抗生素,不可等待培養結果
- 液體復甦:30 mL/kg 晶體液(normal saline 或 Lactated Ringer’s),病人前 24 小時可能需 6–10 L
- 若液體復甦後 MAP <65 mmHg,使用升壓劑:norepinephrine(第一線)、dopamine、dobutamine、epinephrine
- 初始 lactate >2 mmol/L 時,需重測 lactate
感染源控制:辨識並清除感染源,必要時手術引流;移除受感染裝置。 若懷疑裝置相關感染,依流程移除留置裝置並送適當培養檢體。
護理評估與介入
優先監測:
- MAP >65 mmHg 目標,為細胞灌流最佳指標
- 尿量 ≥30 mL/hr,透過 Foley 導尿每小時測量
- 呼吸率趨勢,RR 上升代表 代謝性酸中毒惡化
- 體溫趨勢,發燒後快速下降可能是惡化徵象
- Lactate 濃度,需序列追蹤
- DIC 徵象:IV 部位出血、petechiae、血尿
- 周邊灌流趨勢:遠端脈搏微弱/消失、微血管再充填延長、皮膚溫差惡化
關鍵護理行動:
- 第一劑抗生素前,從 2 個不同部位採集血液培養(×2)
- 建立大口徑 IV 通路(或協助置入中心靜脈)
- 依醫囑給予 IV 輸液,並監測肺水腫(輸液過負荷併發症)
- 若周邊通路不足,透過中心靜脈給予升壓劑
- 透過留置 Foley 精準記錄 I&O
- 尿量低於 30 mL/hr 需立即升級處置,視為腎低灌流惡化
- 頻繁神經評估,以意識狀態作為灌流指標
- 皮膚評估,花斑與紫斑可提示重度低灌流
- 預期 ARDS 進展支持,包含出現 呼吸衰竭時的進階氣道/機械通氣
- 依流程支持早期腸內營養策略(高蛋白/胺基酸)與壓力性潰瘍預防
- 頻繁監測血糖並依流程調整至目標(常約 110-150 mg/dL),同時避免低血糖與高血糖
- 協助家屬準備可能惡化情境,重度敗血症病人約 30% 無法存活
醫療場域預防:
評值與復原
反應改善指標包含血流動力學穩定度改善、感染源控制/清除、lactate-電解質趨勢改善,以及器官功能朝基線恢復。
敗血症存活者可能有長期復原負擔,包含:
- 腎或肺功能下降
- 嚴重組織受損後截肢
- 疲倦、睡眠障礙、食慾下降與去適能
- 重症後焦慮或憂鬱
護理追蹤應包含諮詢/資源轉介,並協調出院後持續功能或心理社會後遺症監測。
關聯概念
- antibiotics - 廣效抗生素為第一線治療
- blood-culture-collection-in-suspected-sepsis - 抗生素前血液培養採集技術
- immune-system - 免疫系統與發炎反應
- active-and-passive-immunity - 感染與免疫反應
- fluid-volume-deficit-hypovolemia-and-dehydration - 敗血症液體復甦
- anticoagulants - DIC 管理
- respiratory-failure - ARDS 作為敗血症併發症
自我檢核
- 一位 72 歲留置導尿個案突然出現意識混亂、呼吸率 26、血壓 90/58 mmHg。qSOFA 分數提示什麼,護理優先行動是什麼?
- 護理師即將為疑似敗血症個案給予廣效抗生素。第一步應做什麼,且為何順序關鍵?
- 一位敗血性休克病人尿量 18 mL/hr,血清 lactate為 4.5 mmol/L。這些發現代表什麼,預期會有哪些介入?