心血管系統
重點整理
- 心血管系統由心臟、血液與血管組成,負責輸送氧氣/營養並清除代謝廢物。
- 血液成分(紅血球、白血球、血小板、血漿)將氧運輸、宿主防禦與凝血支持連結至心血管穩定性。
- 心臟位於縱膈;右心腔接收並將去氧血送往肺部,而左心室是主要的體循環幫浦。
- 動脈、微血管與靜脈構成運輸網絡,連結組織代謝與器官功能。
- 靜脈是低壓回流血管,較大靜脈依靠瓣膜支持朝向心臟的單向血流。
- 體靜脈也充當血液儲庫;當需求增加時,靜脈收縮可將靜脈儲備血動員至中心循環。
- 交感刺激會增加心率與收縮力,而副交感輸入會降低心率。
- 局部組織自動調節與內分泌路徑(包括 RAAS 與 ADH 訊號)共同調整小動脈張力與血壓。
- 動脈硬化與動脈粥樣硬化會增加血管僵硬與管腔狹窄,提升後負荷與長期灌流風險。
- 老化與動脈粥樣硬化改變會降低灌流儲備,並增加跌倒、水腫、中風 與心肌事件風險。
- 心血管疾病是全球首位死因,每年死亡超過 1900 萬人。
病理生理
心血管功能依賴協調的心臟幫浦作用與血管完整性,以維持組織灌流與廢物清除。含氧血經動脈分配至微血管完成交換,再經靜脈回流進入再循環並接受器官層級過濾。 這種運輸角色與其他器官系統整合:肺支持氣體交換,消化系統支持營養可用性,腎臟影響容量與壓力調節,淋巴路徑將組織間液回流至循環。
心臟有四個腔室(左右心房、左右心室)與分層結構(心內膜、心肌層與外層心外膜-心包界面)。心房收縮使心室充盈,隨後心室收縮驅動肺循環與體循環。冠狀動脈為心肌供血,冠脈灌流主要發生於舒張期。 在解剖上,心底大致位於第三肋軟骨平面,心尖位於胸骨左側第四至第五肋間附近,有助於精準進行心前區聽診。 心臟瓣膜維持單向血流:房室瓣(三尖瓣在右、二尖瓣在左)在血液由心房流向心室時開啟,在心室收縮期閉合以減少逆流;半月瓣(肺動脈瓣在右、主動脈瓣在左)在心室射血時開啟,在舒張時閉合。 血流順序為右心房 → 三尖瓣 → 右心室 → 肺動脈瓣 → 肺 → 左心房 → 二尖瓣 → 左心室 → 主動脈瓣 → 體循環。
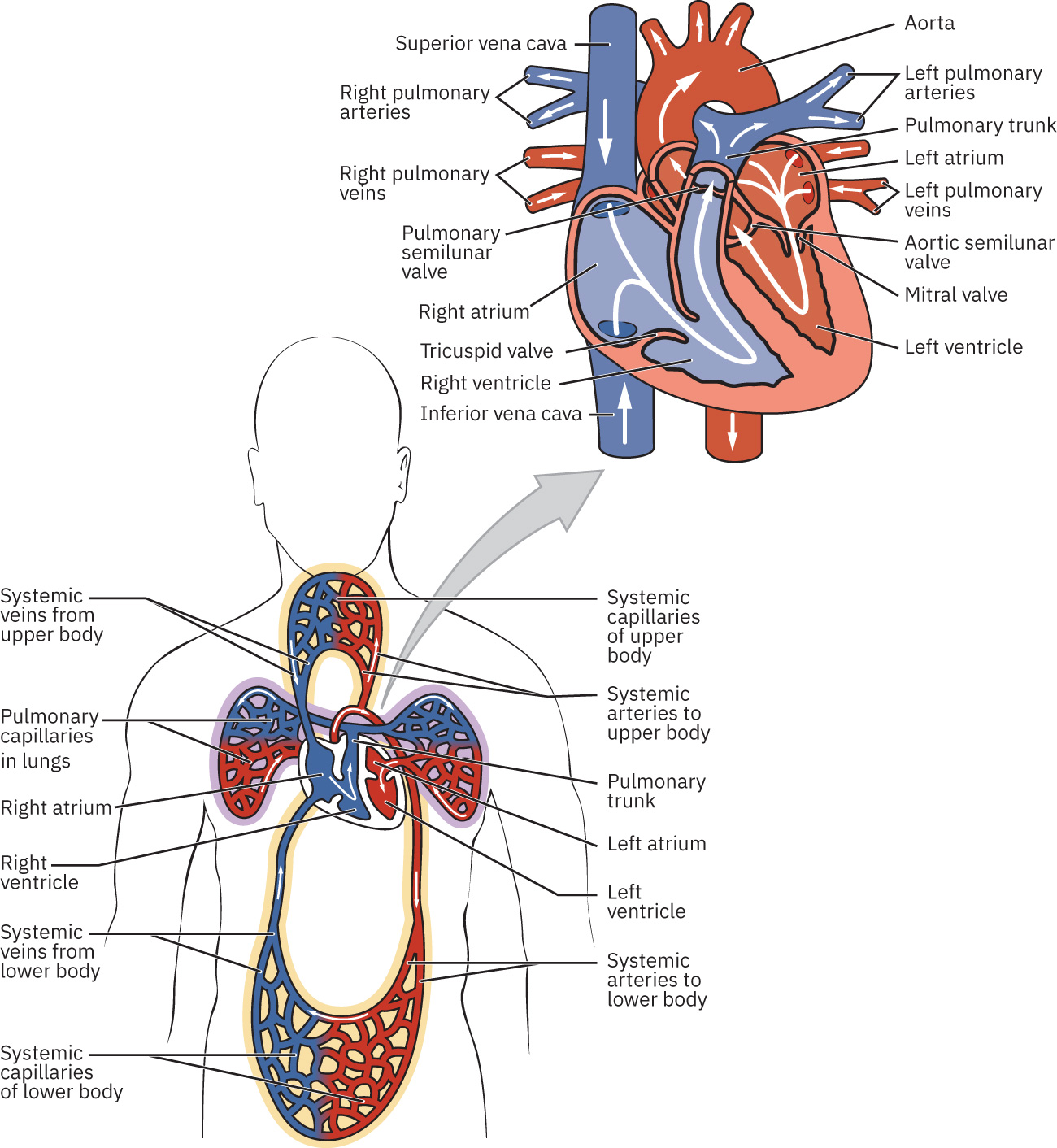 Illustration reference: OpenStax Clinical Nursing Skills Ch.18.2.
Illustration reference: OpenStax Clinical Nursing Skills Ch.18.2.
心包結構包括纖維性心包與漿膜性心包(壁層加臟層/心外膜)。兩層之間的心包腔含潤滑液(參考成人解剖框架中常約 15-50 mL),可減少心臟運動時摩擦。 心壁由淺至深為心外膜、心肌層與心內膜。心肌層最厚,是主要收縮組織;心內膜是與血管內皮連續的內皮襯裡,也覆蓋心臟瓣膜。 心肌纖維走向並非線性;螺旋與「8」字形肌肉結構支持高效率腔室壓縮與前向射血。 左心室壁正常比右心室更厚且更具肌力,因其必須產生更高壓力以克服體循環血管阻力(動脈情境約接近 90 mm Hg);右心室則將血液泵入低阻力肺循環(情境約 8-20 mm Hg)。
體循環與肺循環是彼此連結的閉環:肺循環將血液送至肺進行氣體交換,體循環將含氧血分配給組織後再經靜脈回流。靜脈在基線狀態下儲存大量循環血量,並可透過靜脈收縮將儲備血轉移至中心循環。依生理框架,體靜脈在基線約容納 64% 血容量,其中約 21% 位於肝臟、骨髓與皮膚靜脈網絡。 血管流路為動脈 → 小動脈 → 微血管 → 小靜脈 → 靜脈。液體沿壓力梯度移動,因此心動週期中的腔室與血管壓力變化會引導血液前行。 在舒張期,靜脈回流充盈心房,血液被動進入心室;心房收縮進一步增加心室充盈,隨後心室收縮將血液射入肺動脈幹與主動脈。
神經內分泌控制持續調整灌流。交感刺激增加心率與收縮力,副交感活動降低心率。內分泌訊號也影響血管張力與循環容量:腎上腺素與正腎上腺素支持短期血流再分配;當灌流壓下降時,RAAS/ADH 訊號增強血管收縮與體液滯留。 兒茶酚胺訊號在高需求狀態下也支持冠脈擴張,改善心肌血流。 心血管恆定還包括動態資源分配:活動組織(如運動肌肉)獲得更多血流,而腦等器官維持較強基線灌流。血液運輸透過遞送氧氣、營養與激素,並清除包括二氧化碳在內的代謝副產物,支持酸鹼/水分平衡。 循環成分中也包含保護功能:白血球支持宿主防禦,血小板與凝血蛋白在血管損傷後形成富含纖維蛋白的止血屏障。 體溫調節部分依賴血管機制:溫熱狀態下皮膚血管擴張促進散熱;寒冷狀態下血液由皮膚分流以保留核心溫度,但會增加肢端凍傷風險。 成人心臟保留內在電自動性。最快起搏活動通常來自竇房結,形成竇性節律並經房室結、希氏束、束支與浦肯野纖維傳導。 房室結延遲使心房收縮得以完成心室充盈,再發生心室去極化。之後快速浦肯野傳導支持由心尖至心底的協調收縮,實現向主動脈與肺動脈幹的有效射血。 傳導細胞的自律性依賴週期性離子流:緩慢鈉離子內流(前電位)達閾值、鈣介導去極化、鉀介導再極化回歸基線。 心肌收縮細胞不同於起搏細胞:其靜息電位更穩定,隨後經歷快速去極化、鈣介導平台期與再極化。平台期及延長的不應期支持有效機械射血,並有助於防止過早再興奮損害灌流。 鈣在此過程具有雙重作用:既支持平台期/不應期行為,也在收縮時透過調控肌鈣蛋白-原肌球蛋白直接促成肌動-肌球作用。 興奮-收縮偶聯包含 L 型鈣離子內流與肌漿網鈣離子釋放(經雷諾定受體),進而放大胞質鈣離子並觸發肌絲滑動產生力量。 起搏階層在臨床上很重要:竇房結通常以最快速度主導節律;若上游訊號失效,房室結與下游希氏-浦肯野結構可提供較慢備援起搏。 電解質失衡,尤其低血鉀,會增加心律不整風險;出現傳導不穩定時應盡快矯正。 同時存在低血鈉、低血鈣或低血鎂可進一步破壞傳導並削弱機械收縮,造成灌流惡化。 當臨床顯著心搏過緩引發不穩定時,應立即優先進行呼吸與循環支持、快速監測並緊急升級,同時評估可逆病因。
血管內容量是決定血壓與灌流的核心因子。進階血流動力學關係包括 CO = HR x SV、CI = CO/BSA 與 SV = EDV - ESV;在代償不穩定的重症監護中,這些趨勢尤為關鍵。平均動脈壓與流量與阻力相關(MAP 隨 CO 與/或全身血管阻力上升而上升),因此心率或每搏量變化可直接影響灌流壓。此情境常用參考範圍包括 CO 約 4-8 L/min、CI 約 2.5-4 L/min/m^2、靜息 HR 約 60-100 bpm。
每搏量由前負荷、收縮力與後負荷決定。射出分率(EF = SV/EDV)描述每搏射出的心室血量比例,並用於幫浦功能分型;廣義上正常約 50-70%,保留功能通常大於 50%,而在有相符臨床表現時,明顯收縮功能下降常見於約小於或等於 40%。
心動週期由協調的心房/心室收縮與舒張階段持續重複;高效時序對維持前向血流與器官灌流至關重要。
在心室早期充盈階段,多數前負荷在房室瓣開啟、半月瓣閉合時被動進入;之後心房收縮於心室收縮前提供額外充盈。
心室收縮由等容收縮壓上升開始,半月瓣開啟後進入射血期。之後心室舒張包含等容舒張,接著房室瓣再度開啟;半月瓣閉合後可見動脈重搏切跡訊號。
竇房結外異位衝動可短暫出現;持續異位活動可依觸發因子與基質進展為具臨床意義的心律不整或顫動。
心血管調節在延髓整合,涉及心加速、心抑制與血管運動控制路徑。壓力受器(主動脈/頸動脈牽張感知)與化學受器(氧、二氧化碳與 pH 感知)提供反射輸入,持續調整心率、血管張力與血壓。
隨年齡增長,血管彈性與心肌儲備下降可損害血壓調控與氧分布。額外斑塊負擔會使血管狹窄並惡化血流,增加血栓、缺血與心肺失代償風險。血脂異常、糖尿病與菸草暴露會加速此過程,而長期高血壓既是血管僵硬的結果,也會進一步加重其進展。 高飽和脂肪與高膽固醇飲食模式可持續維持 LDL 升高、加速斑塊堆積,並增加長期後負荷壓力,進而促進心衰竭進展。 灌流不穩定也可能出現在另一端的低血容量狀態:出血或脫水導致容量流失會降低壓力,並可能隨器官灌流下降出現意識混亂、皮膚濕冷、少尿與肌酸酐升高。
兒科心血管生理也有高產值差異:出生後最初數日至數週存在顯著過渡循環變化;新生兒交感心臟支配成熟度較低(心搏過緩脆弱性);絕對失血量較小也可能占循環總量較大比例;較高代謝率會增加心肌工作負荷。由於靜脈較細且皮下組織相對較多,兒科血管通路建立也更具挑戰。
可調整生活型態因子,包括菸草暴露、身體活動不足與高風險飲食模式,對心血管疾病負擔有顯著貢獻。早期護理健康教育與預防諮詢是關鍵保護性介入。
分類
- 核心系統組成: 心臟幫浦功能、循環血量/成分、血管網絡。
- 血液成分領域: 紅血球、白血球、血小板與血漿在攜氧、免疫與止血中的功能。
- 心臟結構單元: 兩個心房與兩個心室,以及心肌幫浦功能與冠脈循環支持。
- 瓣膜與流量控制單元: 房室瓣(三尖/二尖)與半月瓣(肺動脈/主動脈),用於協調前向血流並減少逆流。
- 運輸通路: 動脈輸送、微血管交換、靜脈回流。
- 循環閉環: 肺循環用於攝氧與卸載二氧化碳;體循環用於組織輸送與靜脈回流。
- 灌流控制系統: 局部自動調節、自主神經輸入與內分泌路徑(兒茶酚胺、RAAS、ADH)。
- 內在電控制系統: 竇房結、房室結、房室束、束支與浦肯野網絡。
- 血流動力學指標: HR、SV、EDV、ESV、CO 與 CI,用於趨勢化灌流解讀。
- 幫浦效能指標: EF、前負荷、收縮力與後負荷,用於收縮/舒張功能框架化評估。
- 風險進展狀態: 彈性下降、斑塊累積與血栓栓塞風險。
護理評估
NCLEX 重點
高優先題通常考查需要立即通知護理師或啟動緊急流程的心血管危險訊號辨識。
- 觀察胸痛、呼吸困難、發紺、急性頭暈或活動耐受突然下降。
- 當心音定位困難時,確認聽診標誌點與心前區方向(心尖通常位於胸骨左側第四至第五肋間附近)。
- 辨識水腫模式變化、體重快速增加趨勢(尤其 24 小時內增加約 >2-3 lb)及提示 DVT 的單側下肢表現。
- 監測疲倦、心悸與具症狀的血壓不穩定線索。
- 同時評估電活動與機械功能:監護/心電圖(ECG)有電活動但無可觸及脈搏,提示無脈電活動,需緊急升級處置。
- 在監護環境中追蹤血流動力學數值與代償模式;極快 HR 即使伴心搏過速代償,也可因心室充盈減少而降低每搏量。
- 留意容量流失時的低灌流群聚(如意識混亂、皮膚濕冷、少尿、肌酸酐上升);若模式惡化應快速升級處置。
- 對可能 PE 徵象(突發呼吸急促、胸痛、咯血)應緊急通報。
護理措施
- 在可耐受範圍內鼓勵活動與移動,以降低鬱滯相關血栓風險。
- 支持護心習慣:低脂/低膽固醇與低鈉攝取、戒菸及體重管理。
- 執行處方加壓支持措施,並監測耐受性與安全性。
- 在術後 DVT 預防中,僅依醫囑使用 SCD;若存在單側 DVT 徵象,不應使用。
- 依照場域流程對急性心肺症狀立即升級處置。
- 預判血管活性治療的血流動力學效應;例如靜脈與動脈擴張可降低前負荷與後負荷。
急性灌流威脅
新發胸痛、嚴重呼吸困難或發紺可提示危及生命的心血管失代償,需立即升級處置。
藥理學
| 藥物類別 | 範例 | 關鍵護理考量 |
|---|---|---|
| [antihypertensives] | 血壓管理情境 | 支持依從性,並監測體位變化時頭暈/跌倒風險。 |
| [anticoagulants] | DVT/AF 相關情境 | 觀察出血風險,並及時通報血栓進展或 PE 徵象。 |
臨床判斷應用
臨床情境
一位有水腫與心衰竭病史的住民出現體重快速增加、呼吸困難加劇及口周發紺。
- 辨識線索: 體液負荷加重指標惡化並伴氧合問題。
- 分析線索: 灌流/呼吸狀態正在惡化,且可能快速進展。
- 確定優先假設: 首要任務是預防急性心肺失代償。
- 提出解決方案: 立即尋求護理師支援、確保安全體位,並準備醫囑氧療/介入。
- 採取行動: 快速升級並進行客觀症狀/時間軸回報。
- 評估結果: 呼吸與氧合穩定,或已啟動緊急處置路徑。
相關概念
- 心衰竭 - 幫浦效能下降常推動水腫與呼吸困難進展。
- 高血壓評估與管理 - 慢性壓力負荷會加速血管損傷與心臟壓力。
- 系統化心電圖(ECG)判讀與心律不整分級處置 - 節律不穩定會增加 中風 與血栓風險。
- 深層靜脈血栓 - 靜脈血栓可進展為肺栓塞。
- 周邊靜脈治療併發症 - 血管監測與即時升級原則具重疊性。
自我檢核
- 哪些心血管發現應立即升級,而非常規監測?
- 血管老化相關變化如何增加跌倒與疲倦風險?
- 為什麼單側下肢腫脹伴壓痛屬高優先級通報?