先天性心臟缺陷:無發紺型與發紺型模式 (Congenital Heart Defects Acyanotic and Cyanotic Patterns)
重點整理
- 先天性心臟缺陷(CHDs)是出生即存在的結構異常,會改變血流通路。
- 無發紺型缺陷通常為左向右分流,增加肺循環與右心容量負荷。
- 發紺型缺陷常包含右向左分流或嚴重流出道阻塞,導致全身性低氧血症。
- 約於出生後 24 小時進行脈搏血氧 CCHD 篩檢,有助於早期發現重症病變。
- 高發紺發作(Tet 發作)屬急症,需要快速體位處理、氧支持與升級處置。
- 未修補或具血流動力學意義病變可出現進行性併發症,包括 心衰竭 與 先天性心臟病與 PPHN 相關肺動脈高壓。
病理生理學
CHD 在胎兒分流關閉後改變正常新生兒循環。缺陷可造成腔室/血管間異常交通、大血管轉位或流出道阻塞。由此產生的血流動力學決定氧合狀態、心室工作負荷與向 心衰竭 的進展。
無發紺路徑通常使含氧血由高壓左心分流至低壓右心。初期一般不引起發紺,但長期可導致肺循環過度灌注、肺動脈高壓與右心衰竭。
發紺路徑透過將去氧血送入體循環或限制肺血流來降低有效全身供氧。慢性低氧可引起紅血球增多、血液高黏稠度、血栓風險與長期心肺負擔。
分類
- 無發紺左向右分流缺陷: 動脈導管未閉、房間隔缺損、卵圓孔未閉 與 心室中隔缺損。
- 發紺型混合血流缺陷: 法洛氏四聯症 與 大動脈轉位。
- 氧合線索分層: 無發紺模式氧飽和度通常維持於約 90% 或以上,而發紺型右向左路徑常低於 90%。
- 單心室重度血流缺陷: 左心發育不全症候群。
- 左側阻塞性缺陷模式: 主動脈縮窄 與 先天性二尖瓣狹窄。
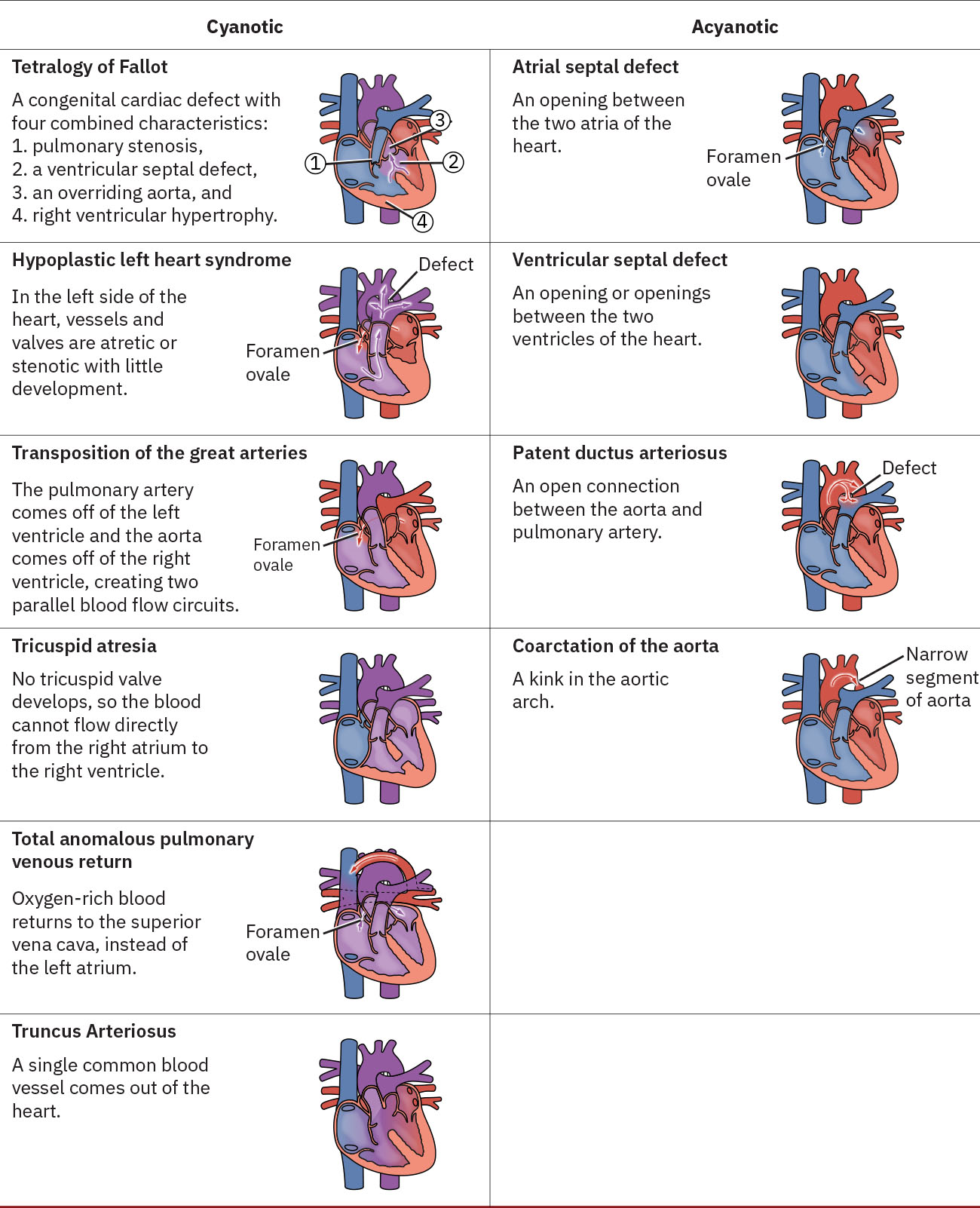 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.25.2.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.25.2.
護理評估
NCLEX 重點
需區分肺過度灌注型無發紺模式與低氧型發紺模式,再優先辨識惡化線索。
-
複核產前與周產期風險背景(CHD 家族史、母體高血糖、吸菸、飲酒、感染與特定藥物暴露)。
-
確認約 24 小時 CCHD 篩檢流程:右手(導管前)與足部(導管後)脈搏血氧;當飽和度低於 95% 或導管前後差值超過 3% 時需警覺。
-
對異常 CCHD 篩檢,確保依流程重複檢測(最多三次,每次間隔約 1 小時),並對持續陽性升級至超音波心臟圖確診。
-
對 PDA 疑慮,評估呼吸急促、餵食困難、體重增加不良、心搏過速、持續機器樣雜音、心臟擴大與脈壓增寬。
-
對 ASD/PFO/VSD 疑慮,評估雜音、餵食疲勞、生長軌跡、肺鬱血徵象與右側容量負荷進展。
-
對未確診嬰兒疑慮,詢問照護者餵食史重點問題(吸吮無力、餵食時間延長、早期疲勞、餵食或哭鬧時出汗/發紺變化,以及體重增加不良趨勢)。
-
對發紺型 CHD 疑慮,評估持續中央性發紺與對常規氧療反應有限的低氧血症。
-
評估慢性發紺生理下紅血球增多相關風險(黏稠度增加、血栓/栓塞風險)及潛在 缺鐵性貧血。
-
在術後或高風險 CHD 情境中,監測與血流鬱滯、心律不整負擔、中心靜脈導管/分流暴露及高黏稠度相關的血栓線索。
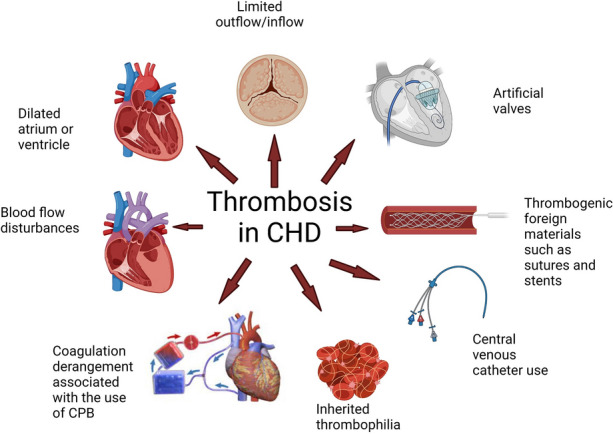 Illustration reference: OpenRN Nursing Health Promotion Ch.17.5.
Illustration reference: OpenRN Nursing Health Promotion Ch.17.5. -
對高發紺(Tet 發作)疑慮,評估突發煩躁、過度換氣、發紺惡化、嗜睡、暈厥與休克進展。
-
對縮窄疑慮,比較上下肢血壓與脈搏,並監測尿量下降等腎灌流線索。
-
比較上下肢顏色與溫度,對顯著灌流不對稱應升級為可能血流受限證據。
-
評估各病變類型的併發症進展線索:呼吸急促/呼吸困難惡化、疲倦、暈厥、低血壓、水腫、肝腫大/腹脹與灌流下降。
-
將嗜睡、肌張力低下、意識改變或不對稱活動視為急症發現,可能提示休克或中風等級低灌流。
護理措施
- 以高頻複評與趨勢追蹤氧合、灌流、餵食耐受、生長與心衰徵象,並及早升級兒童心臟科評估。
- 對心肺工作負荷高的嬰兒,支持節能餵食計畫與水分監測。
- 嚴格監測 出入量 趨勢,急性不穩定時包括每小時尿量。
- 在同一磅秤與條件下追蹤每日體重;24 小時快速增加(約 0.5 kg)可提示液體滯留。
- 維持體溫穩定並及時處理發燒,以降低氧耗與心臟工作負荷。
- 集中照護並維持安靜環境,安排休息間隔以降低代謝需求。
- 依醫囑執行高熱量餵食計畫:至少每三小時餵食、採直立姿勢,並將每次餵食時間目標控制於約 20 分鐘,以降低心肺負荷。
- 當餵食超過約 30 分鐘或攝取/體重增加不足時,升級餵食策略(包括依醫囑管灌路徑)。
- 在高發紺發作時,安撫嬰兒/兒童,採膝胸位(較大兒童可蹲踞),給予高濃度氧;若面罩造成躁動加劇可改吹氧方式。
- 對持續高發紺發作,準備醫囑藥物與進階支持;若意識改變或灌流惡化應快速升級處置。
- 在左向右分流生理中,僅於需要時給予 補充氧療,因過量氧可能降低肺血管阻力並加重肺過度灌注。
- 強化診斷路徑(超音波心臟圖為關鍵確診工具),並溝通雜音、飽和度與灌流趨勢變化。
- 依病變嚴重度預判介入路徑:小型無症狀缺損以監測為主;顯著病變採導管封堵或外科修補。
- 在相關情境下支持家庭進行分期手術衛教(如 HLHS 的 Norwood/Glenn/Fontan 序列),並強化長期追蹤以監測心律不整或心衰風險。
- 對疑似肺動脈高壓負擔進行升級,並依惡化嚴重度支持進階路徑(氧療、肺血管擴張計畫、缺損矯正或 ECMO)。
發紺惡化風險
即使血壓尚未明顯降低,發紺合併呼吸窘迫、灌流不良或反應性下降也屬兒科急症。
藥理學
| 藥物類別 | 範例 | 關鍵護理注意事項 |
|---|---|---|
| [nsaids] | Indomethacin/ibuprofen 用於 PDA 閉合情境 | 在特定 PDA 路徑中用於降低前列腺素介導的導管通暢;在導管依賴型危重病變明確修補前應避免使用。 |
| 前列腺素 E1 路徑 | 導管通暢輸注橋接方案 | 在導管/手術介入前維持導管血流通暢。 |
| [opioids] | Tet 高發紺發作中的 Morphine | 在醫囑 Tet 發作管理中可降低氧耗與躁動。 |
| 抗高血壓與抗心律不整治療 | 病變特異性兒科方案 | 在部分阻塞性或有症狀路徑中用於控制壓力/心律負擔。 |
| [antibiotics] | 操作前預防情境 | 部分高風險瓣膜病變在特定處置前可能需要預防方案。 |
臨床判斷應用
臨床情境
一名 2 月齡嬰兒出現餵食差、餵食時出汗、呼吸急促與新發響亮雜音。脈搏血氧接近臨界值,且體重增加低於預期趨勢。
- 辨識線索: 雜音伴餵食不耐受、呼吸做功增加與生長停滯。
- 分析線索: 此模式提示具血流動力學意義的 CHD,並伴進行性心衰風險。
- 確定優先假設: 立即關切是氧輸送不足與心肺工作負荷增加。
- 提出解決方案: 升級心臟科評估、優化餵食/氧合策略並密切監測灌流。
- 採取行動: 執行醫囑監測與支持性介入,並快速溝通趨勢變化。
- 評估結果: 氧合與餵食穩定性改善,並啟動病變特異治療計畫。
相關概念
- 生理適應與過渡 - 胎兒至新生兒循環轉換構成出生後 CHD 生理框架。
- 先天性、遺傳性與後天性併發症 - 多系統先天高風險新生兒的更廣背景。
- 基礎新生兒照護 - 包含危重 CHD 檢出的普遍脈搏血氧篩檢。
- 心血管與周邊血管護理評估 - 雜音、灌流與血壓比較的評估框架。
- 心衰竭 - 未修補或殘餘 CHD 負擔的常見併發症路徑。
- 先天性心臟病與 PPHN 相關肺動脈高壓 - CHD 併發症包括肺血管壓力負荷過高與難治性低氧路徑。
- 抗凝血藥物 - 部分高風險 CHD 路徑需規劃血栓預防與出血風險監測。
自我檢核
- 無發紺型與發紺型 CHD 的主要血流動力學問題有何不同?
- 哪些線索提示高發紺發作並需要急診升級處置?
- 為什麼在主動脈縮窄篩檢中,上下肢血壓比較很重要?