早產兒
重點整理
- 早產兒是指未滿 37 週出生之新生兒,其風險嚴重度與孕週高度相關。
- 在美國,早產約影響每 10 名嬰兒中的 1 名,且部分種族與族裔族群的差異負擔仍較高。
- 主要發病領域為呼吸未成熟、體溫調節失敗、感染風險、神經損傷與餵食不穩定。
- 早產是嬰兒死亡與長期神經發展障礙風險的主要貢獻因子。
- 早期監測與流程化 NICU 照護可降低死亡率與長期失能。
- 家庭教育與持續發展追蹤是早產照護的重要組成。
- 早期病程併發症包括 RDS、液體電解質不穩、PDA/低血壓、NEC、IVH、體溫調節失敗、代謝不穩與敗血症風險。
- 長期追蹤重點包括神經發展、視力/聽力、慢性肺病、餵食與行為健康結局。
病理生理
早產會中斷肺部、神經、腸胃與免疫系統的器官成熟。肺部未成熟、脆弱血管、保溫儲備不足與代謝緩衝能力有限,共同導致多項高風險併發症。
併發症常呈群聚:呼吸不穩會提高感染與神經損傷風險,而餵食不耐受與疾病會惡化生長與發展軌跡。
由於晚孕期器官成熟快速(特別是肺、腦與肝發展),越早分娩將大幅提高短期與長期發病風險。
呼吸窘迫症候群(RDS)與約 34 週前出生嬰兒的表面張力素缺乏及肺泡塌陷高度相關。於重症中,長期氧療與呼吸器支持可能導致支氣管肺發育不良等慢性肺損傷型態。
分類
- 晚期早產:34 至 36 週。
- 中度早產:32 至 34 週。
- 非常早產:小於 32 週。
- 極早產:28 週或更早。
- 中度至晚期早產(替代分組):32 至未滿 37 週。
護理評估
NCLEX 焦點
優先評估問題強調趨勢導向:呼吸、體溫、灌流或餵食的細微變化,都可能提示嚴重惡化。
- 評估急性呼吸窘迫症候群、早產兒呼吸中止、MAS 重疊、PPHN 與慢性肺病風險之呼吸型態與支持需求。
- 評估 RDS 徵象:呼吸急促、胸壁凹陷、鼻翼搧動、呼氣呻吟與中心性發紺(須與良性肢端發紺區分)。
- 評估呼吸診斷與病程軌跡,包含 RDS 的胸部 X 光所見(肺容積下降伴瀰漫性毛玻璃樣外觀)。
- 評估肺循環轉換失敗(PPHN):嚴重低氧血症、需氧量上升,且對常規轉換支持反應不佳。
- 評估呼吸中止型態:約 15 至 20 秒或更長的呼吸暫停,或較短停頓伴心動過緩/血氧下降,皆須警覺早產兒呼吸中止。
- 評估早產兒呼吸中止之孕週盛行脈絡:其在小於 28 週嬰兒中常見,約 34 週後則明顯減少。
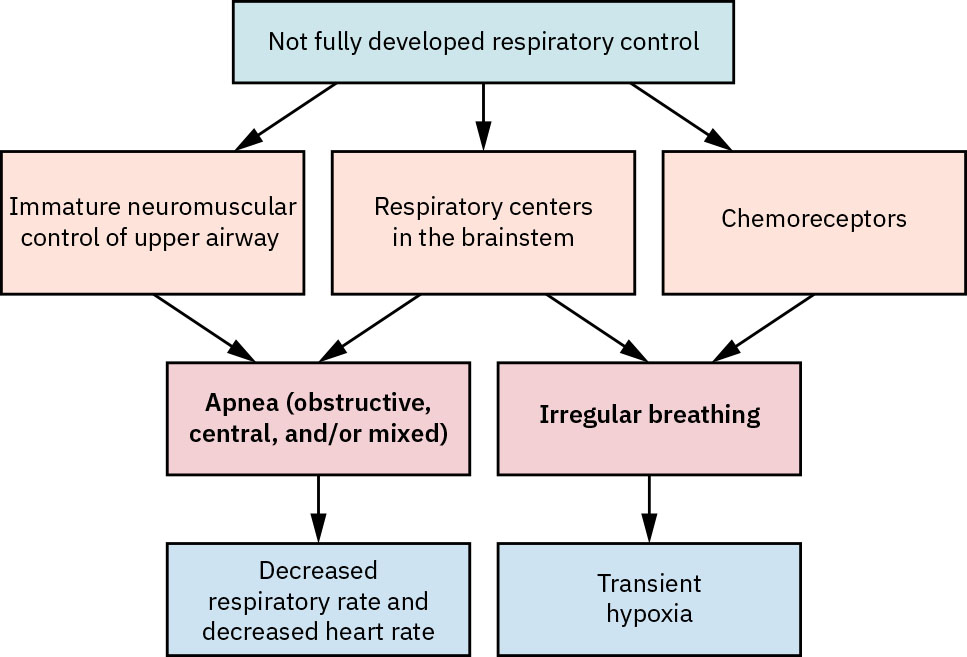 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.25.4.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.25.4.
- 評估早期轉換期中的 TTN 型態(呼吸急促、輕度凹陷/呻吟、剖腹產或快速分娩後肺液清除延遲風險)。
- 當有胎便暴露時,評估 MAS 重疊,包括伴隨過度充氣特徵之窘迫、氧合惡化與氣漏風險。
- 評估早產外觀線索,如體重偏低但頭部比例較大、皮下脂肪較少且臉部輪廓較銳利,以及胎毛。
- 評估體溫穩定性、低血糖風險與餵食耐受進展。
- 以嚴格 I&O、尿布秤重尿量追蹤、每日體重趨勢、鈉離子趨勢及囟門/灌流所見評估液體電解質狀態,辨識脫水或過度補液。
- 透過理學檢查與醫囑影像趨勢評估神經併發症(IVH、癲癇發作、缺氧缺血性損傷)。
- 針對 IVH 風險(尤其非常早產/極早產嬰兒),評估呼吸中止、低張力、吸吮無力、嗜睡,並執行醫囑顱部超音波監測(生後早期與接近足月等效年齡)。
- 針對 IVH 影像監測,預期約 30 週前出生嬰兒於生後前 2 週及接近校正足月年齡時進行常規頭部超音波。
- 針對新生兒癲癇發作,評估細微線索(例如抿嘴或局部抽動),並辨識可能出現無明顯臨床表徵的僅 EEG 發作活動。
- 評估感染風險與敗血症指標,並維持對培養/實驗室路徑的覺察。
- 區分敗血症時序脈絡:早發型(第一週)、晚發型(早期後至第一個月)及 NICU 長期住院中的極晚發型。
- 評估腸胃耐受與早產兒早期警示徵象。
- 評估 NEC 紅旗:突發餵食不耐受、腹脹、血便/腹瀉、嘔吐、嗜睡、體溫不穩與心肺不穩。
- 將膽汁性(深綠色)嘔吐、直腸出血與突發腹部壓痛/腹脹視為 NEC 高優先升級線索。
- 於疑似 NEC 時,將症狀與腹部影像所見(如腸壁積氣,pneumatosis intestinalis)對照,並以連續影像追蹤進展。
- 辨識 NEC 併發菌血症風險,當出現 NEC 徵象時需提高敗血症監測警覺。
- 評估母體與妊娠風險輪廓脈絡(例如既往早產、糖尿病、高血壓疾病、孕間隔小於約 18 個月、物質暴露、感染負擔與產前照護不足),以引導前瞻性監測。
- 於呼吸評估中納入 PPHN 風險脈絡(例如母體糖尿病/肥胖、高齡產婦、子宮內 SSRI 暴露與胎便暴露路徑)。
- 針對需氧早產兒評估 BPD 病程軌跡,包含 36 週 postmenstrual age 仍持續需氧及撤氧失敗。
- 針對缺氧缺血性腦損傷,於腦病變或亞臨床癲癇風險存在時,使用結構化神經檢查與連續 EEG 評估。
- 在追蹤規劃期間評估長期併發症風險,包含氧暴露相關視網膜病變風險、聽力喪失與發展遲緩監測。
- 須頻繁評估皮膚完整性,因早產兒皮膚脆弱且易受傷。
護理措施
- 提供呼吸支持升級/降級處置,並持續監測與頻繁再評估。
- 採取分階段 RDS 支持:補充氧氣、CPAP,當氧合仍不足時升級至插管/機械通氣。
- 預期 RDS 可於出生後前 2 到 3 天進展,隨內源性表面張力素產生增加而改善。
- 謹慎調整氧療與血氧目標,在預防低氧血症與避免高氧併發症(包含視網膜病變風險)間取得平衡。
- 於重度低氧血症中,協調升級至肺血管擴張/重症照護路徑(例如吸入一氧化氮,或難治性 PPHN 之 ECMO 適應評估)。
- 在有指徵時使用咖啡因路徑管理早產相關呼吸控制不穩定。
- 在胎便暴露的呼吸衰竭中,避免常規抽吸;若懷疑氣道阻塞則支援氣管插管/抽吸。
- 維持嚴格體溫調節與血糖支持策略。
- 調整 NICU 環境(降低噪音/光線)並整合照護活動,以減少壓力負擔並支持睡眠/生長。
- 當疑似敗血症時,執行感染預防組合與及時抗生素給藥。
- 在疑似敗血症啟動抗生素前,若臨床可行應支援由適當部位及時採檢培養。
- 使用溫和皮膚保護策略、保濕屏障與減少搬動,預防皮膚破損。
- 優化營養路徑(腸道/靜脈)並密切監測生長軌跡。
- 納入 NEC 風險降低措施,包含密切餵食不耐受監測,以及可行時以母乳優先的餵食計畫。
- 當懷疑 NEC 時,支援腸道休息(NPO)、IV 補液/TPN 路徑、鼻胃管減壓、依醫囑抗生素與序列腹部再評估。
- 當懷疑重度 NEC 或腸壞死/穿孔時,準備外科升級處置。
- 對 IVH 路徑,提供分級嚴重度監測、針對貧血/血流動力需求之支持照護,並於發展出出血後水腦時升級神經外科處置。
- 對癲癇發作路徑,支援快速病因導向檢查(例如低氧、出血、代謝/電解質/感染病因)與及時抗癲癇治療,以降低長期神經損傷。
- 對中重度缺氧缺血性腦病,依流程支援於出生後約 6 小時內啟動治療性低溫。
- 於生理狀態允許時整合發展與親子連結支持(包含肌膚接觸與父母參與照護)。
- 使用新生兒疼痛評估流程,並於處置/照護期間主動處理疼痛。
- 確認按體重給藥並密切監測不良反應,以預防用藥錯誤傷害。
- 出院前提供安全睡眠衛教,因早產與低出生體重會提高 SIDS 脆弱性。
- 協助家庭為長期照護歷程、高急重症警示與發展追蹤需求做好準備。
- 針對長期 NICU 照護引發的家庭壓力與經濟負擔,整合情緒支持與資源連結。
- 協調新生兒科、呼吸治療、復健服務與個案管理等跨專業照護,確保 NICU 至出院階段之照護連續性。
- 透過嚴格手部衛生、人乳支持(包含捐贈乳路徑)與抗生素管理流程,強化院內感染預防。
快速惡化潛能
早產兒可能因細微呼吸、感染或神經變化迅速失代償;延遲升級會提高嚴重不良結局風險。
藥理學
| Drug Class | Examples | Key Nursing Considerations |
|---|---|---|
| [surfactants] | Beractant context | 支持未成熟肺部,並可降低呼吸窘迫嚴重度。 |
| methylxanthines | Caffeine citrate context | 用於早產兒呼吸中止路徑;監測心率、餵食耐受與反應趨勢。 |
| Pulmonary vasodilators | Inhaled nitric oxide context | 用於特定重度 PPHN 路徑,以降低肺血管阻力。 |
| chronic-lung-disease support agents | Diuretics, bronchodilator, inhaled corticosteroid contexts | 用於特定 BPD 路徑;監測液體平衡、氣道反應與不良反應。 |
| [antibiotics] | Ampicillin plus aminoglycoside context | 當培養結果待回報時,針對疑似新生兒[sepsis]進行早期經驗性治療。 |
| [anticonvulsants] | Levetiracetam context | 用於新生兒癲癇發作控制,並進行密切神經監測。 |
| neonatal-seizure adjuncts | Phenobarbital, phenytoin, benzodiazepine contexts | 特定癲癇發作路徑可能需超越第一線抗癲癇策略的升級治療。 |
| antenatal corticosteroids (maternal pathway) | Betamethasone, dexamethasone | 若約 34 週前有高早產風險,母體 ACS 有助改善新生兒肺部準備度。 |
臨床判斷應用
臨床情境
一名非常早產兒出現呼吸急促惡化、反覆血氧下降、體溫不穩、餵食不耐受與間歇性呼吸中止。
- 辨識線索:高風險孕週嬰兒之多系統不穩定。
- 分析線索:可能存在呼吸未成熟、感染與代謝壓力重疊。
- 優先假設:立即優先事項是氧合、灌流與敗血症排除。
- 產生解決方案:升級呼吸支持、啟動敗血症檢查/治療路徑、優化保溫與營養支持。
- 採取行動:執行 NICU 流程化組合並密切序列再評估。
- 評估結果:氧合穩定、灌流/體溫改善,且診斷方向更明確。
相關概念
- 新生兒復甦 - 許多早產兒於出生時需高階過渡支持。
- 早產待產 - 母體早產待產管理會直接影響新生兒早產風險與嚴重度。
- 生理適應與過渡 - 早產會放大正常過渡挑戰。
- 中性溫度環境 - 體溫不穩是早產發病的重要貢獻因子。
- 新生兒常見問題照護 - 黃疸、低血糖與感染會與早產風險重疊。
- 高風險新生兒出院規劃 - 早產兒出院需結構化就緒評估與追蹤。
自我檢核
- 哪些併發症與孕週下降最密切相關?
- 為何呼吸、保溫與營養介入在早產照護中高度連動?
- 早產兒哪些細微床邊發現應觸發立即升級?