燒傷損傷評估、復甦與併發症
關鍵重點
- 燒傷嚴重度由深度、病因與總體表面積(TBSA)共同決定。
- 早期重點包含移除危害源/去污染、氣道保護與液體復甦。
- 全球與美國燒傷負擔仍高(近期估計全球每年約 180,000 例死亡,美國每年約 486,000 例損傷)。
- 九分法與掌面法可支援快速 TBSA 估算與分流。
- 更高 TBSA 負擔(例如在許多成人情境中 >30%)會顯著增加燒傷性休克與器官衰竭風險。
- 即使較低 TBSA 負擔也可能使容量狀態失穩;當燒傷範圍達臨床顯著且有微血管滲漏時,低血容量性休克風險上升。
- 主要呼吸風險包含由熱、煙霧微粒與毒性氣體(例如一氧化碳/氰化物暴露)引起的吸入性損傷。
- 深度分級在疼痛、壓白反應、組織外觀與預期癒合時間上有差異。
- 高風險併發症包含吸入性損傷、低血容量性休克、感染/敗血症、體溫調節失敗、攣縮與心理創傷。
- 局部抗感染燒傷治療常用 silver sulfadiazine 或 mafenide acetate,需嚴格無菌塗布並監測全身吸收。
病理生理
燒傷會破壞皮膚屏障、微血管完整性與全身發炎平衡。當燒傷範圍較大時,微血管滲漏與液體位移會降低有效血管內容量,並可迅速造成組織低灌流。
早期組織反應常以同心損傷區描述:中央凝固區(不可逆壞死)、周邊瘀滯區(可挽救但低灌流組織)與最外層充血區(可逆灌流變化)。
深度與病因會改變局部組織破壞與後續併發症。熱、化學、電擊與放射性損傷需不同的安全與治療考量。
重度燒傷可在初期閉合後仍造成長期病損,包括功能、心理社會與慢性健康影響。在預防資源有限或燒傷專科照護可近性較低的人群中,復原負擔常更為加劇。
分類
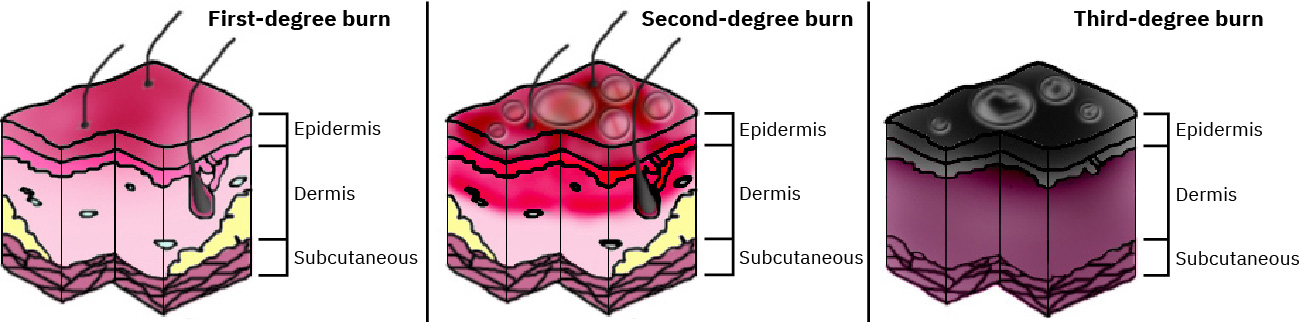 Illustration reference: OpenStax Clinical Nursing Skills Ch.8.
Illustration reference: OpenStax Clinical Nursing Skills Ch.8.
- 深度分級:
- 表淺(first-degree):僅表皮;紅斑樣粉紅至紅色乾燥皮膚、無水泡、輕到中度疼痛,且預期癒合不留疤
- 部分厚度(second-degree):累及表皮 + 真皮,呈濕潤水泡、可壓白紅斑、中到重度疼痛,且依深度不同在數週內癒合
- 全層(third-degree):表皮與真皮完全破壞至皮下組織;可見白/黑/棕色乾燥皮革樣不可壓白組織,可能有焦痂,因神經破壞疼痛可能較少
- fourth-degree(部分系統描述):延伸至肌肉/骨骼;危及生命且截肢風險高
- 病因分級:
- 熱傷:
- 燙傷
- 乾熱/火焰/輻射熱
- 接觸傷
- 極端低溫組織凍傷
- 化學傷:
- 酸:常見局部凝固型損傷
- 鹼:更深且進行性液化壞死,具有持續組織損傷風險
- 氧化劑/其他藥劑:混合皮膚與全身毒性型態
- 電擊傷:入口/出口損傷型態,可能伴隨更深層內部組織通路損傷
- 放射傷:alpha/beta/gamma 暴露在深度與全身影響上有所差異
- 熱傷:
- 負擔分級:使用九分法或掌面估算法評估 TBSA 累及。
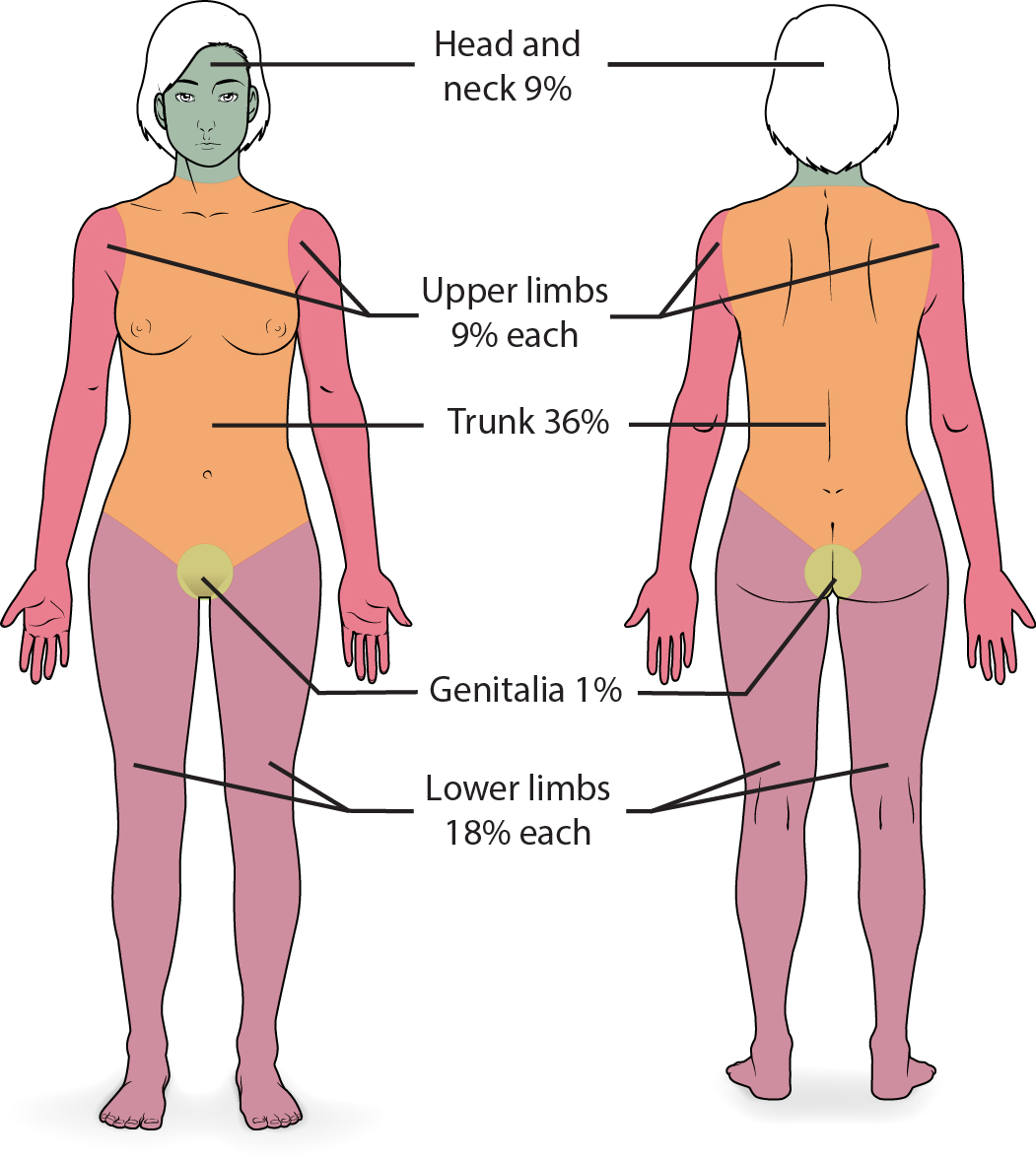 Illustration reference: OpenStax Clinical Nursing Skills Ch.8.
Illustration reference: OpenStax Clinical Nursing Skills Ch.8.
- 九分法快速圖(成人):頭部 9%、每側上肢 9%、前軀幹 18%、後軀幹 18%、每側下肢 18%、會陰 1%
- 掌面估算:不含手指的手掌約 0.5% TBSA;含手指手掌約 1% TBSA
- 治療用 TBSA 計算通常僅納入部分厚度與全層燒傷區域。
- 重度燒傷門檻常由成人 >20% TBSA、兒童 >10% TBSA 起算。
- 生理風險分級:氣道/吸入風險、休克風險、感染風險與功能復原風險。
- 轉送急迫度分級:對較大 TBSA 負擔(常見 >10%)、全層燒傷、涉及臉/手/足/生殖器/大關節的燒傷、化學或電擊病因,或合併創傷者,考慮轉送燒傷中心。
護理評估
NCLEX 重點
在詳細局部照護前,先優先處理 ABC、暴露情境與早期血流動力學失代償線索。
- 評估燒傷深度與分布型態,包含疑似電擊傷的入口/出口證據。
- 對表淺燒傷,評估與膚色相關的顏色變化(例如較淺膚色呈粉紅紅色,較深膚色呈紅棕色變化)。
- 明確辨識病因,因不同機轉的處置不同(例如化學去污染優先與熱傷支持不同)。
- 在熱傷中,評估暴露類型與時間(例如燙傷 vs 乾熱/火焰),因機轉常可預測深度與手術風險。
- 迅速估算 TBSA,並於水腫與邊界演變時重複評估。
- 初始分流採 ABCDE 急救序列,在詳細局部傷口處置前先完成氣道與呼吸穩定。
- 將高 TBSA 負擔視為休克風險觸發條件,及早升級血流動力學監測。
- 分流與再評估使用符合病人的疼痛工具(可溝通時用數字量表;溝通受限時用 FACES 或 PAINAD 等觀察量表)。
- 當 TBSA 負擔具臨床意義時,監測燒傷相關低血容量性休克(在許多成人路徑中常見 >10% 風險情境)。
- 篩檢吸入性損傷(頭/頸/胸燒傷、煙霧暴露、氣道刺激徵象)。
- 在全層損傷中仍持續評估疼痛,因混合深度型態(並存部分厚度區)仍可產生顯著疼痛。
- 疑似吸入性損傷時區分型態:
- 全身毒性暴露(例如一氧化碳/氰化物)
- 熱性上氣道損傷
- 涉及上下氣道的化學性損傷
- 監測灌流與容量狀態:尿量、生命徵象趨勢、意識狀態與休克指標。
- 多數一度燒傷可臨床診斷;除非有其他不穩定特徵,通常不需額外實驗室檢查。
- 對更深或廣泛的部分厚度損傷,預期需更完整檢查(例如 CBC、CMP、ABG,以及依醫囑進行煙霧吸入導向胸部影像/心臟檢查)。
- 對化學燒傷,辨識具體藥劑與濃度,並確認表面去污染後損傷是否仍可進展。
- 對電擊傷,評估入口/出口部位,並評估兩點間內部損傷風險(心律不整、肌肉損傷、腎臟併發症、跌落外傷)。
- 對放射暴露型態,在暴露負擔高時評估全身毒性徵象與急性輻射症候群風險。
- 評估社會風險情境(例如居住不穩定、貧困、語言/可近性障礙),這些因素可能影響預防、追蹤與長期復原。
- 即使皮膚癒合看似完成,仍需評估長期心理負擔(憂鬱、焦慮、創傷症狀、生活品質下降)。
護理介入
- 對化學/放射情境先移除暴露源並完成去污染。
- 對多數外部化學暴露立即大量沖洗,同時依毒理/醫療提供者指示確認藥劑特異性例外。
- 若污染仍持續構成風險,跨機構轉送前完成必要去污染。
- 疑似吸入性損傷時及早保護氣道;需預期快速惡化。
- 依流程啟動液體復甦,並依尿量與灌流目標滴定。
- 在氣道與呼吸穩定後,優先建立 IV 通路與早期容量支持,因燒傷相關液體流失可迅速使灌流失穩。
- 在較大燒傷(常見 >=20% TBSA)中,盡早啟動正式燒傷復甦流程,常採 Parkland 為基礎規劃,且尿量終點常見 >0.5 mL/kg/hr。
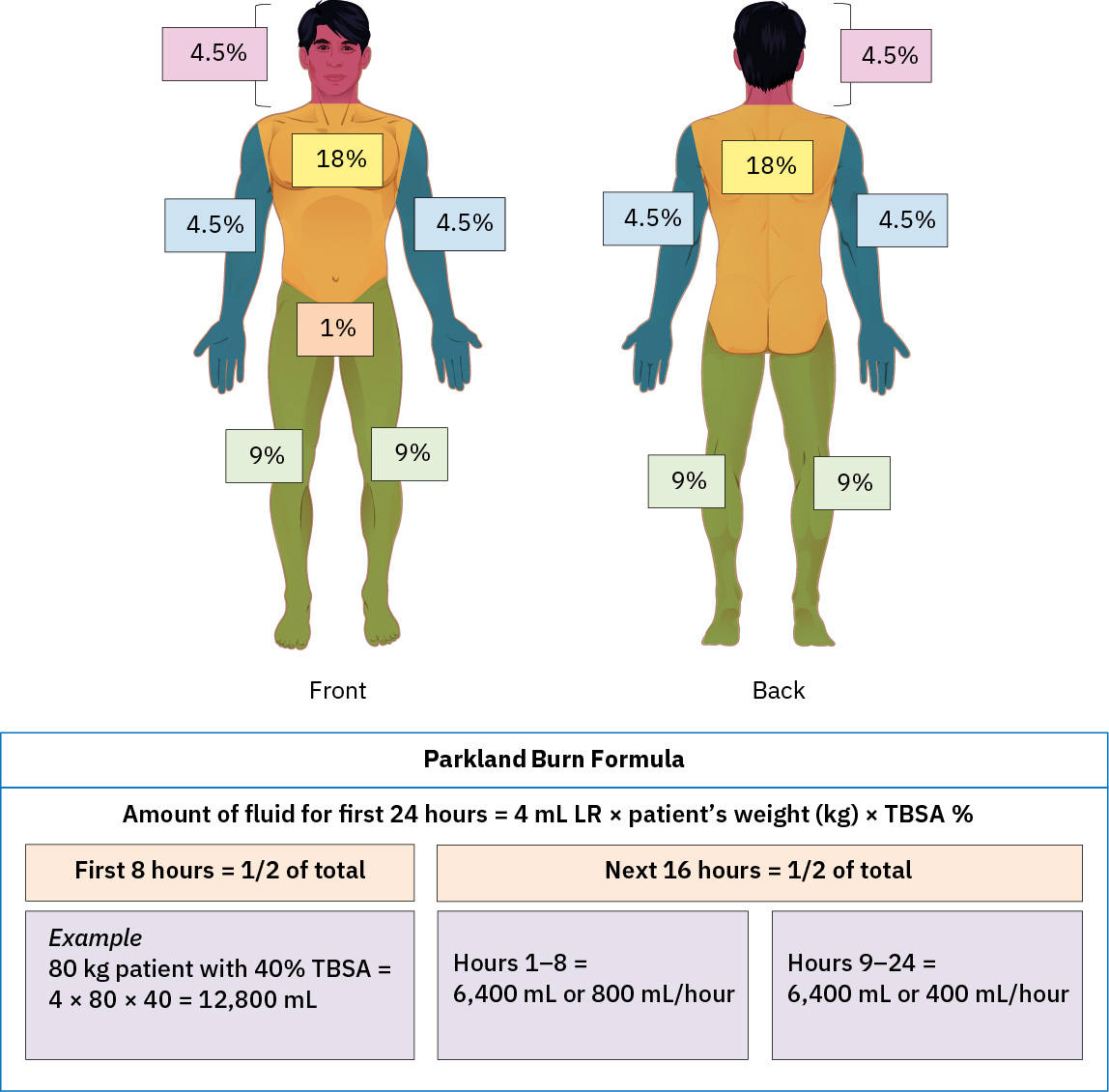 Illustration reference: OpenStax Clinical Nursing Skills Ch.8.
Illustration reference: OpenStax Clinical Nursing Skills Ch.8. - 辨識較大部分厚度負擔(例如 >20% TBSA)可能觸發全身發炎反應,並有進展至低血容量性或敗血性休克風險。
- 及早移除燒傷區附近衣物與飾品,以減少束縛與殘留熱負荷。
- 對部分厚度傷口照護,結合降溫/清潔、非沾黏敷料與已開立局部藥物(例如 silver sulfadiazine 或 mupirocin)。
- 對局部二度與三度燒傷,依醫囑以手套與無菌技術塗抹局部抗感染藥物(例如 silver sulfadiazine 或 mafenide acetate)。
- 依醫囑維持治療區域完整藥膏覆蓋,以降低細菌定殖風險。
- 除非明確醫囑,不要在局部燒傷抗感染藥上使用封閉式敷料,因封閉會提高全身吸收風險。
- 治療期間監測過敏與全身吸收效應,當體表暴露較大時監測腎功能趨勢(例如 creatinine)。
- 盡可能避免在黏膜或眼周使用 silver sulfadiazine,且於大體表面積使用時需更謹慎。
- 使用 silver sulfadiazine 前確認禁忌風險:磺胺過敏、接近足月妊娠、早產兒/出生未滿 2 個月新生兒。
- 對疼痛性傷口照護,於有醫囑時先行給藥(常見於換藥前約 30 分鐘),並在處置前/中/後再評估疼痛。
- 對電擊傷,納入早期 ECG/心律監測,並監測橫紋肌溶解相關腎損傷。
- 協調多專業燒傷照護,包含外科、呼吸支持、傷口/疼痛管理、復健、營養、心理社會照護與出院重返生活規劃。
- 在有指徵時,為疤痕/攣縮預防協調早期物理/職能治療、夾板與重建路徑(例如植皮規劃)。
- 對廣泛燒傷(例如 >40% TBSA),密切監測體溫調節失敗與低體溫風險。
- 強化感染預防組合:嚴格手部衛生/PPE 紀律、保護性隔離考量、局部抗菌策略,以及出現疑慮時依培養結果升級。
- 若出現發燒、進展性紅斑或黃色惡臭引流,迅速升級處理疑似傷口感染。
- 對環狀或深度燒傷,監測進展性腔室症候群(例如劇痛、腫脹、感覺異常、脈搏變化、蒼白)並緊急升級。
- 強化高風險場域燒傷預防衛教(例如居家熱源、職業化學暴露、農場肥料處理)。
- 及早且反覆整合心理健康支持,因燒傷後憂鬱、焦慮與 PTSD 可能持續並延緩功能重建。
- 對輕微燒傷,採結構化局部照護序列:
- cool(自來水或生理食鹽水)
- clean(溫和肥皂/清水)
- cover(依醫囑/政策使用局部抗菌與敷料策略)
- comfort(依指徵給予止痛與姿勢/夾板支持)
- 水泡策略:較大水泡常依醫囑/政策清創;部分較小或功能關鍵部位水泡可保留完整
- 在無氣道、灌流或高風險暴露疑慮時,可於門診處理無併發症一度燒傷。
- 預期無併發症一度燒傷約 5-10 天完成再上皮化,長期後遺症少。
- 預期多數無併發症二度燒傷約 3 週癒合;真皮受累越深,疤痕風險越高。
- 不論面積大小,所有三度燒傷皆視為高急迫度,並協調緊急燒傷中心等級照護與植皮規劃路徑。
- 規劃較長三度燒傷復原期:癒合常需至少 8 週,且可能延長至數月或數年並伴永久疤痕負擔。
燒傷休克窗口期
若延遲辨識液體位移與氣道受損,可快速導致多系統惡化。
藥理學
| 藥物類別 | 示例 | 主要護理考量 |
|---|---|---|
| [intravenous-fluid-categories-tonicity-and-infusion-regulation] (iv-fluids) | Lactated Ringer’s | 使用燒傷復甦流程,並監測尿量/灌流終點。 |
| [topical-antibiotic-therapy] | Silver sulfadiazine, mafenide, mupirocin | 以無菌技術與非封閉敷料策略塗布;監測過敏與全身吸收效應。 |
| [analgesics] | Opioid and nonopioid regimens | 針對嚴重處置痛/背景痛滴定,並監測呼吸風險。 |
臨床判斷應用
臨床情境
一位病人於住宅火災後就醫,軀幹與上肢有部分厚度與全層燒傷,並有聲音沙啞與進行性心搏過速。
- 辨識線索:高 TBSA 負擔加上氣道與灌流警示徵象。
- 分析線索:吸入風險與微血管滲漏性液體流失並存,提升失代償風險。
- 優先假設:氣道受損與進展性燒傷休克為即時威脅。
- 提出解決方案:啟動燒傷路徑、確保氣道策略、啟動復甦與轉送協調。
- 採取行動:執行流程化監測並跨專業升級。
- 評值結果:尿量與灌流穩定,呼吸狀態維持可控制。
相關概念
- 傷口分類框架 - 燒傷是一種具獨特嚴重度意涵的傷口機轉。
- 傷口癒合期與閉合意圖 - 燒傷深度會影響癒合軌跡與閉合規劃。
- 延遲傷口癒合因素與併發症 - 大面積燒傷有較高感染與延遲癒合風險。
- 液體容積不足、低血容量與脫水 - 燒傷相關微血管滲漏可造成嚴重低血容量。
- 急性與慢性疼痛及可觀察線索 - 燒傷復原常需分層疼痛管理策略。
- 史蒂文斯-強森症候群與毒性表皮壞死鬆解症 - 可擬似部分厚度燒傷型態的重度表皮脫失症候群。
自我檢核
- 深度與 TBSA 如何共同決定燒傷急迫度?
- 燒傷病人出現哪些線索應觸發積極氣道規劃?
- 為什麼尿量是燒傷復甦早期關鍵終點?