腹膜透析與血液透析護理管理
關鍵重點
- 當腎臟無法充分清除體液、電解質與代謝廢物時,會使用透析。
- 腹膜透析以腹膜腔作為交換膜,可採 CAPD(白天手動換液)或 CCPD(夜間自動循環)。
- 血液透析在門診或醫院透過體外濾器與血管通路進行,常見每週多次、每次 3-4 小時。
- PD 與 HD 皆依賴血液與另一腔室間的滲透與溶質擴散。
- CRRT 屬連續模式(常見 24 小時/日),用於血流動力學不穩時需較慢移除液體/溶質的情境。
- 緊急 HD 可先經臨時中心靜脈透析導管啟動,而永久 AV 瘻管通路通常需數月成熟。
- 護理優先包含通路部位安全、體液電解質監測與以病人為中心的教育。
- PD 常支持居家治療,因此導管部位照護與透析液回流監測教學至關重要。
病理生理
透析透過半透界面的擴散與滲透移動水分與溶質,以支持體內恆定。腹膜透析(PD)中,依醫囑將透析液注入腹膜腔,停留以與腹膜微血管血液交換後再引流。血液透析(HD)中,血液循環至體外濾器後再回輸病人體內。
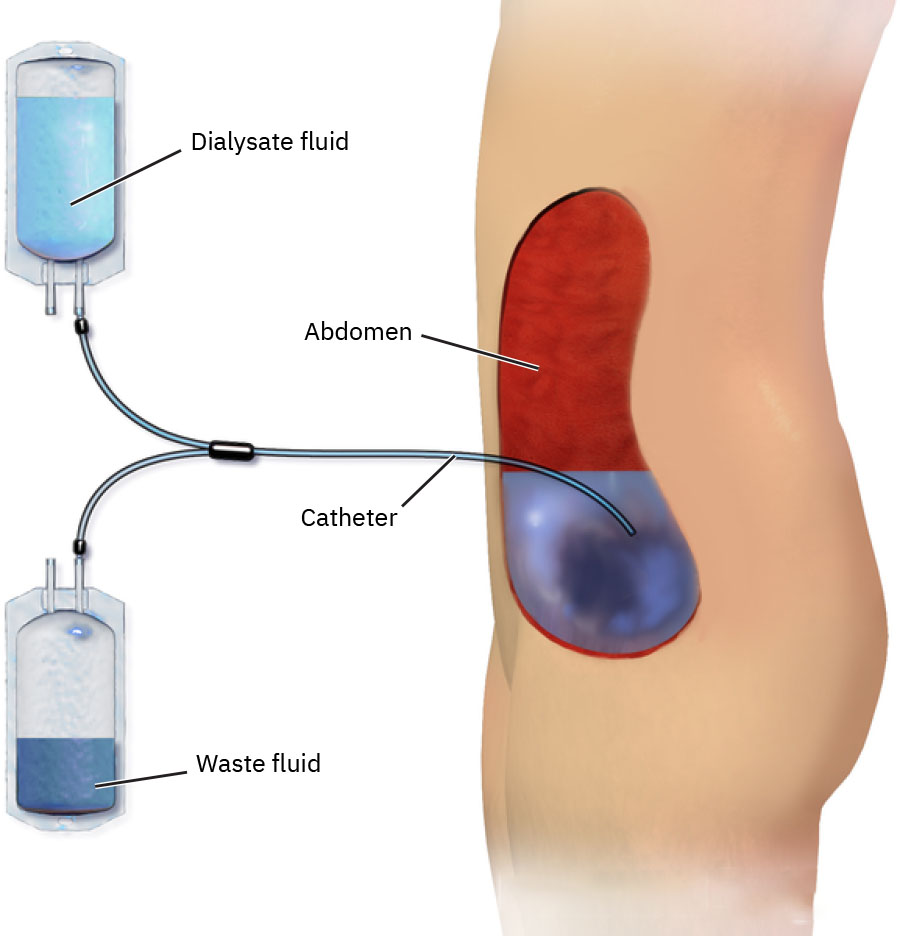 Illustration reference: OpenStax Clinical Nursing Skills Ch.19.4.
Illustration reference: OpenStax Clinical Nursing Skills Ch.19.4.
快速的體液與溶質轉移可改善超負荷狀態,但也可能造成治療後不穩定,因此治療前後密切監測至關重要。
分類
- 腹膜透析:可居家執行,經腹部導管進行腹腔透析液交換。
- CAPD:每日多次手動換液。
- CCPD:夜間由機器自動進行換液。
- 血液透析:機構內執行,使用中心導管或 AV 通路。
- HD 導管類型:非隧道式大口徑中心導管(短期)與隧道式導管(permacath;相較非隧道式感染風險較低)。
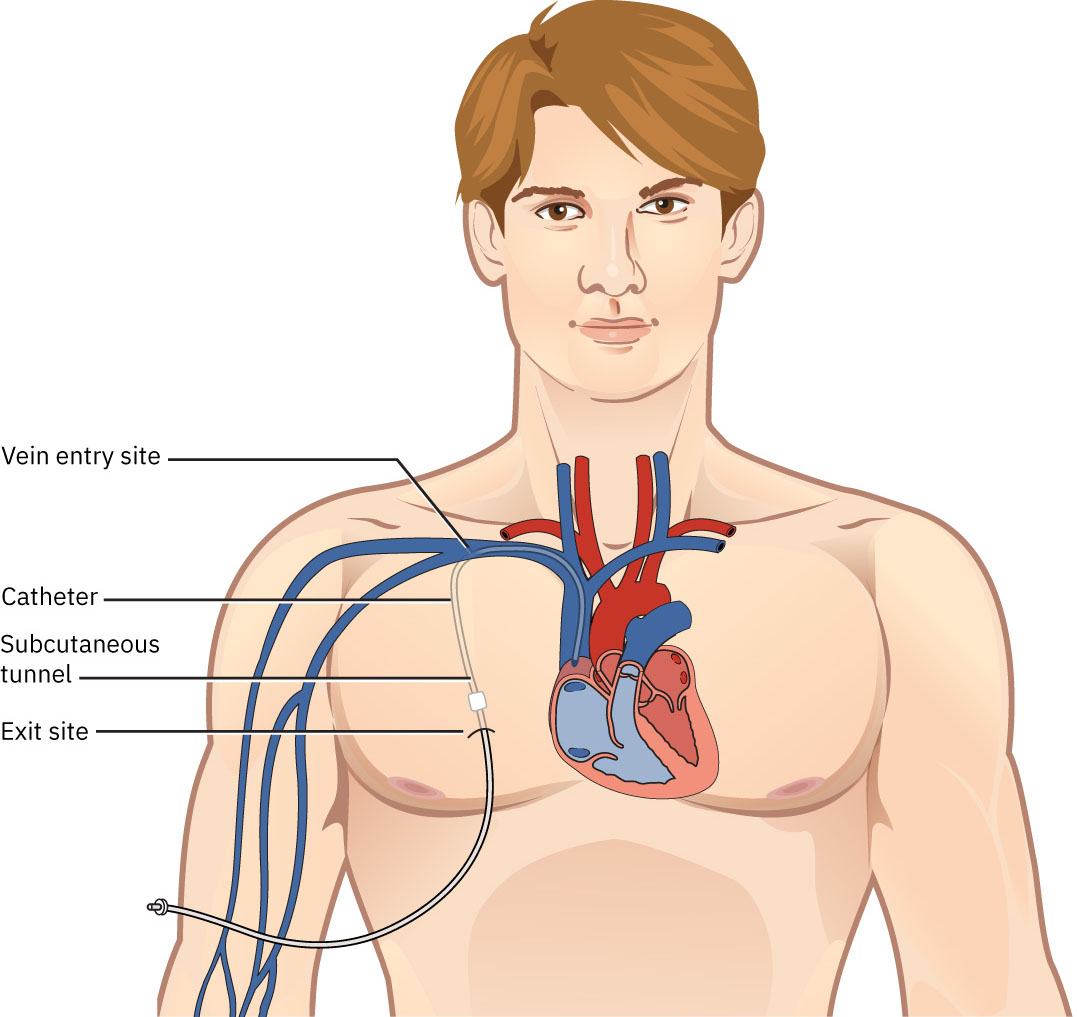 Illustration reference: OpenStax Clinical Nursing Skills Ch.19.4.
Illustration reference: OpenStax Clinical Nursing Skills Ch.19.4.
- CRRT:適用 ICU 等級不穩定個案的連續透析路徑。
- 通路導向照護:感染預防、通暢性檢查與敷料完整性。
- 位移相關併發症照護:監測透析前後血流動力學與症狀變化。
護理評估
NCLEX 重點
優先事項是及早辨識通路併發症與不安全的體液或電解質變動。
- 評估透析通路是否有發紅、引流、壓痛、敷料完整性問題與阻塞徵象。
- 確認治療模式對應之預期通路(HD 使用 AV 瘻管/移植物或中心靜脈導管;PD 使用腹部導管)。
- 在緊急透析啟動情境,確認臨時 HD 導管狀態,並在長期通路完成前監測中心導管併發症。
- 對新建 AV 瘻管/移植物,評估術後切口癒合與早期併發症線索。
- 對 AV 瘻管/移植物,每次聚焦評估時都應檢查 thrill 與 bruit 以確認通暢。
- 若 thrill 或 bruit 消失,需立即升級處置,因可能存在通路阻塞。
- 在治療窗口前後評估容量狀態趨勢(體重、水腫、呼吸困難、血壓)。
- 評估治療後症狀,如低血壓、痙攣、噁心、頭痛與疲勞。
- 透析中與透析後監測電解質變動造成的心律不整風險,並於有醫囑時執行連續心電監測。
- 在晚期透析依賴性腎衰竭中,預期尿頻/尿量下降,並追蹤相對病人基線的變化。
- 對 PD,評估透析液外觀;預期回流液通常為稻草色。
- 對 PD,比較注入透析液體積與回流量,監測持續低回流並評估導管周圍滲漏。
- 若 PD 回流意外偏低,協助調整姿勢,並緊急升級以排除導管阻塞或移位。
- 評估病人對通路照護、限液與透析間自我管理的理解。
- 對 HD 中心導管,評估發燒或白血球上升,並確認敷料保持清潔、乾燥、完整且封閉。
護理介入
- 嚴格使用無菌技術與流程導向通路照護,以降低感染風險。
- 以肥皂與清水或核准消毒劑清潔 PD 導管插入點,未主動連接時保持無菌敷料覆蓋。
- 協調透析前用藥檢視,並依醫囑暫停可透析移除或易誘發低血壓藥物。
- 協調透析前與透析後評估,並以閉環交班溝通。
- 轉送時完整交班給 HD 護理師,包含病人偏好以及疼痛、餐食與點心需求。
- 強化透析間個別化體液與電解質指導。
- 教導 PD 居家病人何時需緊急聯繫腎臟科(重擺位後無或低回流、滲漏增加、回流液混濁或通路感染徵象)。
- 保護 AV 瘻管/移植物作為「僅供透析」通路,並監測通路併發症。
- 強化 AV 瘻管可能需數月成熟,因此過渡期常需臨時導管照護。
- 不可在 AV 瘻管/移植物側肢體使用血壓袖帶、靜脈穿刺或抽血,以免降低通路流量。
- 教導病人避免在患側手臂穿緊衣或提重物(例如提包或購物袋)。
- 在住院情境,使用流程警示,避免在通路側手臂進行測壓、IV 輸注、抽血或止血帶操作。
- 透析間不沖洗 AV 瘻管;透過透析團隊流程與常規衛生衛教維持部位完整性。
- 若 HD 導管敷料非封閉或出現引流,依流程執行無菌中心導管換藥。
- 監測 HD 通路併發症,包含感染、敗血症、空氣栓塞(導管路徑)與瘻管/移植物阻塞。
- 監測預期透析前/後生理變化:透析前超負荷或高血壓風險,透析後低血容量/低血壓風險伴噁心、嘔吐、頭痛、痙攣與疲勞;治療後優先安排恢復休息。
- 自透析返回主病房後,持續高警戒再評估,因延遲性低血壓或節律不穩可能在透析室外出現。
- 教導病人:透析開始後尿量降低可能屬預期,但仍須緊急通報新發疼痛、發燒或突發泌尿型態改變。
- 對 敗血症、通路失效、呼吸衰竭徵象或重度低血壓,立即升級處置。
通路與波動風險
透析安全同時取決於通路完整性與對快速血流動力學或電解質變化的警覺監測。
相關概念
- fluid-volume-overload-hypervolemia - 常見透析前負荷,需積極監測。
- fluid-volume-deficit-hypovolemia-and-dehydration - 可能的透析後併發症型態。
- urinary-system - 透析依賴背後的基礎腎衰竭情境。
- postvoid-residual-measurement-and-retention-management - 腎泌尿照護中排泄評估的交疊面向。