體液容量不足、低血容量與脫水
重點整理
- 當體液流失超過攝入時,會發生體液容量不足。
- 2 歲以下兒童與高齡者風險較高。
- 常見原因包括嘔吐、腹瀉、發燒出汗、重度出血、過度利尿作用,以及口服攝入不足。
- 藥物相關原因包括利尿劑、降低醛固酮的降壓藥(例如 ACE 抑制劑 與 ARB),以及瀉藥過度使用。
- 其他高風險族群包括慢性疾病患者與長時間高溫或戶外暴露者。
- 輕度缺失可用口服補液改善,重度缺失通常需要靜脈輸液。
- 對重度低血容量,快速輸注晶體液為第一線;若對晶體液反應有限,或低白蛋白血症導致血管內耗竭,可考慮白蛋白。
- 水分平衡必須同時納入可測量(顯性)流失與不可測量(不感性)流失,尤其在發燒或高呼吸需求狀態。
- 第三間隙移液即使在總體液看似足夠或過多時,仍可造成血管內低血容量。
病理生理
體液容量不足會降低有效循環容積,並可能損害重要器官灌流。隨著血管內容積下降,代償機制會啟動以維持壓力與組織供氧,但持續或重度流失可能使代償失效。
及早辨識很重要,因為病況可能迅速惡化臨床穩定性,特別是在高風險年齡層。重度且未治療的血管內流失可進展為 低血容量性休克,並因供氧不足造成細胞損傷。 在穩定的成人中,每日排出多數來自尿液,其餘為皮膚/胃腸道(GI)/肺部的不感性流失;任一路徑改變,在攝入無法匹配時都可能迅速形成負平衡。
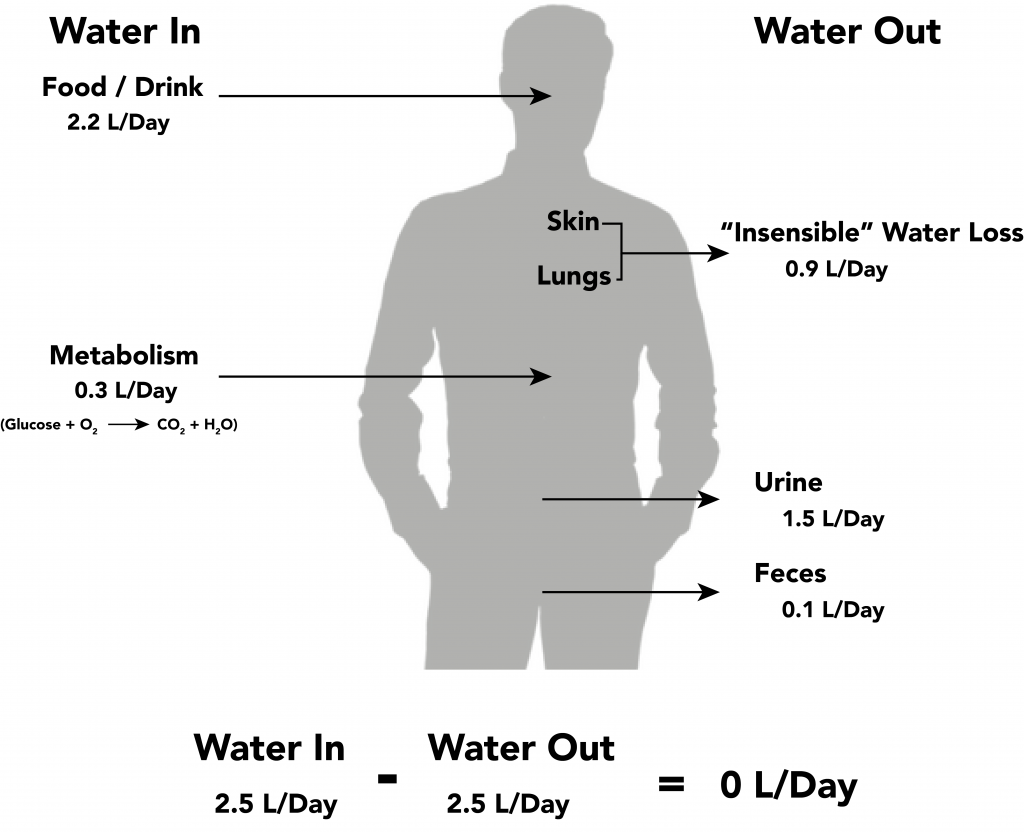 Illustration reference: OpenRN Nursing Fundamentals 2e Ch.15.2.
Illustration reference: OpenRN Nursing Fundamentals 2e Ch.15.2.
分類
- 輕度缺失:出現早期脫水徵象,且血流動力學仍穩定。
- 中度缺失:臨床徵象增加,並出現功能下降。
- 重度缺失:顯著容量流失,需要緊急靜脈補充。
- 第三間隙低血容量:因毛細血管滲漏或膠體滲透壓牽引力下降造成血管內耗竭,並伴隨間質水腫。
護理評估
NCLEX 重點
優先辨識高風險族群,並區分輕度脫水與需要靜脈復甦的重度容量流失。
- 評估近期體液流失(嘔吐、腹瀉、發燒、出汗)與攝入病史。
- 在估算缺失嚴重度時,區分顯性流失(例如尿液、嘔吐物、腹瀉)與不感性流失(例如呼吸與皮膚蒸發)。
- 評估其他血管內流失來源,包括出血與藥物相關利尿。
- 對依賴腸道營養的病人,確認計畫中的自由水補充是否到位,因漏給可能導致進行性脫水與高血鈉。
- 評估吞嚥受限的攝入型態(例如伴發燒的重度咽喉痛)是否快速降低口服補水。
- 評估神經學相關因素(口渴訊號受損、吞嚥安全性下降、認知障礙)是否抑制液體攝入。
- 評估成人典型脫水線索,例如口渴、口腔/黏膜乾燥黏稠、頭痛、暈眩與深色濃縮尿液。
- 評估其他全身表現,例如疲倦、意識混亂、肌肉痙攣、姿勢性低血壓、心搏過速、胸痛與腹痛。
- 評估頸靜脈扁平與微血管再充盈延長等血管內耗竭線索。
- 評估嬰幼兒脫水徵象(哭泣無淚、3 小時或更久無濕尿布、易怒或異常嗜睡、眼窩凹陷、囟門凹陷)。
- 評估進階脫水線索,如眼球內陷、明顯皮膚帳篷徵與認知變化惡化。
- 評估高齡者是否有隱性攝入下降與延遲回報症狀。
- 評估灌流、尿量與意識狀態變化以判定嚴重度。
- 當缺失嚴重度或病因不明確時,透過生化/電解質、CBC 與尿液分析進行趨勢檢視。
- 追蹤預期低血容量實驗室變化:血紅素/血比容上升、BUN/肌酸酐上升、血清滲透壓上升、血清鈉上升與尿比重上升。
- 將 7 天內非預期體重下降超過約 3% 視為脫水警訊型態。
- 評估血壓趨勢,並回報成人收縮壓低於 100 mm Hg(除非另有參數醫囑)。
- 於高風險個案評估 姿勢性低血壓(站立後收縮壓下降超過 20 mm Hg 或舒張壓下降超過 10 mm Hg)。
護理措施
- 在安全情況下,對輕度體液缺失啟動口服補液策略。
- 對重度個案及時升級為靜脈輸液治療。
- 對重度低血容量/低血容量性休克,除非臨床計畫禁忌,使用快速等張晶體液補充作為第一線治療。
- 若對晶體液反應有限且低白蛋白血症為促成因素,依醫囑與政策準備白蛋白(膠體)治療。
- 透過頻繁再評估追蹤出入量與治療反應趨勢。
- 回報尿量低於 30 mL/hr 或低於 0.5 mL/kg/hr,並監測是否進展為腎損傷。
- 監測即將發生低血容量性休克的徵象(脈搏/呼吸上升、血壓下降、皮膚濕冷、脈搏微弱細速、意識混亂),並緊急升級處置。
- 對持續 8 小時尿量低於 30 mL/hr(或低於 0.5 mL/kg/hr)視為需緊急升級的惡化訊號。
- 提供依年齡調整的早期脫水警訊衛教。
- 協調急性矯正後追蹤,以預防再次發生。
延遲辨識風險
若過晚辨識惡化中的低血容量,可能導致快速惡化與器官低灌流。
藥理學
體液補充治療以治療目標為核心;用藥檢視應辨識會加重體液流失或限制口服耐受性的藥物。
臨床判斷應用
臨床情境
一位幼兒出現兩天嘔吐與腹瀉後就醫,表現為易怒、黏膜乾燥與尿量極少。
- 辨識線索: 持續流失與典型脫水表現,提示體液缺失。
- 分析線索: 年齡相關脆弱性提高重症風險。
- 優先假設: 進行性低血容量是最優先關注問題。
- 提出解決方案: 判斷口服補液可行性與是否需要靜脈補充。
- 採取行動: 啟動適當補液並密切監測反應。
- 評估結果: 尿量、灌流與行為改善並朝基線恢復。
相關概念
- 器官對體液與電解質的調節 - ADH 與腎臟反應會嘗試保留容量。
- 高齡者脫水風險 - 高齡者需要聚焦預防與早期偵測。
- 兒科脫水風險 - 兒科評估徵象與成人不同。
- 體液、電解質與酸鹼失衡的預防 - 預防可降低缺失狀態復發。
- 體液、電解質與酸鹼照護的結果評估 - 結構化再評估可確認恢復。
自我檢核
- 嬰兒哪些發現提示具有臨床意義的脫水?
- 何時適合口服補液,何時應改為靜脈補充?
- 為什麼年紀很小與高齡病人更容易發生體液容量不足?