急性呼吸窘迫症候群
要點
病理生理
ARDS 涉及廣泛肺部發炎,其觸發因子為肺泡-微血管膜的直接或間接損傷。此發炎會增加微血管通透性,使富含蛋白的液體淹沒肺泡(肺水腫)。充滿液體的肺泡無法參與氣體交換,導致:
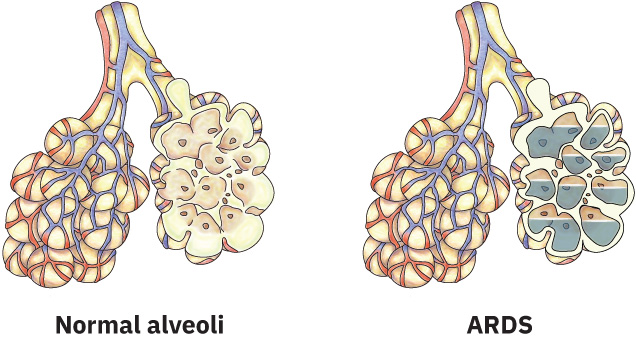 Illustration reference: OpenStax Medical-Surgical Nursing Ch.23.1.
Illustration reference: OpenStax Medical-Surgical Nursing Ch.23.1.
- 嚴重氧合下降(低氧血症),且對 補充氧療 反應差
- 肺順應性下降(肺變硬,需要較高呼吸器壓力)
- V/Q 失配與肺內分流
常見病因
| Direct (Pulmonary) | Indirect (Extrapulmonary) |
|---|---|
| [pneumonia](含 COVID-19) | [sepsis] |
| 胃內容物吸入 | 燒燙傷 |
| 近乎溺水 | 藥物過量 |
| 外傷/胸部損傷 | 多次輸血 |
| 脂肪栓塞 | 心肺繞道手術 |
與休克及敗血症的關係
在休克進展期,顯著微血管通透性增加會使液體由微血管移至肺泡腔,造成肺水腫、支氣管收縮、肺容量下降、呼吸急促、呼吸作功增加、呼吸性酸中毒,並進展至 ARDS。
護理評估
NCLEX 重點
NCLEX 中 ARDS 的定義性特徵是難治性低氧血症:即使給予高流量補充氧,SpO₂ 與 PaO₂ 仍無法改善。任何機械通氣病人若出現氧合惡化且伴雙側浸潤,都應評估 ARDS。
診斷標準(Berlin Definition):
- 在已知臨床損傷後 1 週 內急性發作,或出現新的/惡化呼吸道症狀
- 胸部 X 光示 非心因性 雙側肺浸潤(雙側毛玻璃狀陰影)
- 在 PEEP ≥5 cmH₂O 下,PaO₂/FiO₂ ratio <300 mmHg
臨床評估發現:
- 呼吸困難與呼吸急促,先進展為 呼吸性鹼中毒,再進展為 代謝性酸中毒
- 腦部缺氧造成意識程度下降
- 躁動不安、易怒、激動
- 全肺野可聽診到細濕囉音
- 即使給予高 FiO₂,SpO₂ 仍無法上升
- 即使補充氧氣,ABG 中 PaO₂ 仍下降
護理介入
氧合支持:
- 預期並準備 氣管內插管與機械通氣,此為 ARDS 管理核心。
- 維持肺保護通氣策略:低潮氣量(6 mL/kg 理想體重)、足夠 PEEP 預防肺泡塌陷,並將平台壓限制於 ≤30 cmH₂O。
- 俯臥位:將病人改為俯臥(face-down)12–16 小時,可藉由將灌流重新分配至損傷較輕肺區,改善 V/Q 匹配與氧合;需團隊合作以預防壓傷、ETT 脫位與管路併發症。
藥物管理:
- 在特定病例可使用皮質類固醇以降低發炎。
- 前 48 小時可使用神經肌肉阻斷劑以減少呼吸器不同步與氧耗。
- 為提升氣管內插管耐受並減少呼吸作功,需給予鎮靜與止痛。
支持性照護:
- 維持保守液體管理,防止肺水腫惡化。
- 頻繁監測動脈血氣(ABGs)以引導呼吸器參數調整。
- 執行 VAP(呼吸器相關 肺炎)預防組合:床頭抬高 30–45°、口腔照護、每日鎮靜中斷與自主呼吸試驗。
- 監測並預防併發症:氣壓傷(高呼吸器壓力造成氣胸)、ICU 後天性無力與壓力性潰瘍。
難治性低氧血症
若病人在逐步升級給氧後,SpO₂ 或 PaO₂ 仍持續下降,即屬難治性低氧血症,這是肺泡氣體交換失敗的危急訊號。應立即回報醫療提供者並準備插管或 ICU 轉送。勿為等待單次「完美」數值而延誤處置。
相關概念
- 呼吸系統 — ARDS 中被破壞的正常肺泡氣體交換機制。
- 呼吸衰竭 — ARDS 為急性 呼吸衰竭 最嚴重形式。
- 循證呼吸照護 — 肺保護通氣與 VAP 組合屬循證實務。
- 敗血症 — 敗血症 是 ARDS 最常見的間接病因。
- 支氣管衛生技巧 — 對機械通氣病人的氣道清除支持。
- 體液電解質照護中的早期惡化線索優先辨識 — 臨床惡化模式的早期辨識。
自我檢核
- ARDS 在氧合方面的診斷標準為何?為何難治性低氧血症可將 ARDS 與較輕度 呼吸衰竭 區分?
- 一位 ARDS 病人接受機械通氣 100% FiO₂ 時,SpO₂ 仍為 84%。可能會下達何種體位調整醫囑?此介入有哪些護理注意事項?
- 列出 ARDS 兩項直接病因與兩項間接病因。