肺炎 (Pneumonia)
要點
- 肺炎:急性感染造成 肺泡發炎 → 肺泡充滿液體/膿性物質 → 氣體交換受損
- CAP 仍是主要死亡負擔(美國第八大死因;全球負擔亦高)。
- 最高風險:>65 歲成人、嬰幼兒、COPD、免疫功能低下
- 優先評估:SpO2、呼吸速率、痰液特徵、精神狀態變化
- 診斷:胸部 X 光(實變)+ CBC(WBC 升高)+ 痰液培養(引導抗生素選擇)
- 目標 SpO2:>92% — 透過 氧氣治療 滴定維持此範圍
- CURB-65 可支持 CAP 的住院與 ICU 分流決策。
- VAP 預防:床頭抬高 30–45°、每 2–4 小時口腔清潔、每日鎮靜中斷
病理生理
肺炎由微生物侵犯肺泡所致 → 發炎反應 → 肺泡充滿液體與膿性滲出物 → 氣體交換受損 → 低氧。
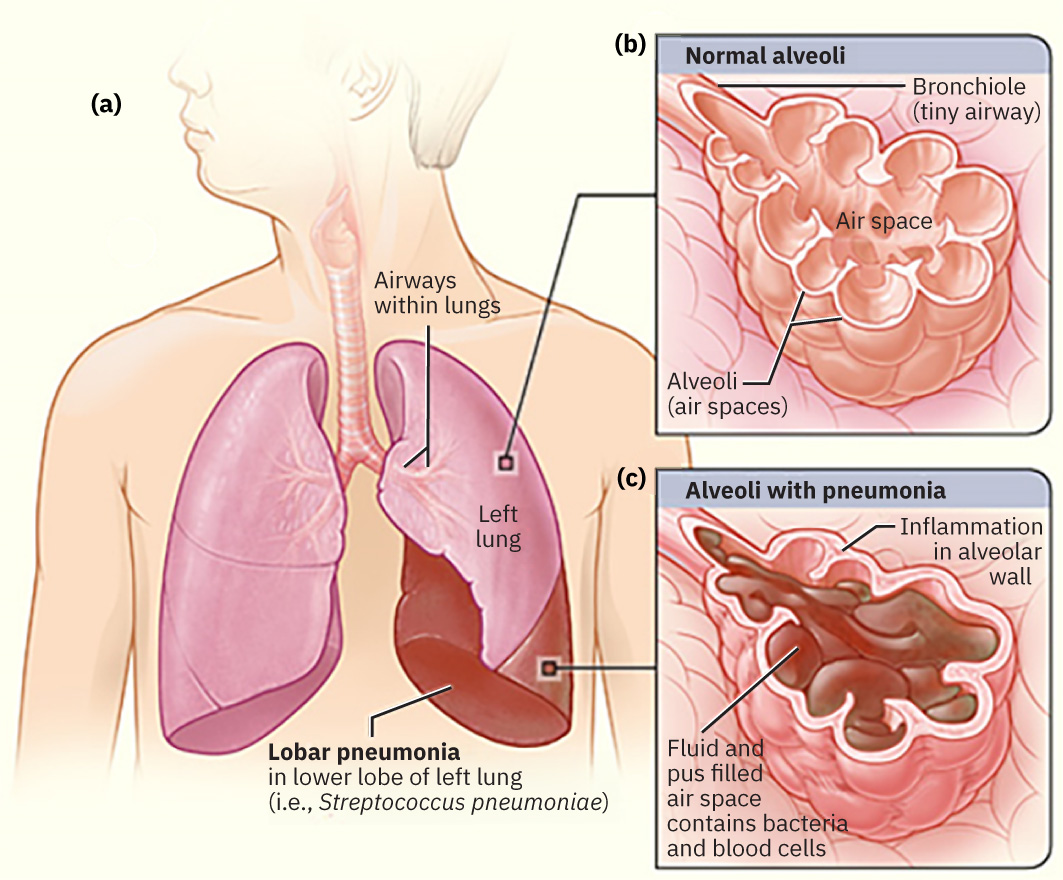 Illustration reference: OpenStax Medical-Surgical Nursing Ch.11.7.
Illustration reference: OpenStax Medical-Surgical Nursing Ch.11.7.
住院肺炎帶有顯著死亡風險,因此早期辨識與升級處置至關重要。
常見致病微生物:
- 細菌:Streptococcus pneumoniae(最常見)、Haemophilus influenzae、Moraxella catarrhalis、Staphylococcus aureus、A 群鏈球菌、需氧革蘭陰性菌(例如 Klebsiella 與 Escherichia coli)、Legionella、Mycoplasma pneumoniae 與 Chlamydia 種
- 病毒:Influenza A/B、SARS-CoV-2 與其他冠狀病毒、rhinovirus、parainfluenza、adenovirus、RSV、人類 metapneumovirus 與人類 bocavirus
- 真菌:Blastomyces、Histoplasma、Coccidioides,以及免疫功能低下宿主中的特定機會致病原
肺炎分類
| 類型 | 定義 | 重要注意事項 |
|---|---|---|
| CAP(社區型) | 於醫療照護場域外感染 | 最常見;可採門診或住院治療 |
| HAP(院內型) | 入院後 ≥48 小時發病 | 常由抗藥性病原引起 |
| VAP(呼吸器相關) | 插管並機械通氣後發生 | 死亡風險高;需積極預防 |
| [aspiration-pneumonia] | 吸入食物、嘔吐物、唾液或藥物 | 風險:[dysphagia]、咽反射受損、過度鎮靜、酒精/藥物使用 |
常見 HAP/VAP 病原包含 Pseudomonas aeruginosa、Escherichia coli、Staphylococcus aureus、Enterobacter 與 Acinetobacter。
風險因子與嚴重度情境
- 高齡會增加住院風險;65 歲以上成人 CAP 住院風險顯著升高。
- 慢性肺病,尤其 COPD,是肺炎相關住院的重要風險因子。
- 免疫功能低下會增加重症風險,包含真菌性肺炎易感性。
- 易吸入狀態(吞嚥困難、麻醉、酒精或藥物效應、神經系統疾病)會提高肺炎風險。
- 大量飲酒、鴉片類藥物暴露與吸菸會增加肺炎風險。
- 社會經濟與環境暴露因子(貧窮、擁擠居住/收容所/監所、吸入性毒物暴露)會增加 CAP 風險與不良結果。
臨床表現
| 身體系統 | 徵象與症狀 |
|---|---|
| 呼吸系統 | 咳嗽(乾咳或咳膿痰)、呼吸困難、呼吸過速、胸膜性胸痛、聽診細濕囉音、SpO2 下降 |
| 心血管系統 | 心搏過速 |
| 神經系統 | 新發意識混亂或精神狀態改變(尤其高齡者) |
| 全身 | 發燒、發冷顫抖(尤其高燒)、倦怠、疲倦、體重下降 |
| 肌肉骨骼系統 | 肌肉痠痛與關節痛(病毒性肺炎常見) |
| 皮膚系統 | 盜汗、發紺(重度低氧) |
細菌性肺炎痰液常呈膿性或帶血絲。病毒型態痰液可能較水樣,但仍可見混合黏液或膿液。
肺炎中的精神狀態改變
新發意識混亂或精神狀態改變,尤其在高齡者,可能是肺炎 第一且唯一 症狀。高齡病人急性精神狀態變化時,應始終評估呼吸道感染可能性。
診斷檢查
初始評估:
| 檢查 | 肺炎發現 |
|---|---|
| 胸部 X 光 | 實變 — 不透明區域(肺泡內液體/滲出物) |
| CBC | WBC 升高(白血球增多)→ 提示感染 |
| 痰液培養 | 辨識致病菌 → 引導抗生素選擇 |
| 脈搏血氧 | SpO2 下降 — 嚴重度指標 |
| CURB-65 分數 | 支持門診 vs. 住院 vs. ICU 分流 |
住院/重症個案追加檢查:
- ABG:評估 PaO2、PaCO2、pH — 判定低氧血症/高碳酸血症嚴重度
- 血液培養:判定是否已發生菌血症(全身擴散)
- CT 掃描:診斷不確定時提供細節肺部影像
- 支氣管鏡:直接視覺化;病因不明時進行採樣
- 胸水培養(胸腔穿刺):若存在胸腔積液
- 尿液抗原檢測:對疑似 Legionella 等特定病原有幫助
- CRP/procalcitonin:支持細菌與病毒型態鑑別
- 乳酸:協助可能敗血性肺炎風險分層
醫療管理
藥物治療
| 類別 | 用途 |
|---|---|
| 抗生素 | 細菌性肺炎 — 依類型(CAP vs. HAP/VAP)與培養結果選擇;藥敏結果後可調整 |
| 抗病毒藥 | 病毒性肺炎(如流感使用 oseltamivir);抗生素對純病毒病因無效 |
| 抗真菌藥 | 真菌性肺炎(例如 fluconazole,PCP 可用 trimethoprim-sulfamethoxazole) |
| 支氣管擴張劑 | Albuterol — 緩解支氣管收縮,特別適用於 COPD/氣喘病人 |
| 皮質類固醇 | 減少重度氣道發炎 |
| 退燒藥 | Acetaminophen 或 ibuprofen,用於發燒與不適 |
呼吸支持
- 補充氧氣:滴定以維持 SpO2 >92%
- 誘發性肺量計:預防肺不張 — 指導清醒時每 1–2 小時使用
- 胸腔物理治療:姿位引流與叩擊 — 協助清除分泌物
- BiPAP/CPAP:中重度 呼吸衰竭 可採非侵襲性正壓通氣
- 機械通氣:需插管之重症案例
- 胸膜積液處置:胸腔穿刺與(有指徵時)胸管置入,以支持肺再擴張
液體管理
- 鼓勵口服液體稀釋分泌物,若未開立限液,實務目標約每日 2 公升
- 高燒、口服攝取不佳或 吞嚥困難 時給予 IV 輸液
護理介入
優先護理行動
氣道清除:
- 清醒時每小時鼓勵咳嗽與深呼吸練習
- 病人無法自主清除分泌物時進行抽吸
- 依醫囑給予化痰/祛痰藥
- 擺位 — 採直立位(HOB 30–45°)以最大化肺擴張
- 若有吸入風險,於受訓提供者或 SLP 完成循證吞嚥篩檢前維持 NPO。
氧合:
- 持續監測 SpO2;維持 >92%
- 依醫囑給氧;滴定至 SpO2 目標
- 每 4 小時評估呼吸速率、深度與肺音
- 依醫囑監測 ABG 結果
感染控制:
- 每次病人接觸前後執行 手部衛生
- 依疑似/確診病原採取適當 PPE 與 傳播途徑導向防護措施
- 首劑抗生素前採集痰液培養
VAP 預防組合(機械通氣病人):
病人教育
- 完成抗生素全療程 — 即使感覺好轉
- 疫苗接種:維持流感疫苗更新,並遵循肺炎鏈球菌疫苗建議,尤其高風險成人與所有 65 歲以上成人
- 戒菸 — 吸菸是主要風險因子
- 口腔衛生以降低吸入風險
- 返診警示:呼吸困難惡化、咳血、發燒 >101°F (38.3°C)
嚴重度導向抗菌策略
- CAP 且 CURB-65 0-1 分:偏向門診治療;主要共病負擔低時常見選項包含 macrolide 或 doxycycline,顯著共病風險存在時採更廣效處方。
- CAP 且 CURB-65 2-3 分:通常建議住院層級治療,常使用較廣泛雙類別覆蓋。
- CAP 且 CURB-65 4-5 分:通常需要 ICU 層級管理與廣效覆蓋。
- HAP/VAP:起始常採廣效處方,待微生物學與抗藥資料明確後再縮窄。
結果評估與照護計畫修訂
- 介入後、新實驗室/診斷結果出現後,以及跨專業照護計畫討論後重評結果
- 判定預期結果於規劃時程內為達成、部分達成或未達成
- 當結果部分達成或未達成時修訂護理照護計畫
CURB-65 快速分流
- Confusion:1 分
- Uremia (BUN >20 mg/dL):1 分
- Respiratory rate >=30/min:1 分
- Blood pressure (SBP <90 mmHg or DBP <60 mmHg):1 分
- 年齡 >=65 歲:1 分
- 分數
0-1:常可門診管理 - 分數
2-3:通常建議住院 - 分數
4-5:通常建議 ICU 層級照護
相關概念
- 呼吸系統 — 肺泡與肺葉解剖
- 氧氣治療 — 氧氣輸送裝置與 SpO2 監測
- 呼吸衰竭 — 重症肺炎可進展至 呼吸衰竭
- 抗生素 — 肺炎抗生素選擇
- 支氣管擴張劑 — 合併阻塞性疾病時的支氣管擴張治療
- 敗血症 — 肺炎是 敗血症 主要病因之一
- 實證呼吸照護 — 呼吸照護協議
自我檢核
- 一名 80 歲肺炎病人定向力 x1(僅知姓名)、體溫 101.8°F,雙側細濕囉音。室內空氣 SpO2 為 89%。護理優先介入為何?應維持的 SpO2 目標為何?
- 護理師準備給予一名社區型肺炎病人首劑抗生素。給藥前應先做什麼?為什麼?
- ICU 一名機械通氣病人插管 3 天後出現新發燒、膿痰,且胸部 X 光顯示新浸潤。應懷疑哪類肺炎?本應執行哪些預防措施?