休克總覽 (Shock Overview)
重點整理
- 休克是細胞/組織灌流不足的狀態,會威脅器官功能與存活。
- 早期休克會啟動交感代償(血管收縮、心搏過速、壓力荷爾蒙釋放),但持續低灌流會導致組織缺氧與細胞死亡。
- 類型包含心因性、低血容量性、敗血性與神經源性路徑,病因不同但共同終點皆為灌流衰竭。
- 在進展到不可逆期前,及早辨識與介入至關重要。
病理生理
足夠灌流需要心血管幫浦功能、血管張力、氧輸送與終末器官調節的協調運作。休克時,循環功能失調會降低組織氧輸送。當前負荷(preload)、後負荷(afterload)或收縮力不利時,心輸出量(CO = stroke volume x heart rate)特別容易受損。代償性交感活化會增加兒茶酚胺與皮質醇,進而造成:
- 心率上升
- 周邊血管收縮
- 血壓暫時性支持
- 為壓力能量需求而提高循環葡萄糖
當代償失敗時,組織氧債增加、無氧代謝上升,並累積 乳酸。持續且嚴重的心搏過速最終可能降低心室充盈,進一步惡化有效輸出。持續低灌流會導致器官功能障礙,最終造成細胞死亡。
血液動力學監測
血液動力學監測有助於評估灌流狀態與治療反應。
| Parameter | Typical reference | Shock pattern |
|---|---|---|
| Cardiac output (CO) | About 4-8 L/min | 低輸出狀態時下降 |
| Cardiac index (CI) | About 2.5-4.0 L/min/m² | 灌流不足時常降低 |
| Stroke volume (SV) | About 60-100 mL/beat | 幫浦衰竭或前負荷不足狀態時常降低 |
| Mean arterial pressure (MAP) | About 70-100 mmHg | 下降;<65 mmHg 時提示灌流疑慮 |
| Central venous pressure (CVP) | About 2-6 mmHg | 失容量狀態常降低;部分阻塞性/心因性狀態可能上升 |
| Pulmonary artery pressure (PAP) | About 11-20 mmHg (rest) | 肺血管或左心功能障礙時可上升 |
| Pulmonary artery occlusion pressure (PAOP/wedge) | About 8-12 mmHg | 左側充盈壓過載時可能上升 |
| Systemic vascular resistance (SVR) | About 800-1200 dynes/sec/cm⁻⁵ | 分布性狀態偏低、血管收縮狀態偏高 |
- 非侵入性評估:脈搏、血壓、微血管再充填、皮膚溫度與水腫型態。
- 侵入性評估:需要連續高急重度趨勢時,使用動脈導管 MAP 與中心靜脈壓監測。
- 部分 ICU 病人可進一步使用肺動脈導管資料,以細化低輸出與血管運動性休克判讀。
- 血液動力學變項應作為整體輪廓(幫浦、前負荷、後負荷)解讀,而非孤立數值。
休克分期
初始期
- 細胞灌流開始下降。
- SNS 活化啟動,但明顯臨床表徵可能不明顯。
- 典型早期線索:輕度躁動、尿量輕微下降,以及生命徵象正常至輕度升高。
代償期
- 血壓開始下降,代償反射加強。
- 壓力感受器介導的交感驅動嘗試維持灌流壓。
- 兒茶酚胺暴增(norepinephrine/epinephrine)提升血管張力與心率;血流重新分配至腦與心臟。
- RAAS 活化會增加鈉水滯留與血管收縮,提供暫時性血壓支持。
- 若灌流未恢復,臨床惡化會更加明顯。
- 常見代償期表現:低血壓、心搏過速、皮膚冰冷、尿量減少,以及呼吸速率正常至輕度上升。
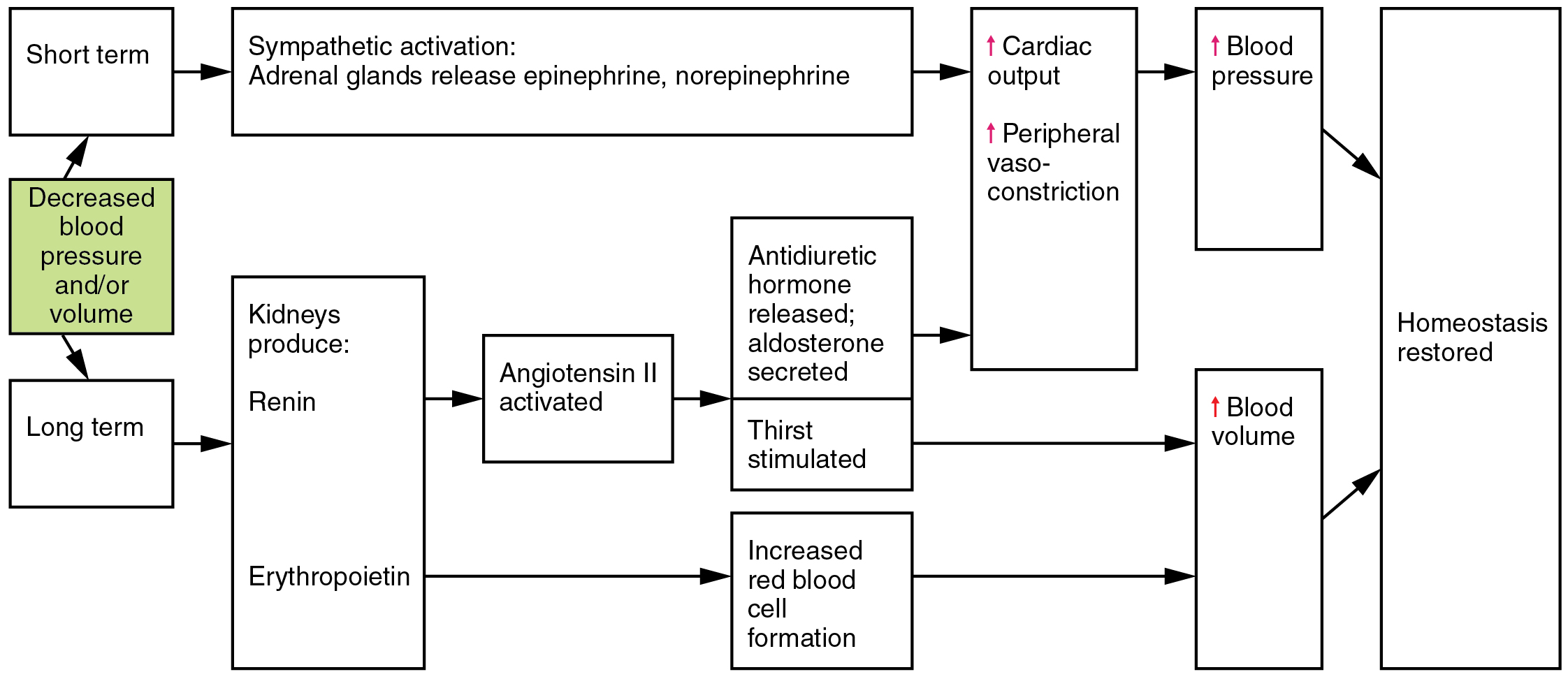 Illustration reference: OpenRN Health Alterations Ch.5.2.
Illustration reference: OpenRN Health Alterations Ch.5.2.
代償期間的早期器官層級後果
- 腎臟低灌流會驅動腎素釋放與保液內分泌反應。
- 持續肺內皮損傷可能增加肺泡-微血管通透性,造成肺水腫。
- 在重症/失代償路徑中,呼吸惡化可進展為 急性呼吸窘迫症候群(ARDS)。
進行期
- 細胞灌流進一步下降,微血管通透性明顯升高。
- 蛋白與液體由血管內滲漏至間質,惡化有效循環血量。
- 此種微血管滲漏型態會加速組織低灌流,促進多重器官功能障礙進展。
- 常見進行期線索包括低血壓/心搏過速/呼吸過速惡化、皮膚冰冷濕黏、遠端脈搏微弱與尿量下降。
- 持續缺氧可導致 代謝性酸中毒 與心律不整/缺血性心臟併發症。
難治期
- 儘管治療,仍持續嚴重低血壓與細胞衰竭。
- 無氧代謝、乳酸性酸中毒與嚴重微血管滲漏持續存在,且可逆性有限。
- 表現常包含斑駁皮膚、近乎無尿、周邊脈搏微弱至消失,以及嚴重終末器官衰竭。
進行期/難治期休克的器官系統惡化型態
- Cardiovascular: 快速性心律不整、心肌缺血/梗塞、循環崩潰風險。
- Pulmonary: 肺水腫、氣體交換受損、呼吸作功上升、ARDS 進展。
- Neurologic: 腦低灌流造成意識程度改變。
- Renal: 尿量常低於 30 mL/hour,且 BUN/creatinine 上升。
- Gastrointestinal/hepatic: 屏障受損、營養吸收不良、黃疸、肝損傷指標上升。
- Vascular/skin: 第三間隙轉移、周邊水腫、蒼白或冰冷濕黏/斑駁皮膚。
- Metabolic: 電解質失衡與代謝性酸中毒。
依分期的生命徵象型態
| Stage | Blood pressure | Heart rate | Respiratory rate | Urine output | Temperature | Skin/pulses |
|---|---|---|---|---|---|---|
| Initial | 正常至輕度偏高 | 正常至輕度偏高 | 常接近正常 | 可能輕度下降 | 通常正常 | 早期灌流變化可能不明顯 |
| Compensatory | 低 | 升高 | 正常至輕度升高 | 下降 | 通常正常 | 皮膚冰冷,灌流重新分配 |
| Progressive | 低 | 升高 | 升高 | 低 | 常偏低 | 皮膚冰冷濕黏,遠端脈搏微弱 |
| Refractory | 儘管治療仍持續偏低 | 顯著升高 | 升高 | 低至接近無尿 | 低 | 皮膚斑駁冰冷,周邊脈搏微弱/消失 |
多重器官功能障礙風險
長時間休克可進展為多重器官功能障礙症候群(MODS)。高齡成人與多重共病病人的風險更高,尤其在重度低血容量或敗血性路徑中。
護理評估
- 追蹤意識狀態變化、尿量、皮膚灌流線索與生命徵象趨勢。
- 在灌流脈絡下解讀血壓;相較單次數值,更應優先 MAP 趨勢。
- 辨識由隱性代償走向失代償的早期進展。
- 對持續低血壓、灌流惡化或器官功能障礙指標上升,應快速升級處置。
護理措施
- 依流程與醫囑支援快速、病因導向的穩定化處置。
- 確保高頻率再評估灌流指標與血液動力學趨勢。
- 在高風險病人中協調氧合、輸液與血管活性治療準備。
- 針對難治性低輸出心因性路徑,預先規劃暫時性機械循環支持升級(例如主動脈內氣球幫浦反搏),並嚴格執行出血與遠端神經血管檢查。
- 在難治性心肺衰竭中,準備升級體外膜氧合治療,並以跨專業協作監測主要併發症領域(出血、血栓、感染與肢體缺血)。
- 及早溝通惡化趨勢,以避免進展至不可逆休克階段。
臨床判斷應用
臨床情境
一位病人在 1 小時內出現心率上升、新發躁動、四肢冰冷,且 MAP 由 74 下降至 66 mmHg。
- Recognize Cues: 心搏過速、意識狀態改變、皮膚冰冷、MAP 下降。
- Analyze Cues: 代償生理已無法維持足夠的組織灌流。
- Prioritize Hypotheses: 休克即將進入進行期是當前立即威脅。
- Generate Solutions: 升級監測強度、準備快速穩定化醫囑並再評估灌流目標。
- Take Action: 啟動高急重度應變流程,取得連續灌流資料並支援醫囑介入。
- Evaluate Outcomes: MAP 與尿量改善、意識狀態穩定、終末器官灌流徵象恢復。
相關概念
- 低血容量性休克 - 失容量休克路徑,強調源頭控制與快速復甦優先事項。
- 心因性休克 - 低輸出幫浦衰竭表型,需升級血管活性藥物與機械支持。
- 敗血症 - 敗血路徑可進展為分布性休克與多重器官功能障礙。
- 心血管系統 - 幫浦功能與血管張力是休克核心決定因子。
- 生理功能與恆定狀態生命徵象指標 - 趨勢判讀是早期休克辨識關鍵。
- CVAD 適應症與裝置選擇 - 在不穩定狀態下,中心靜脈路徑可支援侵入性血液動力學監測。
自我檢核
- 在休克監測中,為何 MAP 可能比單獨收縮壓更有用?
- 哪些早期線索提示由初始期轉入代償期?
- 即使尚未出現重度低血壓,哪種趨勢型態也應觸發立即升級處置?