脓毒症
关键要点
- 脓毒症:由感染触发的过度免疫应答导致危及生命的器官功能障碍;美国每年 170 万例,约 270,000 例死亡
- “每延迟 1 小时治疗,死亡率增加 4–9%”——早期识别是优先事项
- 菌血症是血中存在细菌;败血症(septicemia)是菌血症并伴血流内活跃增殖。
- qSOFA 筛查:SBP <100 mmHg + 意识状态改变 + RR >22 ——评分 ≥2 = 疑似脓毒症
- 首要干预:抗生素前先做血培养 → 立即广谱抗生素
- 乳酸(Lactate) <2 mmol/L = 可接受;>4 mmol/L = 高死亡风险,需积极容量复苏
- MAP >65 mmHg = 灌注充分;尿量 ≥30 mL/hr = 肾灌注充分
病理生理
脓毒症分期
- SIRS(全身炎症反应综合征):对重大应激源(如感染、创伤或烧伤)的弥漫性全身炎症反应,表现为发热/低体温、心动过速、呼吸急促和白细胞异常;除非存在感染驱动的器官功能障碍,否则 SIRS 不等同于脓毒症。
- 脓毒症:免疫系统对感染过度反应 → 夸大性全身炎症反应
- 重度脓毒症:出现器官功能障碍(AKI、ARDS、肝衰竭、凝血障碍)
- 脓毒性休克:在充分静脉补液后仍持续低血压 → 细胞灌注下降 → 多器官衰竭
机制
最常见病因为革兰阴性细菌感染(内毒素释放)。也可由革兰阳性、病毒或真菌感染导致。
血流术语:
- 菌血症(Bacteremia):血液中存在细菌。
- 败血症(Septicemia):细菌存在并在血液中增殖。
病理生理级联:
- 内毒素释放 → 毛细血管通透性大幅↑ → 液体向间质转移 → 明显低血压
- O2 输送下降 → 细胞由有氧代谢转为无氧代谢 → 乳酸性酸中毒和代谢性酸中毒
- 交感代偿:心动过速 → 进一步增加心脏 O2 需求
- 神经内分泌应激激活可形成高代谢状态,进一步提高细胞耗氧需求
- 存在 DIC(弥散性血管内凝血)风险:微血栓消耗凝血因子 → 大出血
暖休克与冷休克
| 阶段 | 时序 | 血流动力学 | 皮肤表现 |
|---|---|---|---|
| 暖休克(早期) | 前 6–72 小时 | ↑ 心排量,↓ SVR | 皮肤温暖、潮红、洪脉、↓ 毛细血管再充盈 |
| 冷休克(晚期) | 进行性恶化 | ↓ 心排量,↑ SVR | 皮肤花斑、发凉、苍白;肢端发绀 |
风险因素
高风险人群:
- 年龄 >65 岁(>60% 的脓毒症诊断)
- 免疫抑制(癌症、移植、AIDS、糖皮质激素使用)
- 慢性病:糖尿病、CKD、心力衰竭
- 血液系统恶性肿瘤风险状态(如白血病)
- 泌尿系感染来源(尤其老年人和留置导尿患者)
- 近期手术、人工关节、心脏瓣膜置换
- 妊娠
- 物质滥用、营养不良
老年人与脓毒症
意识状态改变常是老年人脓毒症的首个临床表现——老年患者任何突发精神状态改变都应触发脓毒症筛查。
临床表现
早期(暖休克):
- 心动过速、呼吸急促(RR >22)
- 高热或低体温(发热伴寒战)
- 意识混乱、躁动、精神状态改变
- 皮肤温暖潮红;洪脉
进展期:
- 低血压(SBP <100 mmHg)
- 尿量减少(<30 mL/hr)——肾低灌注
- 呼吸窘迫 → ARDS(液体进入肺泡腔)
- 乳酸升高(无氧代谢)
晚期(冷休克):
- 皮肤花斑——皮肤低灌注导致紫色斑驳
- “脓毒性皮疹”——针尖样出血点(瘀点)
- 昏迷、器官衰竭、DIC、死亡
脓毒症相关快速序贯器官衰竭评估(qSOFA)筛查工具
每项 = 1 分;评分 ≥2 = 疑似脓毒症 → 启动治疗:
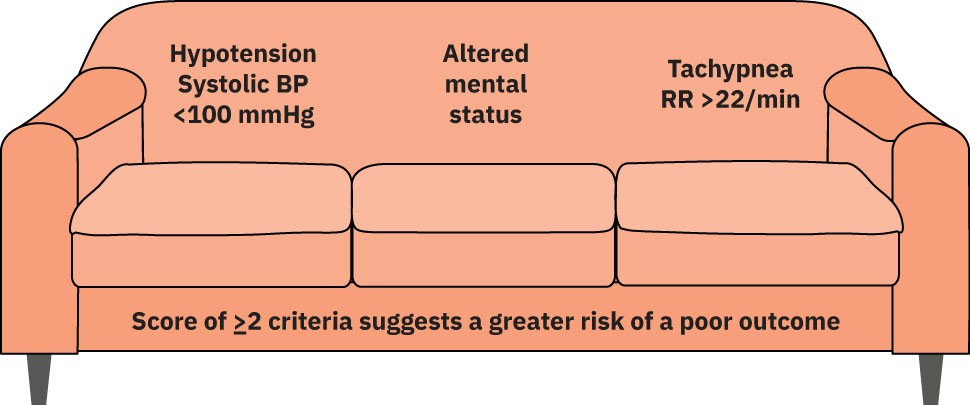 Illustration reference: OpenStax Medical-Surgical Nursing Ch.23.3.
Illustration reference: OpenStax Medical-Surgical Nursing Ch.23.3.
| 标准 | 阈值 |
|---|---|
| 收缩压 | <100 mmHg |
| 意识状态改变 | 任何偏离基线 |
| 呼吸频率 | >22 次/分 |
已知感染中的早期升级线索
在一线长期照护报告中,若已知/疑似感染患者出现以下两项或以上,应立即升级护士评估:
- 体温 >38 C(100.4 F)或 <36 C(96.8 F)
- 心率 >90/分
- 呼吸频率 >20/分
- 收缩压 <90 mmHg
- PaCO2 <32 mmHg(如可获得)
- WBC >12,000/mm3 或 <4,000/mm3,或幼稚杆状核细胞 >10%
这些线索支持快速复评潜在脓毒症进展,尤其当老年人伴新发意识混乱或功能下降时。
诊断检查
| 检查 | 正常值 | 脓毒症关注值 |
|---|---|---|
| 血培养 | 无感染病原 | 检出病原(确诊性检查) |
| 乳酸(Lactate) | <2 mmol/L | >2 mmol/L(需警惕);>4 mmol/L = 高死亡风险 |
| 降钙素原(Procalcitonin) | 不可检出(≈0) | >2.0 mcg/L |
| 白细胞计数(WBC) | 4,500–11,000/mcL | <4,000 或 >12,000 |
| D-二聚体(D-dimer) | <0.50 | >0.50(DIC 风险) |
| PT/PTT | PT 10–13 sec;PTT 25–35 sec | 升高(凝血受损) |
| 血小板(Platelets) | 150,000–450,000 | 降低(DIC 中血小板聚集消耗) |
| C 反应蛋白(C-reactive protein, CRP) | 低 | 升高(炎症标志) |
其他培养:尿液、痰液、伤口、脑脊液(疑似脑膜炎时)。 血培养确证通常需约 1-3 天,因此疑似脓毒症时不应延迟经验性治疗。
医疗管理
脓毒症集束(1 小时集束)
- 血培养 × 2(抗生素前)
- 立即广谱抗生素——不等待培养结果
- 液体复苏:30 mL/kg 晶体液(生理盐水或乳酸林格液(Lactated Ringer’s))——患者前 24 小时可能需 6–10 L
- 若液体复苏后 MAP <65 mmHg:升压药(去甲肾上腺素一线,另可用多巴胺、多巴酚丁胺、肾上腺素)
- 若初始乳酸 >2 mmol/L,复测乳酸
感染源控制:识别并清除感染源——必要时外科引流;移除受感染器械。 若怀疑器械相关感染,按流程移除留置装置并送检相应培养样本。
护理评估与干预
优先监测:
- MAP >65 mmHg 目标——细胞灌注最佳指标
- 尿量 ≥30 mL/hr——通过 Foley 导尿管每小时测量
- 呼吸频率趋势——RR 升高 = 代谢性酸中毒加重
- 体温趋势——高热后快速下降 = 恶化信号
- 乳酸(Lactate)水平——序贯监测
- DIC 体征:静脉穿刺点出血、瘀点、血尿
- 外周灌注趋势:远端脉搏减弱/消失、毛细血管再充盈延长、皮肤温度梯度恶化
关键护理行动:
- 首剂抗生素前,从 2 个不同部位采集血培养(×2)
- 建立粗针静脉通路(或协助置入中心静脉)
- 按医嘱输注静脉液体——监测肺水肿(液体过负荷并发症)
- 若外周通路不足,通过中心静脉给予升压药
- 通过留置 Foley 准确记录 I&O
- 尿量低于 30 mL/hr 立即升级处理,提示肾低灌注恶化
- 频繁神经系统检查——精神状态作为灌注指标
- 皮肤评估——花斑、紫癜提示重度低灌注
- 预期 ARDS 进展支持,包括发生呼吸衰竭时高级气道/机械通气
- 按流程支持早期肠内营养策略(富蛋白/氨基酸)和应激性溃疡预防
- 频繁监测血糖并按方案滴定治疗目标(常约 110-150 mg/dL),同时避免低血糖和高血糖
- 为家属做好病情可能恶化准备;重度脓毒症患者 30% 可能无法存活
医疗机构内预防:
评估与康复
应答指标包括血流动力学稳定性改善、感染源控制/清除、乳酸-电解质趋势改善,以及器官功能向基线恢复。
脓毒症幸存者可能存在长期恢复负担,包括:
- 肾或肺功能下降
- 严重组织损伤通路后的截肢
- 疲劳、睡眠障碍、食欲下降和去条件化
- 重症后焦虑或抑郁
护理随访应包括咨询/资源转介,并协调出院后对持续功能或心理社会后遗症的监测。
相关概念
- 抗生素 — 广谱抗生素作为一线治疗
- 疑似脓毒症时血培养采集 — 抗生素前血培养采集技术
- 免疫系统 — 免疫系统与炎症反应
- 主动与被动免疫 — 感染与免疫反应
- 液体容量不足、低血容量与脱水 — 脓毒症液体复苏
- 抗凝药 — DIC 管理
- 呼吸衰竭 — ARDS 作为脓毒症并发症
自我检测
- 一名 72 岁留置导尿患者突然出现意识混乱,呼吸频率 26 次/分,血压 90/58 mmHg。qSOFA 评分提示什么,护理优先行动应是什么?
- 护士准备为疑似脓毒症患者给予广谱抗生素。首先应做什么,为什么这个顺序至关重要?
- 一名脓毒性休克患者尿量 18 mL/hr,血清乳酸为 4.5 mmol/L。这些发现提示什么,预期将采取哪些干预?