休克总览 (Shock Overview)
关键要点
- 休克是细胞/组织灌注不足状态,威胁器官功能与生存。
- 休克早期可激活交感代偿(血管收缩、心动过速、应激激素释放),但持续低灌注会导致组织缺氧和细胞死亡。
- 类型包括心源性、低血容量性、脓毒性和神经源性路径,病因不同但共同终点均为灌注衰竭。
- 在进展至不可逆阶段前,早期识别与干预至关重要。
病理生理学
充分灌注依赖心血管泵功能、血管张力、氧输送及终末器官调节的协同。在休克中,循环功能障碍会降低组织氧输送。当 preload、afterload 或收缩力不利时,心排出量(CO = stroke volume x heart rate)尤其易受损。代偿性交感激活会增加儿茶酚胺与皮质醇,驱动:
- 心率增快
- 外周血管收缩
- 血压暂时支持
- 为应激能量需求提高循环葡萄糖
当代偿失败时,组织氧债上升、无氧代谢增加并蓄积 乳酸。持续重度心动过速最终可减少心室充盈并进一步降低有效输出。持续低灌注会导致器官功能障碍并最终细胞死亡。
血流动力学监测
血流动力学监测有助于评估灌注状态与治疗反应。
| 参数 | 典型参考值 | 休克模式 |
|---|---|---|
| 心排出量(Cardiac output, CO) | 约 4-8 L/min | 在低输出状态中下降 |
| 心脏指数(Cardiac index, CI) | 约 2.5-4.0 L/min/m² | 灌注不足时常下降 |
| 每搏量(Stroke volume, SV) | 约 60-100 mL/beat | 在泵衰竭或前负荷不足状态中常下降 |
| 平均动脉压(Mean arterial pressure, MAP) | 约 70-100 mmHg | 下降;<65 mmHg 时提示灌注担忧 |
| 中心静脉压(Central venous pressure, CVP) | 约 2-6 mmHg | 在失容量状态中常下降;在部分梗阻性/心源性状态中可升高 |
| 肺动脉压(Pulmonary artery pressure, PAP) | 约 11-20 mmHg(静息) | 在肺血管或左心功能障碍时可升高 |
| 肺动脉楔压(Pulmonary artery occlusion pressure, PAOP/wedge) | 约 8-12 mmHg | 在左侧充盈压负荷过高时可升高 |
| 全身血管阻力(Systemic vascular resistance, SVR) | 约 800-1200 dynes/sec/cm⁻⁵ | 在分布性状态中低,在血管收缩状态中高 |
- 无创评估:脉搏、血压、毛细血管再充盈、皮温和水肿模式。
- 有创评估:当需连续高警戒趋势时,使用动脉线 MAP 与中心静脉压力监测。
- 在部分 ICU 患者中,高级有创评估可包括肺动脉导管数据,以细化低输出与血管运动性休克判读。
- 应将血流动力学变量作为整体图谱(泵功能、前负荷、后负荷)而非孤立数值解读。
休克分期
初始阶段
- 细胞灌注开始下降。
- SNS 激活启动,但明显临床表现可较隐匿。
- 常见早期线索:轻度躁动、尿量轻度下降及生命体征正常到轻度升高。
代偿阶段
- 血压开始下降,代偿反射增强。
- 压力感受器介导的交感驱动尝试维持灌注压。
- 儿茶酚胺激增(norepinephrine/epinephrine)提高血管张力和心率;血流被重新分配至脑和心脏。
- RAAS 激活增加钠水潴留与血管收缩,提供暂时血压支持。
- 若灌注未恢复,临床恶化会更明显。
- 常见代偿期表现:低血压、心动过速、皮肤发凉、尿量减少及呼吸频率正常到轻度增快。
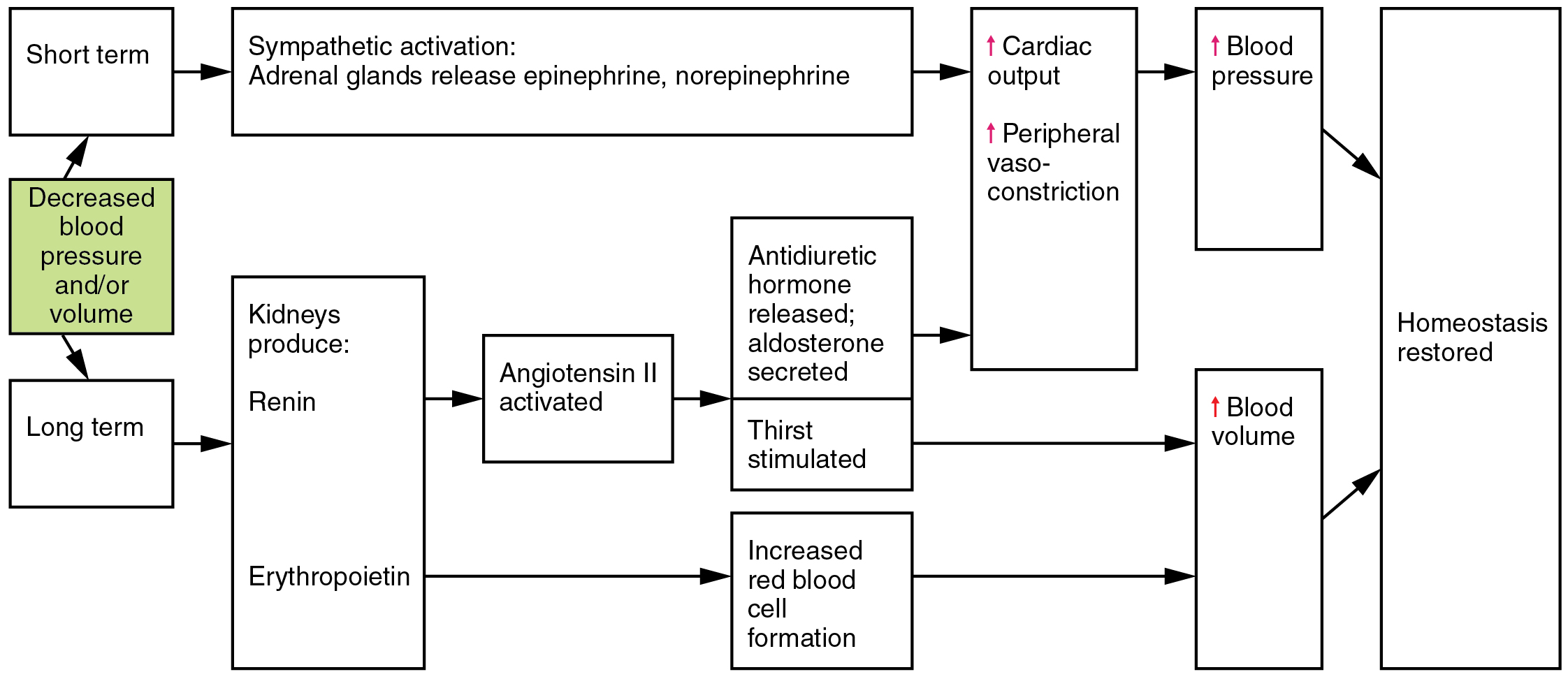 Illustration reference: OpenRN Health Alterations Ch.5.2.
Illustration reference: OpenRN Health Alterations Ch.5.2.
代偿期早期器官层面后果
- 肾低灌注驱动肾素释放及保液内分泌反应。
- 持续肺内皮损伤可增加肺泡-毛细血管通透性,引发肺水肿。
- 呼吸受损在重症/失代偿路径中可进展为 急性呼吸窘迫综合征(ARDS)。
进行期
- 细胞灌注进一步下降,毛细血管通透性显著升高。
- 蛋白和液体从血管内漏至间质,进一步恶化有效循环血量。
- 该毛细血管渗漏模式会加速组织低灌注并推动多器官功能障碍进展。
- 常见进展期线索包括低血压/心动过速/呼吸急促加重、皮肤湿冷、远端脉搏弱及尿量下降。
- 持续低氧可驱动 代谢性酸中毒 和心律失常/缺血性心脏并发症。
难治期
- 尽管治疗,仍持续重度低血压与细胞衰竭。
- 无氧代谢、乳酸酸中毒和严重毛细血管渗漏持续存在,且可逆性有限。
- 常见表现包括皮肤斑驳、近无尿、外周脉搏极弱至消失及重度终末器官衰竭。
进行期/难治期器官系统恶化模式
- 心血管系统: 快速性心律失常、心肌缺血/梗死、循环崩溃风险。
- 肺部系统: 肺水肿、气体交换受损、呼吸做功增加、ARDS 进展。
- 神经系统: 脑低灌注导致意识水平改变。
- 肾脏系统: 尿量常低于 30 mL/小时,BUN/creatinine 升高。
- 胃肠/肝脏系统: 屏障损伤、营养吸收差、黄疸、肝损伤指标升高。
- 血管/皮肤系统: 第三间隙转移、外周水肿、苍白或湿冷/斑驳皮肤。
- 代谢系统: 电解质紊乱和代谢性酸中毒。
基于分期的生命体征模式
| 阶段 | 血压 | 心率 | 呼吸频率 | 尿量 | 体温 | 皮肤/脉搏 |
|---|---|---|---|---|---|---|
| 初始期(Initial) | 正常到轻度升高 | 正常到轻度升高 | 常接近正常 | 可有轻度下降 | 通常正常 | 早期灌注变化可较隐匿 |
| 代偿期(Compensatory) | 低 | 升高 | 正常到轻度升高 | 下降 | 通常正常 | 皮肤发凉,灌注重分配 |
| 进行期(Progressive) | 低 | 升高 | 升高 | 低 | 常偏低 | 皮肤湿冷,远端脉搏弱 |
| 难治期(Refractory) | 治疗下仍持续低 | 明显升高 | 升高 | 低到接近无尿 | 低 | 皮肤斑驳发凉,外周脉搏弱/消失 |
多器官功能障碍风险
长期休克可进展为多器官功能障碍综合征(MODS)。老年患者和多重共病患者风险更高,尤其在重度低血容量或脓毒性路径中。
护理评估
- 追踪精神状态变化、尿量、皮肤灌注线索和生命体征趋势。
- 在灌注背景下解读血压;比起单次数值,更应优先 MAP 趋势。
- 识别从隐匿代偿向失代偿的早期进展。
- 对持续低血压、灌注恶化或器官功能障碍指标上升迅速升级处置。
护理干预
- 按协议和医嘱支持快速病因导向稳定化。
- 确保高频复评灌注指标和血流动力学趋势。
- 在高风险患者中协调氧合、补液和血管活性治疗准备。
- 对难治性低输出心源性路径,预判临时机械循环支持升级(如主动脉内球囊反搏),并严格进行出血和远端神经血管检查。
- 在难治性心肺衰竭中,准备升级至体外膜氧合,并通过跨学科协作监测主要并发症领域(出血、血栓、感染和肢体缺血)。
- 及早沟通趋势恶化,以防进展至不可逆休克阶段。
临床判断应用
临床情景
一名患者在 1 小时内出现心率上升、新发躁动、四肢发凉,MAP 由 74 下降至 66 mmHg。
- 识别线索: 心动过速、精神状态改变、皮肤发凉、MAP 下降。
- 分析线索: 代偿生理正在失去维持充分组织灌注的能力。
- 确定优先假设: 即将进入休克进展期是当前直接威胁。
- 提出解决方案: 升级监测强度、准备快速稳定化医嘱并复评灌注目标。
- 采取行动: 启动高警戒响应流程,获取连续灌注数据并支持医嘱干预。
- 评估结局: MAP 与尿量改善,精神状态稳定,终末器官灌注体征恢复。
相关概念
- 低血容量性休克 - 失容量休克路径,强调源头控制和快速复苏优先事项。
- 心源性休克 - 低输出泵衰竭表型,需血管活性与机械支持升级。
- 脓毒症 - 脓毒路径可进展为分布性休克和多器官功能障碍。
- 心血管系统 - 泵功能和血管张力是休克核心决定因素。
- 生理功能与内稳态生命体征指标 - 趋势判读是早期休克识别关键。
- CVAD 适应证与装置选择 - 中心通路可支持不稳定状态下有创血流动力学监测。
自我检测
- 为什么在休克监测中,MAP 可能比孤立收缩压更有用?
- 哪些早期线索提示正由初始期向代偿期过渡?
- 即使尚未出现重度低血压,哪种趋势模式也应触发立即升级处置?