体液容量不足、低血容量与脱水
关键要点
- 当体液丢失超过摄入时会发生体液容量不足。
- 2 岁以下儿童和老年人风险升高。
- 常见病因包括呕吐、腹泻、发热出汗、重度失血、利尿过度和口服摄入不足。
- 药物相关病因包括利尿剂、降低醛固酮的降压药(如ACE 抑制剂和 ARB)及泻药过度使用。
- 其他高风险群体包括慢病患者和重度高温/户外暴露人群。
- 轻度缺失可通过口服补液改善,重度缺失常需静脉补液。
- 对重度低血容量,快速晶体液输注是一线;当晶体液反应有限或低白蛋白导致血管内耗竭时,可考虑白蛋白。
- 水化平衡需同时考虑可测量(显性)丢失与不可测量(不感)丢失,尤其在发热或高呼吸负荷状态。
- 第三间隙可在总体液看似足够或过多时仍导致血管内低血容量。
病理生理学
体液容量不足会降低有效循环容量并损害重要器官灌注。随着血管内容量下降,代偿机制会激活以维持压力和组织供氧,但持续或重度丢失可使代偿失效。
早期识别至关重要,因为进展可迅速破坏临床稳定,尤其在高风险年龄组。重度未治疗的血管内丢失可进展为低血容量性休克和供氧不足导致的细胞损伤。 在稳定成人中,多数日排出来自尿液,其余来自皮肤/胃肠道(GI)/肺不感丢失;任一通路变化在摄入不匹配时都可快速形成负平衡。
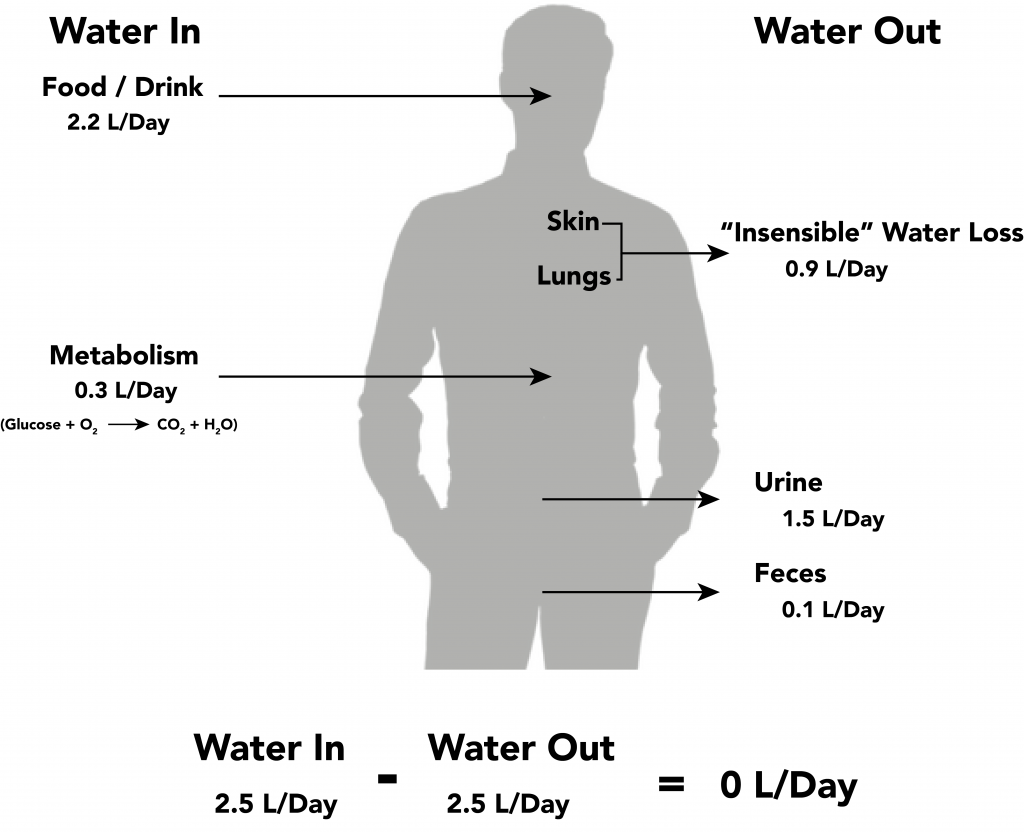 Illustration reference: OpenRN Nursing Fundamentals 2e Ch.15.2.
Illustration reference: OpenRN Nursing Fundamentals 2e Ch.15.2.
分类
- 轻度缺失:出现早期脱水体征,血流动力学仍稳定。
- 中度缺失:临床体征增加并伴功能下降。
- 重度缺失:显著容量丢失,需紧急静脉补充。
- 第三间隙低血容量:毛细血管渗漏或胶体牵引力下降导致血管内耗竭,并伴间质水肿。
护理评估
NCLEX 重点
优先识别高风险人群,并区分“轻度脱水”与“需静脉复苏的重度容量丢失”。
- 评估近期体液丢失(呕吐、腹泻、发热、出汗)和摄入史。
- 在估计缺失严重度时区分显性丢失(如尿液、呕吐物、腹泻)与不感丢失(如呼吸和皮肤蒸发)。
- 评估其他血管内丢失来源,包括出血和药物相关利尿。
- 对依赖肠内喂养患者,核查计划内自由水给入,因为漏给会导致进行性脱水和高钠血症。
- 评估吞咽受限摄入模式(如伴发热的重度咽痛)导致的快速口服水化下降。
- 评估会抑制液体摄入的神经因素(口渴信号受损、吞咽安全下降、认知障碍)。
- 评估成人经典脱水线索,如口渴、口腔/黏膜干燥黏腻、头痛、头晕和深色浓缩尿。
- 评估其他系统表现,如疲劳、意识混乱、肌痉挛、体位性低血压、心动过速、胸痛和腹痛。
- 评估颈静脉扁平和毛细血管再充盈延长等血管内容量耗竭线索。
- 评估婴幼儿脱水体征(无泪哭、3 小时及以上无湿尿布、易激惹或异常嗜睡、眼窝凹陷、前囟凹陷)。
- 评估晚期脱水线索,如眼球内陷、明显皮肤帐篷征和认知改变加重。
- 评估老年人隐匿性摄入下降和症状报告延迟。
- 评估灌注、尿量和意识状态变化以判定严重度。
- 当缺失严重度或病因不清时,支持通过生化/电解质、CBC 和尿检进行趋势诊断复核。
- 趋势监测预期低血容量化验变化:血红蛋白/血细胞比容升高、BUN/肌酐升高、血清渗透压升高、血清钠升高和尿比重升高。
- 将 7 天内非意愿体重下降 >约 3% 视为脱水预警模式。
- 评估血压趋势并报告成人收缩压 <100 mm Hg(除非另有参数医嘱)。
- 对风险患者评估体位性低血压(站立后收缩压下降 >20 mm Hg 或舒张压下降 >10 mm Hg)。
护理干预
- 在安全前提下,对轻度体液缺失启动口服补液策略。
- 对重症及时升级静脉补液治疗。
- 对重度低血容量/低血容量性休克,除非临床计划禁忌,采用快速等渗晶体液补充作为一线。
- 若晶体液反应有限且低白蛋白是贡献因素,按医嘱和政策准备白蛋白(胶体)治疗。
- 通过高频复评追踪出入量和反应趋势。
- 报告尿量 <30 mL/hr 或 <0.5 mL/kg/hr,并监测是否进展至肾损伤。
- 监测即将发生低血容量性休克体征(脉搏/呼吸上升、血压下降、皮肤湿冷、脉弱细速、意识混乱)并紧急升级。
- 对持续 8 小时尿量 <30 mL/hr(或 <0.5 mL/kg/hr)视为需紧急升级的恶化信号。
- 提供年龄特异的早期脱水预警教育。
- 协调急性纠正后的随访,预防复发。
延迟识别风险
对恶化低血容量识别过晚可导致快速恶化和器官低灌注。
药理学
体液补充治疗以治疗为导向;用药复核应识别会加重体液丢失或限制口服耐受的药物。
临床判断应用
临床情景
一名幼儿呕吐腹泻 2 天后就诊,表现为易激惹、黏膜干燥和尿量极少。
- 识别线索: 持续丢失和经典脱水发现提示体液缺失。
- 分析线索: 年龄相关脆弱性增加重症风险。
- 确定优先假设: 优先关注进行性低血容量。
- 提出解决方案: 判断口服补液可行性与静脉补液需求。
- 采取行动: 启动适当补液并严密监测反应。
- 评估结局: 尿量、灌注和行为向基线改善。
相关概念
- 器官对体液与电解质的调节 - ADH 与肾脏反应会尝试保容量。
- 老年脱水风险 - 老年人需要聚焦预防和早期识别。
- 儿科脱水风险 - 儿科评估体征与成人不同。
- 预防体液、电解质与酸碱失衡 - 预防可降低缺失状态复发。
- 体液、电解质与酸碱照护的结局评估 - 结构化复评可确认恢复。
自我检查
- 婴儿哪些发现提示具有临床意义的脱水?
- 何时适合口服补液,何时应静脉补充?
- 为什么年龄很小与老年患者更易发生体液容量不足?