烧伤损伤评估、复苏与并发症
关键点
- 烧伤严重度由深度、病因和总体表面积(TBSA)共同决定。
- 早期重点包括移除危险源/去污染、气道保护和液体复苏。
- 全球与美国烧伤负担仍然很高(近期估计全球每年约 180,000 例死亡,美国每年约 486,000 例损伤)。
- 九分法和掌面法可支持快速 TBSA 估算与分诊。
- 更大的 TBSA 负担(例如在许多成人情境中 >30%)会显著增加烧伤休克和器官衰竭风险。
- 即使较低 TBSA 负担也可导致容量状态不稳;当烧伤面积达到临床显著并出现毛细血管渗漏时,低血容量性休克风险上升。
- 主要呼吸风险包括由热、烟雾颗粒和有毒气体(例如一氧化碳/氰化物暴露)引起的吸入性损伤。
- 深度分级在疼痛、压白反应、组织外观和预期愈合时程上存在差异。
- 高风险并发症包括吸入性损伤、低血容量性休克、感染/脓毒症、体温调节失败、挛缩和心理创伤。
- 局部抗感染烧伤治疗常用磺胺嘧啶银或醋酸马芬尼,需严格无菌涂布并监测全身吸收。
病理生理
烧伤会破坏皮肤屏障、微血管完整性和全身炎症平衡。对于较大面积烧伤,毛细血管渗漏和液体转移会降低有效血管内容量,并可迅速造成组织低灌注。
早期组织反应常被描述为同心损伤区:中央凝固区(不可逆坏死)、周围瘀滞区(可挽救但低灌注组织)和外周充血区(可逆灌注改变)。
深度和病因会改变局部组织破坏及后续并发症。热力、化学、电击和放射性损伤需要不同的安全与治疗考量。
重度烧伤可在初始闭合后仍造成长期病残,包括功能、心理社会及慢性健康影响。在预防资源有限或专科烧伤照护可及性较差的人群中,恢复负担常进一步加重。
分类
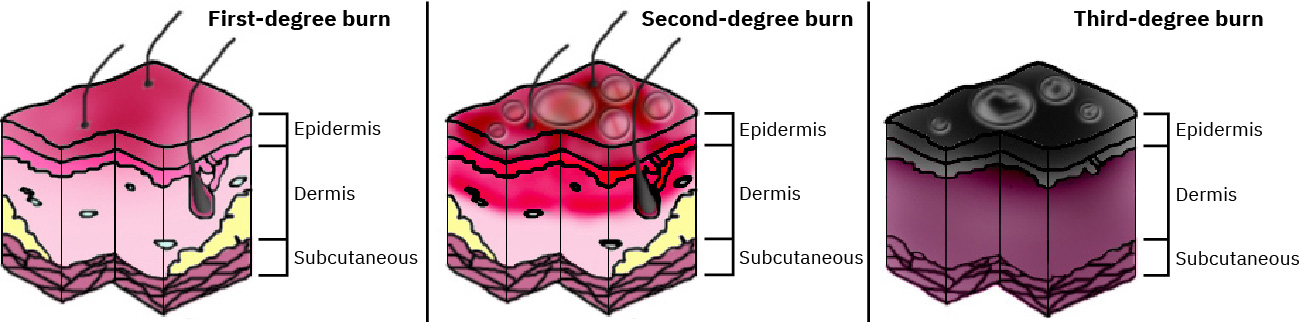 Illustration reference: OpenStax Clinical Nursing Skills Ch.8.
Illustration reference: OpenStax Clinical Nursing Skills Ch.8.
- 深度分级:
- 浅表(I 度):仅累及表皮;皮肤呈红斑样粉红-红色干燥,无水疱,轻至中度疼痛,预计无瘢痕愈合
- 部分厚度(II 度):累及表皮 + 真皮,表现为湿润水疱、可压白红斑,中至重度疼痛,愈合时间按深度可持续数周
- 全层(III 度):表皮和真皮完全破坏并达皮下组织;组织可呈白/黑/棕色、干燥、皮革样、不可压白,可见焦痂,因神经破坏疼痛可能较轻
- IV 度(部分系统描述):延伸至肌肉/骨骼;危及生命且截肢风险高
- 病因分级:
- 热力:烫伤、干热/火焰/辐射热、接触伤,以及极寒组织冻结损伤
- 化学:
- 酸:常见局灶性凝固型损伤
- 碱:更深且进行性液化坏死,组织持续损伤风险更高
- 氧化剂/其他药剂:可呈皮肤与全身毒性混合模式
- 电击:可见入口/出口损伤模式,并可能存在更深层内部组织通路损伤
- 放射:α/β/γ 暴露在深度和全身影响上存在差异
- 负担分级:采用九分法或掌面估算法评估 TBSA 累及。
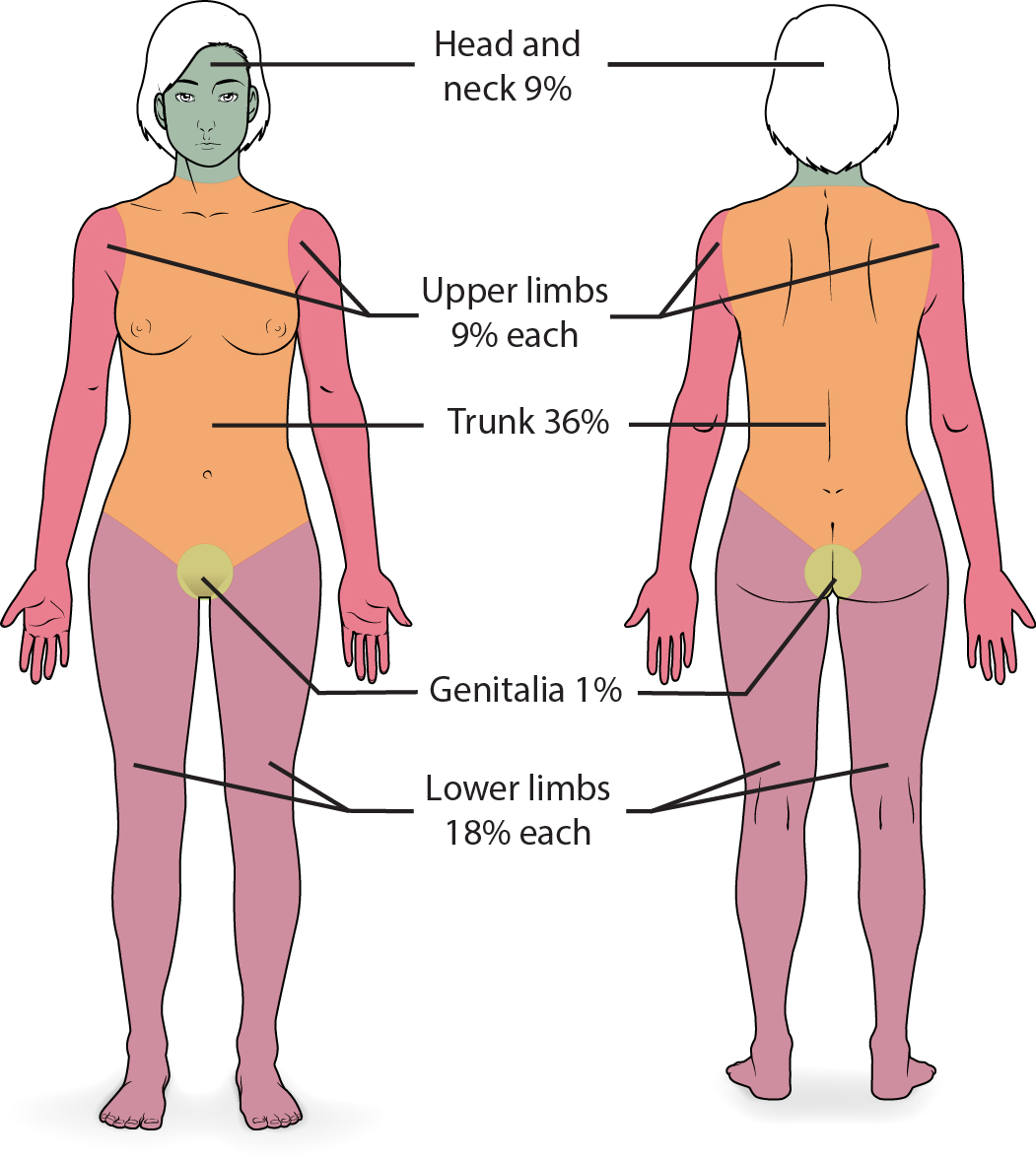 Illustration reference: OpenStax Clinical Nursing Skills Ch.8.
Illustration reference: OpenStax Clinical Nursing Skills Ch.8.
- 九分法快速图(成人):头部 9%、每侧上肢 9%、前躯干 18%、后躯干 18%、每侧下肢 18%、会阴 1%
- 掌面估算:不含手指的掌面约为 0.5% TBSA;含手指的掌面约为 1% TBSA
- 治疗用 TBSA 计算通常仅计入部分厚度和全层烧伤区域。
- 重度烧伤阈值常以成人 >20% TBSA、儿童 >10% TBSA 起算。
- 生理风险分级:气道/吸入风险、休克风险、感染风险和功能恢复风险。
- 转运病情等级分级:对较大 TBSA 负担(常 >10%)、全层烧伤、面部/手/足/生殖器/大关节烧伤、化学或电击病因,或合并创伤者,考虑转运至烧伤中心。
护理评估
NCLEX 重点
在详细局部处理前,先优先 ABC、暴露情境和早期血流动力学失代偿征象。
- 评估烧伤深度和分布模式,包括疑似电击伤的入口/出口证据。
- 对浅表烧伤,评估与肤色相关的颜色变化(例如浅色皮肤为粉红-红色,深色皮肤为红棕色改变)。
- 明确识别病因,因为不同机制管理不同(例如化学去污染优先级与热力损伤支持不同)。
- 对热力损伤,评估暴露类型和时长(例如烫伤与干热/火焰),因机制常可预测深度和手术风险。
- 及时估算 TBSA,并在水肿和边界演变时重复评估。
- 初始分诊使用 ABCDE 急救序列,在详细局部创面处理前先完成气道和呼吸稳定。
- 将高 TBSA 负担视为休克风险触发条件,并尽早升级血流动力学监测。
- 在分诊和复评中使用适合患者的疼痛工具(可交流时用数字评分;交流受限时用 FACES 或 PAINAD 等观察量表)。
- 当 TBSA 负担达到临床显著时,监测烧伤相关低血容量性休克(在许多成人路径中常见 >10% 风险情境)。
- 筛查吸入性损伤(头/颈/胸烧伤、烟雾暴露、气道刺激体征)。
- 在全层损伤中仍持续疼痛评估,因为混合深度模式(并存部分厚度区域)仍可产生显著疼痛。
- 疑似吸入性损伤时区分其模式:
- 全身毒性暴露(例如一氧化碳/氰化物)
- 热性上气道损伤
- 累及上下气道的化学性损伤
- 监测灌注和容量状态:尿量、生命体征趋势、意识状态和休克指标。
- 大多数一度烧伤可临床诊断;除非存在其他不稳定特征,通常无需额外实验室检查。
- 对更深或范围更大的部分厚度损伤,预期需更广泛检查(例如 CBC、CMP、ABG,以及按医嘱进行烟雾吸入导向胸部影像/心脏检测)。
- 对化学烧伤,识别具体药剂和浓度,并核实在表面去污染后损伤是否仍可进展。
- 对电击伤,评估入口/出口部位,并评估两点间内部损伤风险(心律失常、肌肉损伤、肾并发症、坠落创伤)。
- 对放射暴露模式,在暴露负担高时评估全身毒性体征和急性放射综合征风险。
- 评估社会风险情境(例如住房不稳定、贫困、语言/可及性障碍),这些因素可能影响预防、随访和长期恢复。
- 即使皮肤愈合看似完成,也要评估长期心理负担(抑郁、焦虑、创伤症状、生活质量下降)。
护理干预
- 对化学/放射情境,先移除暴露源并完成去污染。
- 对多数外源性化学暴露,立即进行大量冲洗,同时按毒理学/医师指导确认药剂特异性例外。
- 在污染仍有持续风险时,跨机构转运前先完成所需去污染。
- 疑似吸入性损伤时尽早保护气道;需预期快速恶化。
- 按方案启动液体复苏,并根据尿量和灌注目标进行滴定。
- 在气道与呼吸稳定后,优先建立静脉通路并尽早给予容量支持,因为烧伤相关液体丢失可迅速导致灌注不稳。
- 在较大面积烧伤(常见 ≥20% TBSA)中,尽早启动正式烧伤复苏方案,常采用 Parkland 计划,尿量终点常见 >0.5 mL/kg/hr。
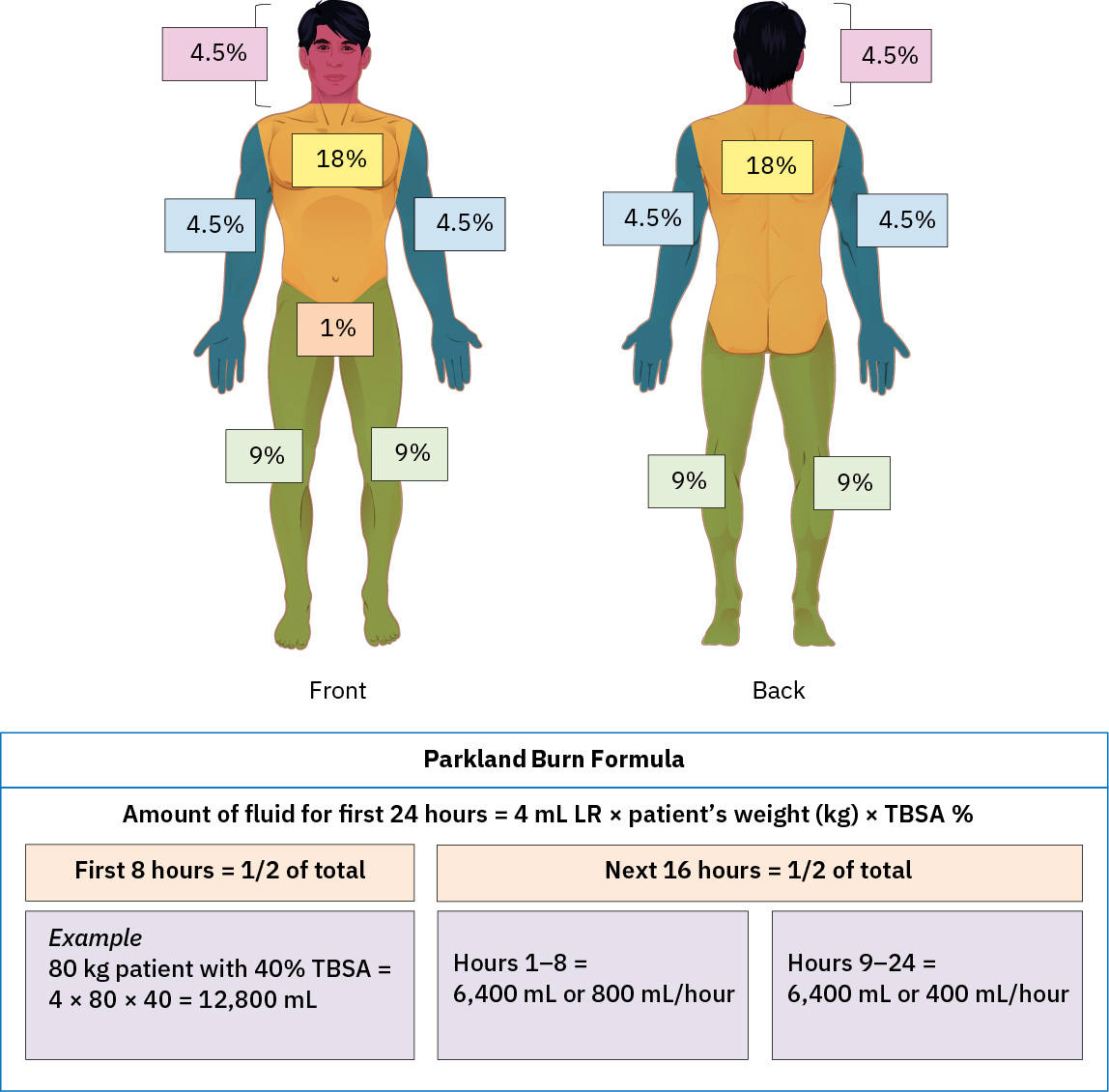 Illustration reference: OpenStax Clinical Nursing Skills Ch.8.
Illustration reference: OpenStax Clinical Nursing Skills Ch.8. - 识别更大部分厚度负担(例如 >20% TBSA)可触发全身炎症反应,并有进展为低血容量性或脓毒性休克的风险。
- 尽早移除烧伤区域附近衣物与首饰,以减少束缚和残余热负担。
- 对部分厚度创面护理,结合降温/清洁与非黏附敷料及医嘱局部药物(例如磺胺嘧啶银或莫匹罗星)。
- 对局灶性 II 度和 III 度烧伤,按医嘱使用局部抗感染药(例如磺胺嘧啶银或醋酸马芬尼),并配合手套和无菌技术。
- 按医嘱保持处理后烧伤表面药膏完整覆盖,以降低细菌定植风险。
- 除非有明确医嘱,避免在局部烧伤抗感染药上使用封闭性敷料,因为封闭会增加全身吸收风险。
- 治疗期间监测超敏反应和全身吸收效应;当体表暴露范围较大时,监测肾功能趋势(例如肌酐)。
- 尽可能避免在黏膜或眼周使用磺胺嘧啶银,并在大面积体表应用时格外谨慎。
- 使用磺胺嘧啶银前核实禁忌风险:磺胺过敏、近足月妊娠状态、以及 <2 个月早产儿/新生儿。
- 对疼痛性创面护理,在有医嘱时提前给药(常见在换药前约 30 分钟),并在操作前/中/后复评疼痛。
- 对电击伤,尽早纳入心电图(ECG)/心律监测,并监测横纹肌溶解相关肾损伤。
- 协调多学科烧伤照护,包括外科、呼吸支持、创面/疼痛管理、康复、营养、心理社会照护和出院重返生活计划。
- 对瘢痕/挛缩预防,在有指征时协调早期物理/作业治疗、夹板和重建路径(例如植皮计划)。
- 对广泛烧伤(例如 >40% TBSA),严密监测体温调节失败和低体温风险。
- 强化感染预防组合措施:严格手卫生/PPE 纪律、保护性隔离考量、局部抗菌策略,以及出现问题时基于培养结果升级。
- 当出现发热、进行性红斑或黄色恶臭引流时,及时升级处理疑似创面感染。
- 对环形或深度烧伤,监测进展性骨筋膜室综合征(例如剧痛、肿胀、感觉异常、脉搏改变、苍白)并紧急升级。
- 强化高风险场景烧伤预防宣教(例如家庭热源、职业性化学暴露、农场化肥处理)。
- 尽早且持续整合心理健康支持,因为烧伤后抑郁、焦虑和 PTSD 可持续并延缓功能重建。
- 对轻微烧伤,采用结构化局部护理序列:
- 降温(自来水或生理盐水)
- 清洁(温和肥皂/清水)
- 覆盖(按医嘱/政策实施局部抗菌和敷料策略)
- 舒适(按指征给予镇痛及体位/夹板支持)
- 水疱策略:较大水疱常按医嘱/政策清创;部分较小或功能关键部位水疱可保留完整
- 当无气道、灌注或高风险暴露问题时,可在门诊管理无并发症的一度烧伤。
- 预期无并发症一度烧伤约在 5-10 天再上皮化,长期后遗症较少。
- 预期许多无并发症二度烧伤约 3 周愈合;真皮受累越深,瘢痕风险越高。
- 无论面积大小,所有三度烧伤均按高病情严重度处理,并协调紧急烧伤中心级照护与植皮规划路径。
- 预期三度烧伤恢复期较长:愈合常需至少 8 周,且可延长至数月或数年,并伴永久瘢痕负担。
烧伤休克窗口期
若延迟识别液体转移和气道受损,可导致快速多系统恶化。
药理学
| 药物类别 | 示例 | 关键护理考虑 |
|---|---|---|
| [intravenous-fluid-categories-tonicity-and-infusion-regulation](iv-fluids) | 乳酸林格液 | 使用烧伤复苏方案并监测尿量/灌注终点。 |
| [topical-antibiotic-therapy] | 磺胺嘧啶银、马芬尼、莫匹罗星 | 采用无菌技术和非封闭敷料策略涂布;监测超敏和全身吸收效应。 |
| [analgesics] | 阿片类和非阿片类方案 | 对严重操作痛/背景痛进行滴定,同时监测呼吸风险。 |
临床判断应用
临床情景
一名患者在住宅火灾后就诊,躯干和上肢存在部分厚度与全层烧伤,并伴声音嘶哑和进行性心动过速。
- 识别线索:高 TBSA 负担并有气道与灌注警示征象。
- 分析线索:吸入风险叠加毛细血管渗漏性液体丢失会增加失代偿风险。
- 优先假设:气道受损和进展性烧伤休克是当前直接威胁。
- 提出方案:启动烧伤路径、落实气道保障策略、启动复苏并协调转运。
- 采取行动:实施方案化监测和跨学科升级。
- 评估结果:尿量和灌注趋于稳定,呼吸状态保持可控。
相关概念
- 伤口分类框架 - 烧伤是一种具有独特严重度意义的伤口机制。
- 伤口愈合阶段与闭合意图 - 烧伤深度影响愈合轨迹和闭合规划。
- 延迟伤口愈合因素与并发症 - 大面积烧伤具有更高感染与延迟愈合风险。
- 液体量不足、低血容量与脱水 - 烧伤相关毛细血管渗漏可导致重度低血容量。
- 急性与慢性疼痛及可观察线索 - 烧伤恢复常需分层疼痛管理策略。
- 史蒂文斯-约翰逊综合征与中毒性表皮坏死松解症 - 可拟似部分厚度烧伤模式的重度表皮脱失综合征。
自我检查
- 深度和 TBSA 如何共同决定烧伤病情严重度?
- 烧伤患者出现哪些线索应触发积极气道规划?
- 为什么尿量是烧伤复苏早期关键终点?