早产儿
关键要点
- 早产儿指妊娠未满 37 周出生的新生儿,其风险严重度与孕周强相关。
- 在美国,早产约影响 1/10 婴儿,且部分种族与族裔群体的差异负担仍较高。
- 主要发病领域为呼吸不成熟、体温调节失败、感染风险、神经损伤和喂养不稳定。
- 早产是婴儿死亡和长期神经发育障碍风险的主要贡献因素。
- 早期监测与流程化 NICU 照护可降低死亡率和长期残障。
- 家庭教育和持续发育随访是早产照护必需组成。
- 早期并发症包括 RDS、液体-电解质不稳、PDA/低血压、NEC、IVH、体温调节失败、代谢不稳和脓毒症风险。
- 长期随访重点包括神经发育、视力/听力、慢性肺病、喂养及行为健康结局。
病理生理
早产会中断肺、神经、胃肠和免疫系统的器官成熟。肺不成熟、血管脆弱、保温储备差和代谢缓冲能力有限共同驱动多种高风险并发症。
并发症常呈簇集:呼吸不稳定会增加感染和神经损伤风险,而喂养不耐受和疾病会恶化生长与发育轨迹。
由于妊娠晚期器官快速成熟(尤其肺、脑和肝发育),更早分娩会显著增加短期与长期发病风险。
呼吸窘迫综合征(RDS)与约 34 周前出生婴儿的表面活性物质缺乏和肺泡萎陷高度相关。重症中,长期给氧和通气支持可促成支气管肺发育不良等慢性肺损伤模式。
分类
- 晚期早产:34 至 36 周。
- 中度早产:32 至 34 周。
- 非常早产:小于 32 周。
- 极早产:28 周及更早。
- 中-晚早产(替代分组):32 至不足 37 周。
护理评估
NCLEX 重点
优先题强调趋势评估:呼吸、体温、灌注或喂养的细微变化都可提示严重恶化。
- 评估急性呼吸窘迫综合征、早产儿呼吸暂停、MAS 重叠、PPHN 和慢性肺风险的呼吸模式与支持需求。
- 评估 RDS 体征:呼吸急促、三凹征、鼻翼扇动、呼气呻吟和中心性发绀(与良性末梢发绀区分)。
- 评估呼吸检查和病程轨迹,包括 RDS 中“肺容积低 + 弥漫磨玻璃影”的胸片证据。
- 评估肺过渡失败(PPHN):重度低氧血症、需氧上升且对常规过渡支持反应差。
- 评估呼吸暂停模式:约 15 至 20 秒或更长暂停,或更短暂停伴心动过缓/血氧下降,均提示早产儿呼吸暂停风险。
- 结合孕周流行背景评估早产儿呼吸暂停:其在小于 28 周婴儿中常见,而约 34 周后明显减少。
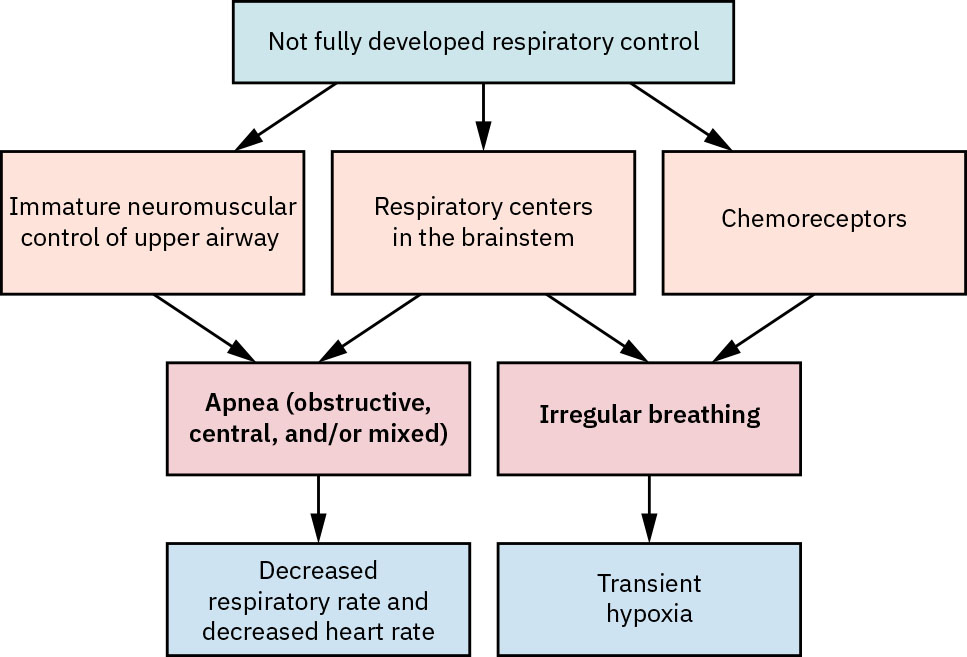 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.25.4.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.25.4.
- 评估早期过渡中的 TTN 模式(呼吸急促、轻度三凹征/呻吟、剖宫产或快速分娩后肺液清除延迟风险)。
- 若有胎粪暴露,评估 MAS 重叠,包括伴肺过度充气特征的窘迫、氧合恶化及气漏风险。
- 评估早产体征,如体质量低且头相对较大、皮下脂肪减少伴面部轮廓更锐利,以及胎毛。
- 评估体温稳定、低血糖风险和喂养耐受进展。
- 通过严格出入量、尿布称重尿量、每日体重趋势、钠趋势及囟门/灌注表现评估液体-电解质状态,识别脱水或水负荷过多。
- 通过体检与医嘱影像趋势评估神经并发症(IVH、惊厥、缺氧缺血性损伤)。
- 对 IVH 风险(尤其非常/极早产儿),评估呼吸暂停、低肌张力、吸吮弱、嗜睡,并执行医嘱颅脑超声监测(生后早期及接近足月等效年龄)。
- 对 IVH 影像监测,预期约 30 周前出生婴儿在生后前 2 周及接近校正足月年龄时常规头部超声。
- 对新生儿惊厥,评估隐匿线索(如抿嘴或局灶抽动),并认识到可出现无明显临床表现的仅脑电图(EEG)可见惊厥活动。
- 评估感染风险及脓毒症指标,并保持对培养/实验室路径的认知。
- 区分脓毒症时间背景:早发(首周)、晚发(早发后至首月)及 NICU 延长病程中的极晚发。
- 评估胃肠耐受和早期 Preterm Newborn 警示征象。
- 评估 NEC 红旗:突发喂养不耐受、腹胀、血便/腹泻、呕吐、嗜睡、体温不稳和心肺不稳定。
- 将胆汁性(深绿色)呕吐、直肠出血及突发腹部压痛/腹胀视为 NEC 高优先级升级线索。
- 将疑似 NEC 与腹部影像发现(如肠壁积气)相关联,并通过序贯平片追踪进展。
- 在 NEC 征象出现时,识别并发菌血症风险并强化脓毒症监测。
- 评估母体与妊娠风险背景(如既往早产、糖尿病、高血压疾病、孕间隔低于约 18 个月、物质暴露、感染负担和产前保健不足)以指导前瞻性监测。
- 在呼吸评估中纳入 PPHN 风险背景(如母体糖尿病/肥胖、高龄孕产妇、宫内 SSRI 暴露及胎粪暴露路径)。
- 对依赖氧疗的早产儿评估 BPD 轨迹,包括 36 周校正胎龄时持续需氧和撤氧失败。
- 对疑似缺氧缺血性脑损伤,使用结构化神经检查及在脑病或亚临床惊厥风险下持续脑电图(EEG)评估。
- 在随访规划中评估长期并发症风险,包括氧暴露相关视网膜病变风险、听力损失和发育迟缓监测。
- 频繁评估皮肤完整性,因为早产儿皮肤脆弱且易受损。
护理干预
- 提供呼吸支持的升级/降级,并持续监测与频繁复评。
- 采用分步 RDS 支持:补充氧气、CPAP,若氧合仍不足则升级至插管/机械通气。
- 预期 RDS 在生后前 2 至 3 天可进展,并随着内源性表面活性物质增加而改善。
- 谨慎滴定氧疗和饱和度目标,在预防低氧与避免高氧并发症(包括视网膜病变风险)之间平衡。
- 在重度低氧血症中,协调升级肺血管扩张/重症路径(如吸入一氧化氮或难治性 PPHN 的 ECMO 候选评估)。
- 在有指征时使用咖啡因管理早产相关呼吸控制不稳定。
- 在胎粪暴露的呼吸衰竭中,避免常规吸引;若怀疑气道阻塞,支持气管插管/吸引。
- 维持严格体温调节与血糖支持策略。
- 调控 NICU 环境(降噪/降光)并整合护理操作,以减轻应激并支持睡眠/生长。
- 当疑似脓毒症时,执行感染预防组合并及时给予抗生素。
- 在疑似脓毒症启动抗生素前,在临床可行时支持从适当部位及时采集培养。
- 采用温和皮肤保护、保湿屏障和最小化搬动策略,预防皮肤破损。
- 优化营养路径(肠内/肠外)并严密监测生长轨迹。
- 在可行时纳入 NEC 风险降低实践,包括严密喂养不耐受监测和以母乳为主的喂养计划。
- 当疑似 NEC 时,支持肠道休息(NPO)、静脉补液/TPN 路径、胃管减压、医嘱抗生素和序贯腹部复评。
- 当疑似重度 NEC 或肠坏死/穿孔时,准备外科升级处理。
- 对 IVH 路径,进行分级严重度监测、针对贫血/血流动力学需求的支持照护,并在出血后脑积水进展时升级神外处理。
- 对惊厥路径,支持快速病因导向检查(如低氧、出血、代谢/电解质/感染原因)及及时抗惊厥治疗,以减少长期神经损伤。
- 对中重度缺氧缺血性脑病,按流程支持在生后约 6 小时内启动治疗性低温。
- 在生理状态允许时整合发育和联结支持(包括皮肤接触与父母参与照护)。
- 使用新生儿疼痛评估流程,并在操作/护理中主动镇痛。
- 核对按体重给药并严密监测不良反应,预防用药错误伤害。
- 出院前提供安全睡眠宣教,因为早产和低出生体重会增加 SIDS 脆弱性。
- 让家庭为延长照护过程、高急性警示征象及发育随访需求做好准备。
- 整合情绪支持与资源衔接,缓解与长期 NICU 照护相关的家庭压力和经济负担。
- 协调新生儿科、呼吸治疗、康复服务和个案管理等跨专业照护,确保 NICU 至出院阶段连续性。
- 通过严格手卫生、人乳支持(含供体乳路径)和抗生素管理流程强化院内感染预防。
快速恶化潜能
早产儿可因细微呼吸、感染或神经变化快速失代偿;延迟升级会增加重度不良结局风险。
药理学
| 药物类别 | 示例 | 关键护理注意事项 |
|---|---|---|
| [surfactants] | Beractant 情境 | 支持不成熟肺功能,并可降低呼吸窘迫严重度。 |
| 甲基黄嘌呤类 | 枸橼酸咖啡因情境 | 用于早产儿呼吸暂停路径;监测心率、喂养耐受和反应趋势。 |
| 肺血管扩张剂 | 吸入一氧化氮情境 | 用于部分重度 PPHN 路径,以降低肺血管阻力。 |
| 慢性肺病支持药物 | 利尿剂、支气管扩张剂、吸入糖皮质激素情境 | 用于部分 BPD 路径;监测液体平衡、气道反应和不良反应。 |
| [antibiotics] | 氨苄西林联合氨基糖苷类情境 | 在培养结果待回报时,对疑似新生儿[sepsis]进行早期经验性治疗。 |
| [anticonvulsants](抗癫痫药) | 左乙拉西坦情境 | 用于新生儿惊厥控制,并进行严密神经监测。 |
| 新生儿惊厥辅助药物 | 苯巴比妥、苯妥英、苯二氮䓬类情境 | 部分惊厥路径可能需在一线抗癫痫策略之外进一步升级。 |
| 产前糖皮质激素(母体路径) | 倍他米松、地塞米松 | 若约 34 周前早产分娩风险高,母体产前糖皮质激素(ACS)有助于改善新生儿肺部准备度。 |
临床判断应用
临床情景
一名非常早产儿出现呼吸急促加重、反复血氧下降、体温不稳、喂养不耐受和间歇性呼吸暂停。
- 识别线索:高风险孕周婴儿出现多系统不稳定。
- 分析线索:可能存在呼吸不成熟、感染和代谢应激重叠。
- 优先假设:立即优先是氧合、灌注和排除脓毒症。
- 生成方案:升级呼吸支持,启动脓毒症检查/治疗路径,优化保温与营养支持。
- 采取行动:执行 NICU 流程化组合并进行严密序贯复评。
- 评价结局:氧合稳定、灌注/体温改善,且诊断方向更清晰。
相关概念
- 新生儿复苏 - 许多早产儿出生时需高级过渡支持。
- 早产临产 - 母体早产临产管理直接影响早产风险与严重度。
- 生理适应与过渡 - 早产会放大正常过渡挑战。
- 中性温度环境 - 体温不稳是早产发病的重要贡献因素。
- 新生儿常见问题照护 - 黄疸、低血糖和感染可与早产风险重叠。
- 高风险新生儿出院计划 - 早产儿出院需结构化准备度评估与随访。
自我检测
- 哪些并发症与孕周下降最强相关?
- 为什么呼吸、保温和营养干预在早产照护中紧密联动?
- 在早产儿中哪些细微床旁发现应触发立即升级处理?