急性呼吸窘迫综合征 (Acute Respiratory Distress Syndrome)
关键要点
病理生理学
ARDS 涉及广泛肺部炎症,其触发因素为肺泡-毛细血管膜的直接或间接损伤。该炎症会增加毛细血管通透性,使富蛋白液体淹没肺泡(肺水肿,pulmonary edema)。充满液体的肺泡无法参与气体交换,导致:
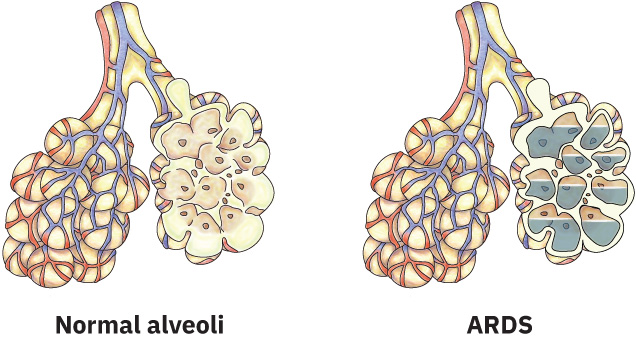 Illustration reference: OpenStax Medical-Surgical Nursing Ch.23.1.
Illustration reference: OpenStax Medical-Surgical Nursing Ch.23.1.
- 严重氧合下降(低氧血症),且对 补充氧疗 反应差
- 肺顺应性下降(肺变硬,需要较高呼吸机压力)
- 通气/灌注(V/Q)失配和肺内分流
常见病因
| 直接因素(肺源性) | 间接因素(肺外源性) |
|---|---|
| [pneumonia](包括 COVID-19) | [sepsis] |
| 胃内容物误吸 | 烧伤 |
| 近乎溺水 | 药物过量 |
| 创伤/胸部损伤 | 多次输血 |
| 脂肪栓塞 | 心肺旁路 |
与休克和脓毒症的关系
在休克进展期,显著的毛细血管通透性增加会使液体从毛细血管转移至肺泡腔,导致肺水肿、支气管收缩、肺容量下降、呼吸急促、呼吸功增加、呼吸性酸中毒,并进展为 ARDS。
护理评估
NCLEX 重点
NCLEX 中 ARDS 的定义性特征是难治性低氧血症:即使给予高流量补充氧,SpO₂ 和 PaO₂ 仍无法改善。任何机械通气患者若出现氧合恶化并伴双侧浸润,都应评估是否为 ARDS。
诊断标准(Berlin 定义):
- 在已知临床损伤后 1 周 内急性起病,或出现新的/加重的呼吸道症状
- 胸部 X 线示 非心源性 双肺浸润(双侧磨玻璃样阴影)
- 在 PEEP ≥5 cmH₂O 条件下,PaO₂/FiO₂ 比值 <300 mmHg
临床评估发现:
- 呼吸困难和呼吸急促,可先发展为 呼吸性碱中毒,继而 代谢性酸中毒
- 脑缺氧导致意识水平下降
- 烦躁不安、易激惹、激越
- 双肺野细湿啰音
- 即使给予高 FiO₂,SpO₂ 仍难以上升
- 尽管给予补充氧,ABG 上 PaO₂ 仍下降
护理干预
氧合支持:
- 预判并准备 气管插管与机械通气,这是 ARDS 管理的核心。
- 维持肺保护通气策略:低潮气量(6 mL/kg 理想体重)、足够 PEEP 以防肺泡塌陷,并将平台压限制在 ≤30 cmH₂O。
- 俯卧位通气: 将患者置于俯卧位 12-16 小时,可通过将灌注重新分配到损伤较轻的肺区来改善 V/Q 匹配与氧合;需要团队协作以预防压力性损伤、ETT 脱位和管路并发症。
药物管理:
- 在选择性病例中可使用糖皮质激素以减轻炎症。
- 在前 48 小时可使用神经肌肉阻滞剂以减少呼吸机不同步和氧耗。
- 为耐受气管插管并降低呼吸功,需要镇静和镇痛。
支持性照护:
- 维持保守液体管理,防止肺水肿(pulmonary edema)加重。
- 频繁监测动脉血气(ABGs,arterial blood gases)以指导呼吸机参数调整。
- 实施 VAP(呼吸机相关 肺炎,ventilator-associated pneumonia)预防组合:床头抬高 30-45°、口腔护理、每日镇静中断与自主呼吸试验。
- 监测并预防并发症:气压伤(barotrauma,来自较高呼吸机压力导致的气胸,pneumothorax)、ICU 获得性无力和应激性溃疡。
难治性低氧血症
若患者在逐步升级给氧后 SpO₂ 或 PaO₂ 仍持续下降,即为难治性低氧血症,这是肺泡气体交换衰竭的危重信号。应立即升级报告给医师,并准备插管或 ICU 转运。不要为了等待单次“完美”读数而延误处置。
相关概念
- 呼吸系统 - ARDS 中被破坏的正常肺泡气体交换机制。
- 呼吸衰竭 - ARDS 作为急性 呼吸衰竭 最严重形式。
- 循证呼吸护理 - 肺保护通气和 VAP 组合属于循证实践。
- 败血症 - 败血症 是 ARDS 最常见的间接病因。
- 支气管卫生技术 - 机械通气患者的气道清除支持。
- 液体电解质护理中的早期恶化线索优先识别 - 临床恶化模式的早期识别。
自我检测
- ARDS 关于氧合的诊断标准是什么?为什么难治性低氧血症可将 ARDS 与较轻的 呼吸衰竭 区分开?
- 一名 ARDS 患者正通过机械通气接受 100% FiO₂,SpO₂ 仍为 84%。可能会下达哪种体位改变医嘱?该干预需要哪些护理注意事项?
- 列出 ARDS 的两项直接病因和两项间接病因。