心力衰竭
关键要点
- 心力衰竭(HF)是由于泵血无效导致心输出量下降,常引起呼吸困难、疲劳、水肿与淤血。
- 常见病因包括冠状动脉疾病、心肌梗死、高血压、瓣膜病和心肌病。
- 心输出量取决于心率与每搏量,而每搏量由前负荷、后负荷与心肌收缩力决定。
- HFrEF 是最常见的 HF 表型,通常与 CAD/MI 损伤及长期未控制高血压导致的后负荷应激相关。
- 基于 EF 的表型分层常用阈值为:HFrEF ≤40%,HFmrEF 41-49% 且有症状,HFpEF ≥50% 且有症状。
- NYHA 功能分级(I-IV)可指导对基线表现、进展风险与照护强度的判断。
- 急性失代偿性心力衰竭(ADHF)表现为突然恶化,需要快速升级处理。
- 围产期心肌病是妊娠相关的收缩性心衰病因,需根据母胎安全进行照护调整。
- 核心管理结合药物治疗、钠与液体策略、症状追踪及协调随访。
- 二级预防中的营养管理应在控钠基础上保证足够蛋白摄入,以降低低白蛋白血症相关水肿加重风险。
- HF 中药物负担加上膳食单一可导致微量营养素缺乏(如钙、叶酸、镁、锌及维生素 C、D、E、K),因此营养监测与营养师随访具有安全意义。
- 在婴幼儿和儿童中,先天性心脏缺陷是 HF 的重要驱动因素,常表现为喂养不耐受、出汗、生长迟缓与淤血体征。
病理生理
当心肌泵功能无法满足组织氧合与灌注需求时,就会发生 HF。前向血流减少及代偿性液体潴留通路会造成疲劳、肺淤血和外周水肿。随着病程进展,患者会从无症状高风险状态沿连续谱发展至终末期疾病。
心输出量是心率与每搏量的乘积(CO = HR x SV),典型成人静息心输出量约为 4-5 L/min。每搏量受前负荷(心室充盈)、后负荷(射血阻力)和收缩力(心肌收缩强度)影响。当这些关系无法维持足够全身灌注时,即会发展为 HF。
病因包括由冠状动脉疾病和 MI 引起的缺血性损伤、慢性高血压评估与管理导致的压力负荷、结构性瓣膜功能障碍,以及遗传性或获得性心肌病。这些机制会损害心室充盈和/或射血,并降低有效灌注储备。
HF 的人群风险模式包括高负担的高血压、缺血性心脏病、心房颤动与糖尿病,在部分黑人与西班牙裔人群中观察到更高发生率。这支持在常规心血管评估中尽早开展风险趋势筛查。
在 HFrEF 通路中,收缩力下降会降低射血表现与前向血流。CAD/MI 可减少心肌细胞的氧供,而长期未控制的高血压可驱动代偿性左心室肥厚,后期失代偿并形成收缩性心衰模式。
HFpEF 通路由心室僵硬与充盈受损驱动。在这类模式中,进入心室的血量与射出的血量可按比例同时下降,因此即使心输出量降低,EF 仍可维持在保留范围。
在妊娠晚期及产后早期,围产期心肌病可出现新发收缩功能障碍,其体征可能与常见妊娠不适重叠。若不仔细评估呼吸困难、端坐呼吸、肺淤血及血流动力学趋势,这种重叠可能导致延迟诊断。
代偿性牵张可短暂增加每搏量(Frank-Starling 反应),但慢性压力与容量负荷最终会变为适应不良。随时间推移,心室可能肥厚或扩张,回缩减弱、收缩力下降,进而造成持续性 HF 症状负担。
在儿科人群中,先天性结构缺陷可造成早期压力或容量负荷过重,进展为肺淤血、体循环静脉淤血及心输出量储备下降。由于婴儿在喂养和哭闹时能量需求迅速上升,临床恶化常最先在这些场景中显现。
分类
- 左心衰:以肺淤血模式为主(呼吸困难、端坐呼吸、湿啰音、射血分数下降趋势)。
- 右心衰:以体循环静脉淤血模式为主(外周水肿、腹水、肝大、颈静脉怒张)。
- 按射血分数分型:HFrEF 常为 ≤40%;HFmrEF 常为 41-49% 且有症状;HFpEF 常为 ≥50% 且有症状。
- ACC/AHA/HFSA A-D 分期框架:A 期 = 有风险但无结构损伤/症状;B 期 = 有结构损伤但无症状;C 期 = 有结构损伤且有症状;D 期 = 晚期症状性疾病并伴明显功能受限/住院风险。
- NYHA I-IV 级:按症状限制程度划分功能状态,从无活动受限到静息时也有症状。
- 急性失代偿性 HF(ADHF):突然或逐步恶化,需要紧急门诊升级处理或住院。
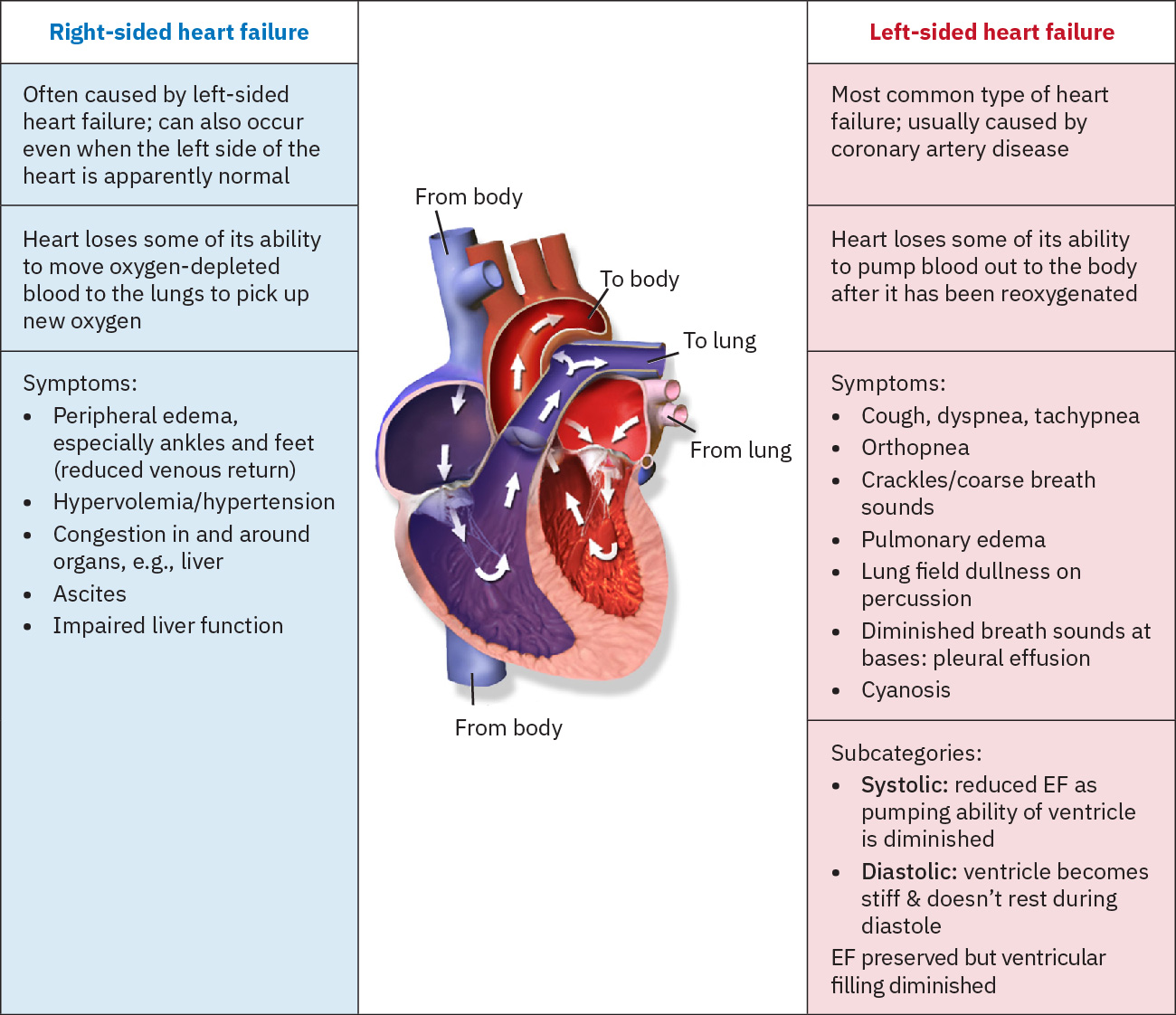 Illustration reference: OpenStax Clinical Nursing Skills Ch.18.2.
Illustration reference: OpenStax Clinical Nursing Skills Ch.18.2.
护理评估
NCLEX 重点
题目重点在于区分预期基线表现与需要立即通知医师的急性失代偿。
- 评估水肿负担、肺部听诊、意识状态与肾功能的基线与当前变化。
- 认识到患者可能低估早期 HF 症状;应通过聚焦病史与针对性体格检查弥补这一差距。
- 从一般状态线索开始:患者体位、呼吸模式、肤色/苍白及基线意识。
- 评估左心衰与右心衰症状模式,包括端坐呼吸/夜间阵发性呼吸困难、肿胀分布、腹水与颈静脉怒张。
- 按部位与性质描述呼吸与心血管体征:异常肺音、咳嗽/痰液颜色-性状-量、S1/S2 变化、杂音、心律不齐与外周脉搏质量。
- 出现外周水肿时进行分级趋势评估(如凹陷性水肿 0 至 4+ 分级),并与基线肢体表现比较。
- 评估腹部液体淤积体征(腹水、肝大、肝脾大),尤其在右心衰模式中。
- 评估 NYHA 功能分级,以界定预期耐受水平并识别有意义的下降。
- 评估 ADHF 线索:呼吸困难加重、水肿增加、新发/加重湿啰音、意识混乱与少尿。
- 在一致条件下称重(理想为晨起排尿后、同样衣着),并将体重快速增加视为失代偿线索(常见约 3 lb/日或 5 lb/周)。
- 将端坐呼吸进展(如需超过两个枕头或需在躺椅上直立睡眠)视为肺淤血加重证据。
- 若出现粉红色泡沫痰,或在湿啰音背景下氧饱和度低于约 92%,应按急性肺水肿处理并升级。
- 在儿科先天性 HF 情境中,评估喂养疲劳、喂养/哭闹时出汗、生长不良、外周脉搏减弱、肝大/腹胀、水肿及额外 S3 奔马律模式。
- 出现苍白、嗜睡、心动过缓、呼吸暂停或自发活动极少时,应按心肺衰竭前状态立即升级。
- 当怀疑 HF 恶化存在缺血因素时,使用结构化胸痛评估(如 PQRST)。
- 跟踪 HF 评估与监测中的诊断指标:BNP(正常常见 <100 pg/mL)、胸片肺淤血/心脏增大、超声心动图射血分数(正常常见约 55-60%,>70% 的高动力状态需警惕舒张功能障碍,<40% 伴更高严重心律失常风险)及心电图(ECG)心律表现。
- 结合连续趋势与临床情境解读 BNP,因为高容量状态导致的心室牵张通常会使 BNP 升高,并提示淤血恶化风险。
- 追踪评估严重度与共病影响的辅助化验趋势:钾、BUN/肌酐、糖化血红蛋白、肝酶与 TSH。
- 评估食欲、早饱与食物种类模式,因为 HF 中长期饮食单一可增加微量营养素缺乏风险。
- 在可获得时,结合 EF 情境与心室容积趋势(
SV = EDV - ESV,EF = SV/EDV)解读随时间变化的收缩表现。
护理干预
- 在急性恶化时优先保障氧合:置于高 Fowler 位,并按医嘱给予补充氧疗,使血氧饱和度维持在 92% 及以上。
- 安全给药并监测 HF 药物类别疗效,尤其警惕利尿治疗导致的电解质失衡。
- 使用 β 受体阻滞剂、ACE 抑制剂/ARB、利尿剂和硝酸酯时,应频繁进行血流动力学检查;若不满足医嘱安全参数(如脉搏 <60 bpm)应暂停并升级处理。
- 在严重低输出失代偿(如 MI 后或心脏术后)中,准备临时主动脉内球囊反搏支持,并监测股动脉通路出血及远端脉搏变化。
- 谨慎核对 RAAS 调节方案;除非专科过渡方案明确规定时序与替换,否则应避免 ACE 抑制剂 + ARB + ARNI 并用。
- 加强症状自我管理与紧急报告阈值教育,以减少可预防的 ADHF 入院。
- 强化低钠饮食策略(目标常见 <2 g/日)、每日体重、血压记录与随访依从性。
- 教授实用控钠技能:阅读营养标签、记录每日摄入、减少加工/快餐/罐头等高钠食物。
- 对 RAAS 调节及保钾通路患者,在钾风险升高时强化避免高钾饮食与含钾代盐的教育。
- 医嘱限制液体时进行教学(晚期 HF 或肺水肿情境中常见约 <1.5-2 L/日)。
- 对疲劳或呼吸困难限制进食者,联合营养师采取少量高营养密度进餐与低负担备餐策略。
- 在持续摄入不足或饮食单一时,协调以微量营养素为重点的营养评估,并考虑医师指导下的补充方案。
- 按医嘱执行/协助每日或每周称重,监测出入量,并在处方时使用弹力袜。
- 出现突发胸痛、严重气促或新发白色/粉红色泡沫痰时应立即升级。
- 强化出院风险修正重点:戒烟、减少或避免饮酒、循序渐进有氧活动及遵循随访计划。
- 强化推荐疫苗(流感、COVID-19、肺炎球菌)以降低感染诱发 HF 复发风险。
- 鼓励活动-休息平衡、端坐呼吸时抬高床头/调整睡姿、戒烟,并参与跨照护过渡期心脏康复。
- 采用集中护理与计划性休息时段,以降低疲劳和心脏负荷。
- 当疾病负担影响依从性与生活质量时,提供心理社会支持并转介心理健康与支持团体资源。
- 在儿科先天性 HF 通路中,准备基于药物类别的方案(袢利尿剂/噻嗪类及噻嗪样利尿剂、ACE 抑制剂、醛固酮拮抗剂、β 受体阻滞剂、正性肌力药、抗心律失常药),并严密监测心律与电解质。
- 对儿科地高辛治疗路径,给药前先完整测 1 分钟心尖脉;若婴儿心尖率低于 100 bpm(或低于医嘱年龄阈值)应停药并通知医师,同时监测恶心、呕吐、心动过缓或心律失常毒性线索。
- 对接受地高辛联合利尿治疗的儿童,应密切跟踪钾与镁,因为电解质耗竭会增加毒性风险。
- 当先天缺陷需矫治或终末期恶化需移植级评估时,协调高频随访与及时升级。
- 使用 SMART 导向评估目标:血氧饱和度 ≥92%、在较少气促情况下完成分组 ADL、水肿 ≤2+、体重/液体状态稳定、药物核对与现行医嘱一致。
ADHF 升级风险
呼吸困难加重、水肿进展、意识混乱与尿量下降可提示急性失代偿,需要紧急升级处理。
药理学
| 药物类别 | 示例 | 关键护理考量 |
|---|---|---|
| 利尿治疗 | 基于类别的 HF 用药 | 减轻淤血;监测每日体重、尿量、钾、BUN/肌酐及血流动力学耐受。静脉呋塞米应缓慢推注以降低耳毒性风险。 |
| ACE 抑制剂、ARB 与 ARNI 治疗 | 基于类别的 HF 用药 | 调节肾素-血管紧张素-醛固酮系统(RAAS)通路,降低压力负荷与不良重构;监测血压、肾功能及钾趋势。 |
| β 受体阻滞剂治疗 | metoprolol(β1 选择性)、carvedilol(非选择性) | 减慢心率并可能改善心室充盈;监测不耐受、反应性气道疾病中的支气管痉挛风险及病情恶化。 |
| 醛固酮拮抗剂治疗 | 基于类别的 HF 用药 | 有助于减少液体潴留;监测电解质与肾功能趋势。 |
| sodium-glucose-cotransporter-2-inhibitors(SGLT2 抑制剂治疗) | 基于类别的 HFrEF 用药 | 最初用于糖尿病的药物类别,现用于 HF 通路;监测容量状态与耐受性。 |
| [ivabradine] 与肼屈嗪/硝酸异山梨酯辅助通路 | 一线优化后仍有症状的特定 HFrEF 用药 | 在症状持续时用于降低心率或后负荷;监测心动过缓与低血压。 |
| 正性肌力治疗 | [digoxin] 及基于类别的急性/晚期用药 | 在特定病例中支持收缩力;需严密血流动力学监测。 |
临床判断应用
临床情景
一位慢性 HF(基线 NYHA II 级)患者报告一夜体重增加 3 lb,呼吸困难加重,并出现新发踝部水肿与尿量减少。
- 识别线索:体重快速增加、呼吸恶化、水肿进展和少尿提示液体潴留加速。
- 分析线索:上述表现提示患者可能正从慢性基线向 ADHF 过渡。
- 确定优先假设:首要任务是预防呼吸与灌注进一步恶化。
- 生成解决方案:立即升级处理、强化监测,并实施医嘱氧疗/利尿干预。
- 采取行动:及时向医师沟通趋势数据与复评结果。
- 评估结局:在血氧饱和度 ≥92% 下呼吸困难改善,水肿趋向 ≤2+,尿量改善,体重稳定。
相关概念
- 冠状动脉疾病 - 缺血性心肌损伤是 HF 的常见病因与进展驱动因素。
- 心血管系统 - 核心心血管生理可解释前向血流衰竭与淤血模式。
- 心血管与外周血管护理评估 - 结构化体格检查有助于早期识别失代偿。
- 液体容量过多(高容量状态) - 液体潴留通路与水肿及肺淤血管理相互重叠。
- 血管紧张素受体-脑啡肽酶抑制剂 - ARNI 通路是指南导向的 HFrEF 治疗选择,需专门安全监测。
- SGLT2 抑制剂 - SGLT2 抑制剂可通过渗透性利尿与降低心室负荷改善 HF 结局。
- 伊伐布雷定 - 在特定稳定 HFrEF 通路中可作为辅助心率管理策略。
- 先天性心脏缺陷(非发绀型与发绀型)模式 - 儿科结构性病变是婴儿 HF 的常见上游病因。
- 先天性心脏病相关肺动脉高压与 PPHN - 肺血管压力过载可与 HF 并存并加重病程。
- 地高辛 - 在部分儿科心衰方案中属于高警示性正性肌力通路。
- 围产期心肌病 - 妊娠相关收缩功能障碍可表现为急性或进行性 HF。
- 再入院降低计划(HRRP)与基于价值采购 - 出院与随访可靠性显著影响 HF 30 天结局。
自我检查
- 哪些发现可以区分预期慢性 HF 与急性失代偿性 HF?
- NYHA 分级如何改变护理评估预期与升级阈值?
- 在 HF 自我管理中,哪些居家监测线索应触发当日联系医师?