肺炎 (Pneumonia)
关键要点
- 肺炎:急性感染导致 肺泡炎症,使肺泡充满液体/脓性物质并造成气体交换受损。
- CAP 仍是主要死亡负担(美国第八位死因;全球负担亦高)。
- 最高风险人群: >65 岁成人、婴幼儿、COPD 患者、免疫受损者
- 优先评估: SpO2、呼吸频率、痰液特征、精神状态变化
- 诊断: 胸部 X 线(X-ray,实变)+ CBC(WBC 升高)+ 痰培养(指导抗生素选择)
- 目标 SpO2: >92%,通过 氧疗 滴定维持。
- CURB-65 可支持 CAP 的入院与 ICU 分流决策。
- 呼吸机相关肺炎(VAP)预防: 床头抬高 30–45°、每 2–4 小时口腔护理、每日镇静中断
病理生理学
肺炎由微生物侵入肺泡引起,继发炎症反应,导致肺泡充满液体和脓性渗出物,进而出现气体交换受损与低氧。
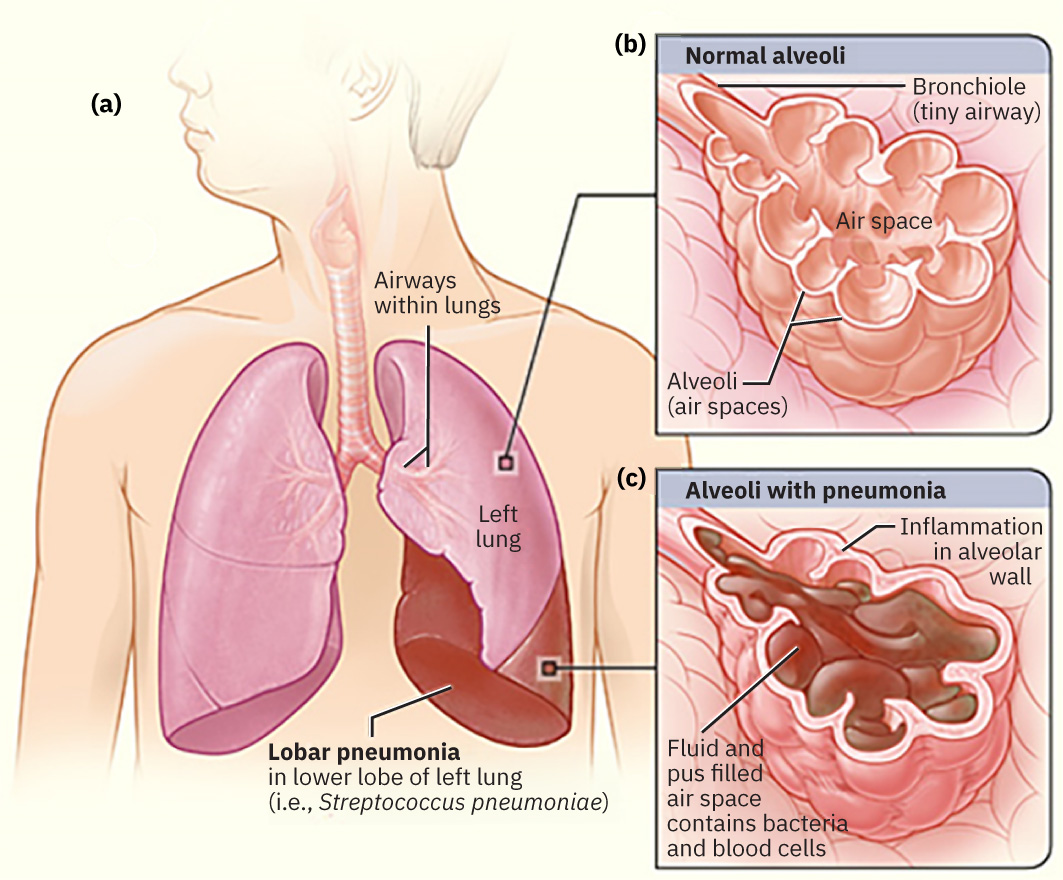 Illustration reference: OpenStax Medical-Surgical Nursing Ch.11.7.
Illustration reference: OpenStax Medical-Surgical Nursing Ch.11.7.
住院肺炎具有显著死亡风险,因此早期识别与升级处置至关重要。
常见致病微生物:
- 细菌: Streptococcus pneumoniae(最常见)、Haemophilus influenzae、Moraxella catarrhalis、Staphylococcus aureus、A 组链球菌、需氧革兰阴性菌(如 Klebsiella 与 Escherichia coli)、Legionella、Mycoplasma pneumoniae 和 Chlamydia 属
- 病毒: 甲/乙型流感病毒(Influenza A/B)、SARS-CoV-2 及其他冠状病毒、鼻病毒(rhinovirus)、副流感病毒(parainfluenza)、腺病毒(adenovirus)、RSV、人偏肺病毒(human metapneumovirus)和人博卡病毒(human bocavirus)
- 真菌: Blastomyces、Histoplasma、Coccidioides,以及免疫受损宿主中的部分机会致病原
肺炎分类
| 类型 | 定义 | 关键注意事项 |
|---|---|---|
| CAP(社区获得性) | 在医疗机构外获得 | 最常见;可门诊或住院治疗 |
| HAP(医院获得性) | 入院后 ≥48 小时起病 | 常由耐药菌引起 |
| VAP(呼吸机相关性) | 插管和机械通气后发生 | 死亡风险高;需强化预防 |
| [aspiration-pneumonia] | 吸入食物、呕吐物、唾液或药物 | 风险:[dysphagia]、咽反射受损、过度镇静、酒精/药物使用 |
常见 HAP/VAP 病原包括 Pseudomonas aeruginosa、Escherichia coli、Staphylococcus aureus、Enterobacter 和 Acinetobacter。
风险因素与严重度背景
- 高龄会增加住院风险;>65 岁成人 CAP 入院风险显著升高。
- 慢性肺病,尤其 COPD,是肺炎相关住院的重要风险因素。
- 免疫受损会增加重症风险,包括真菌性肺炎易感性。
- 易误吸状态(吞咽困难、麻醉、酒精或药物影响、神经系统疾病)会提高肺炎风险。
- 重度饮酒、阿片暴露和吸烟会增加肺炎风险。
- 社会经济与环境暴露因素(贫困、拥挤居住/收容所/监狱、吸入性毒物暴露)会增加 CAP 风险和不良结局。
临床表现
| 身体系统 | 体征与症状 |
|---|---|
| 呼吸系统 | 咳嗽(无痰或咳脓痰)、呼吸困难、呼吸急促、胸膜性胸痛、听诊细湿啰音、SpO2 下降 |
| 心血管系统 | 心动过速 |
| 神经系统 | 新发意识混乱或精神状态改变(尤其老年人) |
| 全身 | 发热、寒战(尤其高热)、不适、疲劳、体重下降 |
| 肌肉骨骼系统 | 肌痛和关节痛(病毒性肺炎常见) |
| 皮肤系统 | 出汗、发绀(重度低氧) |
细菌性肺炎痰液常为脓性或带血丝。病毒性模式痰液可较稀薄,但仍可见混合黏液或脓液。
肺炎中的精神状态改变
新发意识混乱或精神状态改变,尤其在老年人中,可能是肺炎 首发且唯一 症状。老年患者急性意识变化时应始终评估是否存在呼吸道感染。
诊断检查
初始评估:
| 检查 | 肺炎中的发现 |
|---|---|
| 胸部 X 线 | 实变 - 不透明区域(肺泡内液体/渗出物) |
| 全血细胞计数(CBC) | WBC 升高(白细胞增多),提示感染 |
| 痰培养 | 识别致病菌,用于指导抗生素选择 |
| 脉搏血氧监测 | SpO2 下降 - 严重度指标 |
| CURB-65 评分 | 支持门诊、入院或 ICU 分流 |
住院/重症病例的补充检查:
- 动脉血气(ABG): 评估 PaO2、PaCO2、pH,以判断低氧血症/高碳酸血症严重度
- 血培养: 判断是否发生菌血症(系统播散)
- 计算机断层扫描(CT): 诊断不确定时提供更详细肺部影像
- 支气管镜检查: 直接观察;病因不明时采样
- 胸腔积液培养(胸腔穿刺): 若存在胸腔积液
- 尿抗原检测: 对疑似 Legionella 等部分病原有帮助
- 炎症标志物(CRP/降钙素原): 支持细菌性与病毒性模式区分
- 乳酸: 帮助对可能脓毒症性肺炎进行风险分层
医疗管理
药物治疗
| 类别 | 用途 |
|---|---|
| 抗生素 | 细菌性肺炎 - 依据类型(CAP 与 HAP/VAP)及培养结果选择;药敏回报后可调整 |
| 抗病毒药 | 病毒性肺炎(如流感用 oseltamivir);抗生素对纯病毒病因无效 |
| 抗真菌药 | 真菌性肺炎(如 fluconazole,PCP 可用 trimethoprim-sulfamethoxazole) |
| 支气管扩张剂 | 沙丁胺醇(Albuterol),用于缓解支气管收缩,尤其适用于 COPD/哮喘患者 |
| 皮质类固醇 | 减轻重度气道炎症 |
| 退热药 | 对乙酰氨基酚(Acetaminophen)或布洛芬(ibuprofen)用于退热与不适缓解 |
呼吸支持
- 补充氧疗: 滴定维持 SpO2 >92%
- 激励性肺量计: 预防肺不张 - 指导清醒期每 1–2 小时使用一次
- 胸部物理治疗: 体位引流与叩击 - 协助清除分泌物
- 无创正压通气(BiPAP/CPAP): 用于中重度 呼吸衰竭 的无创正压通气
- 机械通气: 需插管的重症病例
- 胸腔积液相关胸膜操作: 胸腔穿刺,以及有指征时置入胸管以支持肺复张
液体管理
- 鼓励口服补液以稀释分泌物,在无液体限制医嘱时实践目标约 2 升/日
- 对高热、口服摄入差或 吞咽困难 患者给予 IV 补液
护理干预
优先护理行动
气道清除:
- 清醒期间每小时鼓励咳嗽和深呼吸练习
- 若患者不能自行清除分泌物则进行吸引
- 按医嘱给予祛黏液药/祛痰药
- 体位管理 - 取直立位(床头 30–45°)以最大化肺扩张
- 若存在误吸风险,在受训临床人员或 SLP 完成循证吞咽筛查前维持 NPO。
氧合管理:
- 持续监测 SpO2;维持 >92%
- 按医嘱给氧;滴定至 SpO2 目标
- 每 4 小时评估呼吸频率、深度和肺部听诊音
- 按医嘱监测 ABG 结果
感染控制:
- 所有患者接触前后执行 手卫生
- 依据疑似/确诊病原体实施适当 PPE 与 基于传播途径的隔离措施
- 在首剂抗生素前采集痰培养
VAP 预防集束措施(机械通气患者):
患者教育
- 完成抗生素全疗程 - 即使症状好转也不能停药
- 疫苗接种:维持流感疫苗更新,并遵循肺炎球菌疫苗建议,尤其是高风险成人及 ≥65 岁人群
- 戒烟 - 吸烟是重要风险因素
- 口腔卫生以降低误吸风险
- 复诊警示:呼吸困难加重、咯血、发热 >101°F(38.3°C)
基于严重度的抗菌治疗策略
- 社区获得性肺炎(CAP)的 CURB-65 0-1 分分层: 倾向门诊治疗;在主要共病负担低时常见方案包括 macrolide 或 doxycycline,显著共病风险时采用更广谱方案。
- 社区获得性肺炎(CAP)的 CURB-65 2-3 分分层: 通常建议住院级治疗,常使用更广谱双类别覆盖。
- 社区获得性肺炎(CAP)的 CURB-65 4-5 分分层: 通常需要 ICU 级管理并使用广覆盖方案。
- 医院获得性/呼吸机相关肺炎(HAP/VAP): 初始常用广谱方案,后续根据微生物学和耐药数据去阶。
结局评估与护理计划修订
- 在干预后、新实验室/诊断结果获得后及跨专业护理计划讨论后复评结局
- 判断预期结局在计划时限内是达成、部分达成或未达成
- 当结局部分达成或未达成时修订护理计划
基于 CURB-65 的快速分诊
- C 意识混乱(Confusion): 1 分
- U 尿毒症(Uremia,BUN >20 mg/dL): 1 分
- R 呼吸频率(Respiratory rate,≥30/min): 1 分
- B 血压(Blood pressure,SBP <90 mmHg 或 DBP <60 mmHg): 1 分
- 年龄 ≥65 岁: 1 分
- 评分
0-1: 常可门诊管理 - 评分
2-3: 通常建议住院 - 评分
4-5: 通常建议 ICU 级照护
相关概念
- 呼吸系统 - 肺泡和肺叶解剖
- 氧疗 - 氧输送装置与 SpO2 监测
- 呼吸衰竭 - 重症肺炎可进展为 呼吸衰竭
- 抗生素 - 肺炎抗生素选择
- 支气管扩张剂 - 合并阻塞性疾病时的支气管扩张治疗
- 脓毒症 - 肺炎是 脓毒症 的主要病因之一
- 循证呼吸护理 - 呼吸护理协议
自我检测
- 一名 80 岁肺炎患者定向力 x1(仅知姓名),体温 101.8°F,双肺细湿啰音。室内空气下 SpO2 为 89%。护士的优先护理干预是什么?应维持的 SpO2 目标是多少?
- 护士准备为一名社区获得性肺炎患者给予首剂抗生素。给药前应先做什么?为什么?
- ICU 一名机械通气患者插管 3 天后出现新发发热、脓痰和胸片新浸润。应怀疑哪类肺炎?本应实施哪些预防措施?