腹膜透析与血液透析护理管理
要点
- 当肾脏无法充分清除液体、电解质与代谢废物时需进行透析。
- 腹膜透析使用腹膜腔作为交换膜,可采用 CAPD(白天手工换液)或 CCPD(夜间自动循环)。
- 血液透析在门诊或医院通过体外滤器与血管通路进行,常为每周多次、每次 3-4 小时。
- PD 与 HD 均依赖血液与另一腔室之间的渗透与溶质扩散。
- CRRT 为连续模式(常 24 小时/天),用于血流动力学不稳定时需缓慢移除液体/溶质的情形。
- 急诊 HD 可先经临时中心静脉透析导管启动,而永久 AV 瘘通路通常需数月成熟。
- 护理优先包括通路部位安全、液体电解质监测和以患者为中心教育。
- PD 常支持居家治疗,因此导管部位护理与透析液回流监测教育至关重要。
病理生理
透析通过半透界面上的扩散与渗透转运水分和溶质,支持体内稳态。腹膜透析(PD)中,按医嘱将透析液注入腹膜腔,保留一段时间与腹膜毛细血管血液交换后再引流。血液透析(HD)中,血液被引出体外通过滤器后回输患者体内。
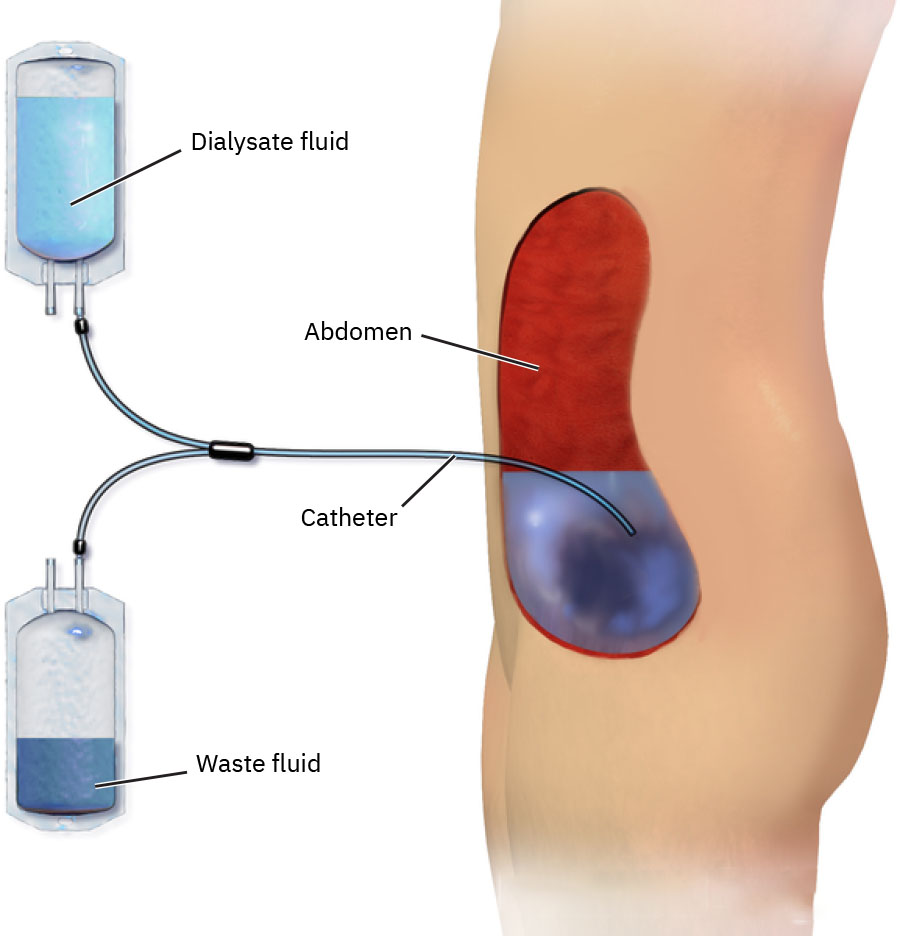 Illustration reference: OpenStax Clinical Nursing Skills Ch.19.4.
Illustration reference: OpenStax Clinical Nursing Skills Ch.19.4.
液体与溶质的快速转移可改善容量超负荷,但也可造成治疗后不稳定,因此治疗前后密切监测至关重要。
分类
- 腹膜透析:可居家实施,通过腹部导管进行腹腔透析液交换。
- 持续非卧床腹膜透析(CAPD):每日多次手工换液。
- 持续循环腹膜透析(CCPD):夜间由自动设备进行换液。
- 血液透析:在机构内进行,通过中心静脉导管或 AV 通路。
- HD 导管类型:非隧道大口径中心导管(短期)与隧道导管(permacath,较非隧道导管感染风险低)。
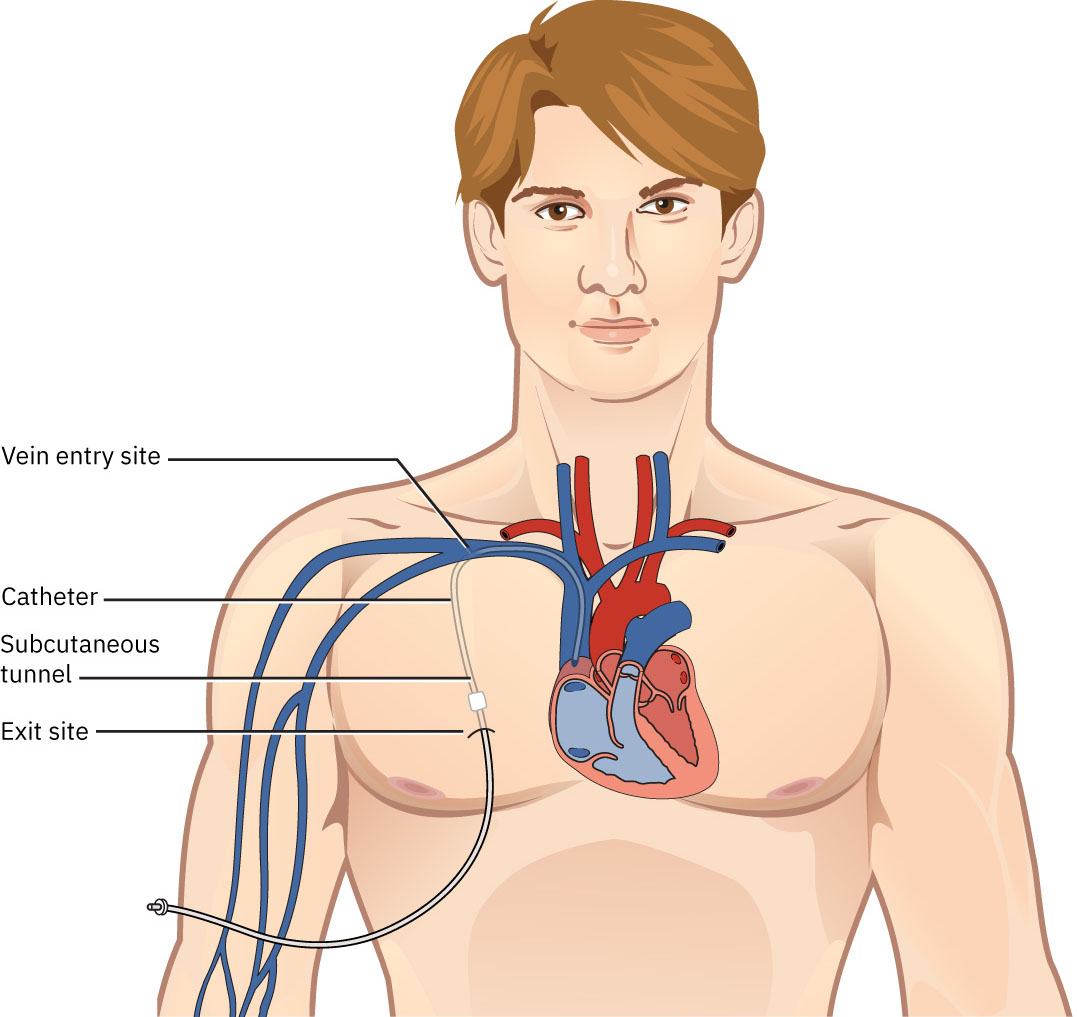 Illustration reference: OpenStax Clinical Nursing Skills Ch.19.4.
Illustration reference: OpenStax Clinical Nursing Skills Ch.19.4.
- 连续肾脏替代治疗(CRRT):用于 ICU 级不稳定患者的连续透析路径。
- 通路重点照护:感染预防、通畅性检查与敷料完整性。
- 移位相关并发症照护:监测透析前后血流动力学与症状变化。
护理评估
NCLEX 重点
优先早期识别通路并发症及危险液体/电解质波动。
- 评估透析通路是否有发红、渗液、压痛、敷料完整性受损或阻塞体征。
- 确认与治疗方式匹配的通路路径(HD 为 AV 瘘/移植物或中心静脉导管;PD 为腹部导管)。
- 对急诊透析启动,核实临时 HD 导管状态,并在长期通路准备完成前监测中心静脉并发症。
- 对新建 AV 瘘/移植物,评估术后切口愈合与早期并发症线索。
- 对 AV 瘘/移植物,在每次聚焦通路评估时通过触震颤(thrill)与听杂音(bruit)判断通畅。
- 一旦 thrill 或 bruit 消失,应立即升级处理,因可能存在通路闭塞。
- 在治疗窗口前后评估容量状态趋势(体重、水肿、呼吸困难、血压)。
- 评估治疗后症状,如低血压、肌痉挛、恶心、头痛与疲劳。
- 在透析期间及透析后监测电解质波动相关心律失常风险,并在医嘱下实施持续心电监护。
- 对晚期透析依赖性肾衰,预期尿频/尿量下降,并追踪与患者基线差异。
- 对 PD 评估透析液外观,预期回流液通常为淡黄色(稻草色,straw colored)。
- 对 PD 比较灌入透析液体积与回流量,监测持续低回流并评估导管周围渗漏。
- 若 PD 回流意外偏低,协助体位调整并紧急升级评估导管堵塞或移位可能。
- 评估患者对通路护理、限液及透析间自我管理的理解。
- 对 HD 中心导管,评估发热或白细胞升高,并核对敷料是否清洁、干燥、完整且密闭。
护理干预
- 严格采用无菌技术并按流程实施通路护理,降低感染风险。
- 用肥皂和水或获批消毒剂清洁 PD 导管入口,并在未连接时保持无菌敷料覆盖。
- 协调透析前用药复核,并按医嘱暂停可被透析清除或易致低血压药物。
- 协调透析前后评估,并通过闭环交接沟通。
- 转运交接至 HD 护士时,完整交接患者偏好以及疼痛、进食与加餐需求。
- 强化透析间个体化限液与电解质管理指导。
- 教育 PD 居家患者何时需紧急联系肾内科(体位调整后仍无/低回流、渗漏增加、回流液混浊或通路感染体征)。
- 将 AV 瘘/移植物作为“仅透析通路”保护,并监测通路并发症。
- 强化 AV 瘘成熟通常需数月,因此过渡期常需临时导管护理。
- 避免在 AV 瘘/移植物侧肢体使用血压袖带、静脉穿刺或采血,以免降低通路血流。
- 教育患者避免患侧手臂紧身衣物与负重(如提包或购物袋)。
- 在住院场景,使用流程警示,避免在通路侧手臂进行测压、静脉输液、采血或止血带操作。
- 透析间不要冲洗 AV 瘘,按透析团队流程与常规卫生教育维护部位完整性。
- 若 HD 导管敷料不密闭或有渗液,按流程进行无菌中心导管换药。
- 监测 HD 通路并发症,包括感染、脓毒症、空气栓塞(导管路径)及瘘/移植物闭塞。
- 监测 HD 前后预期生理变化:透析前容量超负荷或高血压风险,透析后低血容量/低血压风险伴恶心、呕吐、头痛、痉挛和疲劳;治疗后优先休息恢复。
- 透析返回病区后继续高警戒复评,因为延迟性低血压或心律不稳可在透析室外出现。
- 教育患者:透析启动后尿量下降可能属预期,但仍需立即报告新发疼痛、发热或尿液模式突变。
- 对 脓毒症、通路衰竭、呼吸受损或重度低血压体征立即升级处理。
通路与波动风险
透析安全同时依赖通路完整性与对快速血流动力学/电解质变化的警惕监测。
相关概念
- 液体容量过多(高血容量) - 常见透析前负担,需主动监测。
- 液体容量不足(低血容量)与脱水 - 可能的透析后并发症模式。
- 泌尿系统 - 透析依赖所处的基础肾衰竭语境。
- 排尿后残余测量与潴留管理 - 肾泌尿照护中的排泄评估交叉点。