急性肾损伤
要点
- 急性肾损伤(AKI)是肾功能在数小时至数天内突然丧失,如能早期识别并治疗则可逆。
- 三类病理生理:肾前性(肾血流减少)、肾内性(肾组织直接损伤)和 肾后性(尿路流出梗阻)。
- 关键实验室指标:血清肌酐 上升、BUN 升高、GFR 下降及高钾血症,高钾血症是最即时危及生命的电解质问题。
- 护理优先目标:尿量 ≥30 mL/小时;少尿(<400 mL/日)或无尿(<50 mL/日)提示严重受损。
- 管理要点:处理病因、静脉补液(肾前性)、去除肾毒性、纠正电解质及重症时透析。
病理生理
急性肾损伤(AKI)的三种类型
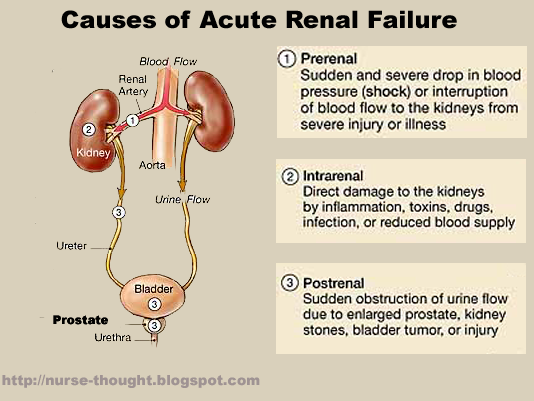 Illustration reference: OpenRN Health Alterations Ch.8.5.
Illustration reference: OpenRN Health Alterations Ch.8.5.
| 类型 | 机制 | 示例 |
|---|---|---|
| 肾前性 | 肾血流减少 → 肾小球灌注下降 | 低血容量、出血、[sepsis]、心源性休克、重度 [heart-failure]、血管梗阻 |
| 肾内性 | 肾小管或肾单位直接损伤 | 长时间缺血、血栓性灌注受损导致急性肾小管坏死、肾毒性药物(氨基糖苷类、[nsaids]、造影剂)、横纹肌溶解(myoglobin)、溶血(hemoglobin) |
| 肾后性 | 尿流机械性梗阻 → 尿液反流损伤肾脏 | [benign-prostatic-hyperplasia](BPH)、[prostate-cancer]、肾结石、尿道狭窄、盆腔肿瘤 |
肾前性原因还包括严重烧伤及其他大量体液丢失状态。肾内性损伤可见于间质性肾炎、血管炎或恶性高血压所致血管损伤,以及部分重金属毒性暴露。
部分急性肾小管损伤在及时纠正后可为暂时性,但识别延迟可遗留持续性肾功能障碍。
高风险人群:老年人(肾储备自然下降)、CKD、糖尿病、高血压、心力衰竭、肝病、自身免疫病、脱水、失血/创伤负担、重感染,或近期接触肾毒性药物/造影剂者。
护理评估
NCLEX 重点
AKI 中高钾血症是首要电解质急症,肾脏无法排钾,血钾升高可致致命性心律失常。必须将钾水平与心电图(ECG)改变关联(高尖 T 波、QRS 增宽、正弦波)。
按系统划分的临床表现:
| 系统 | 表现 |
|---|---|
| 肾脏 | 少尿(<30 mL/hr)、无尿、尿毒症(BUN/肌酐升高,重症可见尿毒霜) |
| 心血管 | 高血压(液体超负荷)、凹陷性水肿、[heart-failure]、高钾所致心律失常、心包炎 |
| 呼吸 | 肺水肿导致呼吸困难、Kussmaul 呼吸(重度 [metabolic-acidosis]) |
| 神经 | 意识混乱、扑翼样震颤(asterixis)、周围神经病变、癫痫发作 |
| 胃肠道 | 恶心、呕吐、食欲减退、胃炎、胃肠道出血 |
| 血液系统 | 贫血(↓ erythropoietin)、出血倾向 |
| 皮肤系统 | 瘙痒、苍白、皮肤干燥、瘀斑、尿毒霜(重症) |
| 内分泌 | 高钾血症、低钠血症、代谢性酸中毒、胰岛素抵抗 |
优先实验室发现:
- 血清肌酐:升高(主要指标)
- BUN:升高(肌酐:BUN 比值有助区分肾前性与肾内性)
- GFR:降低
- 钾:高钾血症,最紧急
- 钠:低钠血症(稀释性)
- 动脉血气:代谢性酸中毒(pH 低、HCO₃ 低)
- CBC:若感染为病因可见贫血、WBC 升高
- 尿检与肾脏超声:评估结构性病因、梗阻与感染因素
护理干预
识别并处理基础病因:
- 肾前性:以 IV 液体(等渗晶体液)恢复循环容量,改善肾灌注
- 肾内性:识别并停用肾毒性物质;影响肾血流药物(NSAIDs、ACE 抑制剂)可能需暂停
- 肾后性:解除梗阻(BPH 可置入尿道导管,结石/肿瘤可行肾造瘘管)
液体与电解质管理:
- 每小时监测尿量,目标 ≥30 mL/小时;置入留置导尿以准确测量
- 高钾血症管理:胰岛素 + 葡萄糖(将 K⁺移入细胞)、碳酸氢钠、kayexalate(从体内去除 K⁺)、心电监护,关注高尖 T 波和 QRS 增宽
- 对伴心电图(ECG)不稳定的重度高钾血症,预期使用葡萄糖酸钙稳定心肌兴奋性,同时实施降钾治疗。
- 少尿时限制液体,防止液体超负荷
- 按医嘱限制钠与液体;已确立 AKI 时限制膳食磷和蛋白
透析指征(重症 AKI):难治性液体超负荷、重度高钾血症、症状性尿毒症、对治疗无反应的 代谢性酸中毒;可用血液透析(急性)、腹膜透析或对血流动力学不稳定者行 CRRT。
- 若启动透析,需在治疗前协同复核用药,因为部分药物可被透析清除,或可加重透析中低血压。
用药安全:
- 对所有经肾清除药物进行避免或剂量调整(digoxin、抗生素、NSAIDs、造影剂)
- 在肾前性 AKI 且容量未恢复前,暂停 ACE 抑制剂、ARB 与利尿剂
- 就肾功能剂量调整咨询药师
- 确保每班准确测量并记录入/出量,并按 24 小时趋势分析。
- 监测每日体重以支持液体平衡决策(约 1 lb 增重可反映约 1 L 液体潴留),尤其在透析照护窗口期。
急性少尿
尿量 <0.5 mL/kg/小时 持续超过 6 小时是 AKI 诊断标准之一,需立即通知医生。不要等待实验室确认,先根据临床线索行动。
相关概念
- 泌尿系统 — AKI 中正常肾小球滤过与肾单位功能被破坏。
- 肾脏疾病 — AKI 是 CKD 发生风险因素;比较急性与慢性表现。
- 钾平衡紊乱 — 高钾管理是 AKI 电解质并发症最高优先事项。
- 腹膜透析与血液透析护理管理 — 重症 AKI 的透析方式与护理要点。
- 液体容量过多(高血容量) — 少尿型 AKI 的液体超负荷管理。
- 膀胱评估 — AKI 中尿量监测与少尿识别。
自我检查
- 如何依据病史与实验室值区分肾前性 AKI 与肾内性 AKI?
- 一名 AKI 患者 血钾水平 为 6.8 mEq/L,心电图(ECG)出现高尖 T 波。护士首要行动是什么?
- 对 AKI 患者何时应暂停 IV 液体输入?应依据哪项评估发现做出决定?