高血压评估与管理
关键要点
- 成人正常血压低于 120/80 mm Hg,高血压是长期高于该水平的状态。
- 高血压常无症状,通常通过长期重复测量发现持续升高。
- 血压处于升高范围需要更密切随访,因为进展为分期高血压的风险增加。
- 原发性高血压无单一可识别病因;继发性高血压与医学状况或药物有关。
- 高血压危象定义为血压 >180/120 mm Hg,需要紧急临床升级。
- 不可干预风险因素包括年龄、家族/遗传负担、性别和种族/族裔模式;可干预因素包括糖尿病、高钠饮食、低钾摄入、活动不足、肥胖、烟草和过量饮酒。
- 肾素-血管紧张素-醛固酮系统与加压素的神经内分泌调节可通过血管收缩和液体潴留升高血压。
- 未控制高血压会增加重大并发症风险,包括心肌梗死、心力衰竭、卒中、外周动脉疾病、动脉瘤、视力丧失和肾损伤。
- 核心管理结合生活方式调整、降压药依从性与持续居家血压监测。
- DASH 与地中海式饮食可通过减少钠和不健康脂肪摄入、提升营养质量来降低血压负担。
- DASH 教学强调降低钠/饱和脂肪/反式脂肪摄入,并增加钾、钙、镁、纤维和蛋白质摄入,同时配合运动和健康体重目标。
病理生理
高血压是动脉压力持续升高,长期增加心脏工作负荷与血管应力。进行性的压力相关损伤可累及多个器官,尤其是心脏、脑、肾脏和视网膜血管。
血管重构与硬化常与压力升高并行进展。动脉硬化性僵硬和动脉粥样硬化斑块狭窄均可升高血管内压力,而未控制高血压又会进一步加速血管壁损伤及斑块相关并发症。
多数成人为原发性高血压,通常缓慢发展,并与年龄、家族史、种族、饮食、压力和体力活动不足等多因素相关。继发性高血压则由可识别疾病或药物效应驱动。
神经内分泌通路进一步调节压力负担。RAAS 激活可通过血管紧张素 II 介导的血管收缩与醛固酮介导的钠水潴留升高血压;加压素则增加水重吸收并提升血管收缩张力,当这些代偿反应持续时会共同抬高血压。
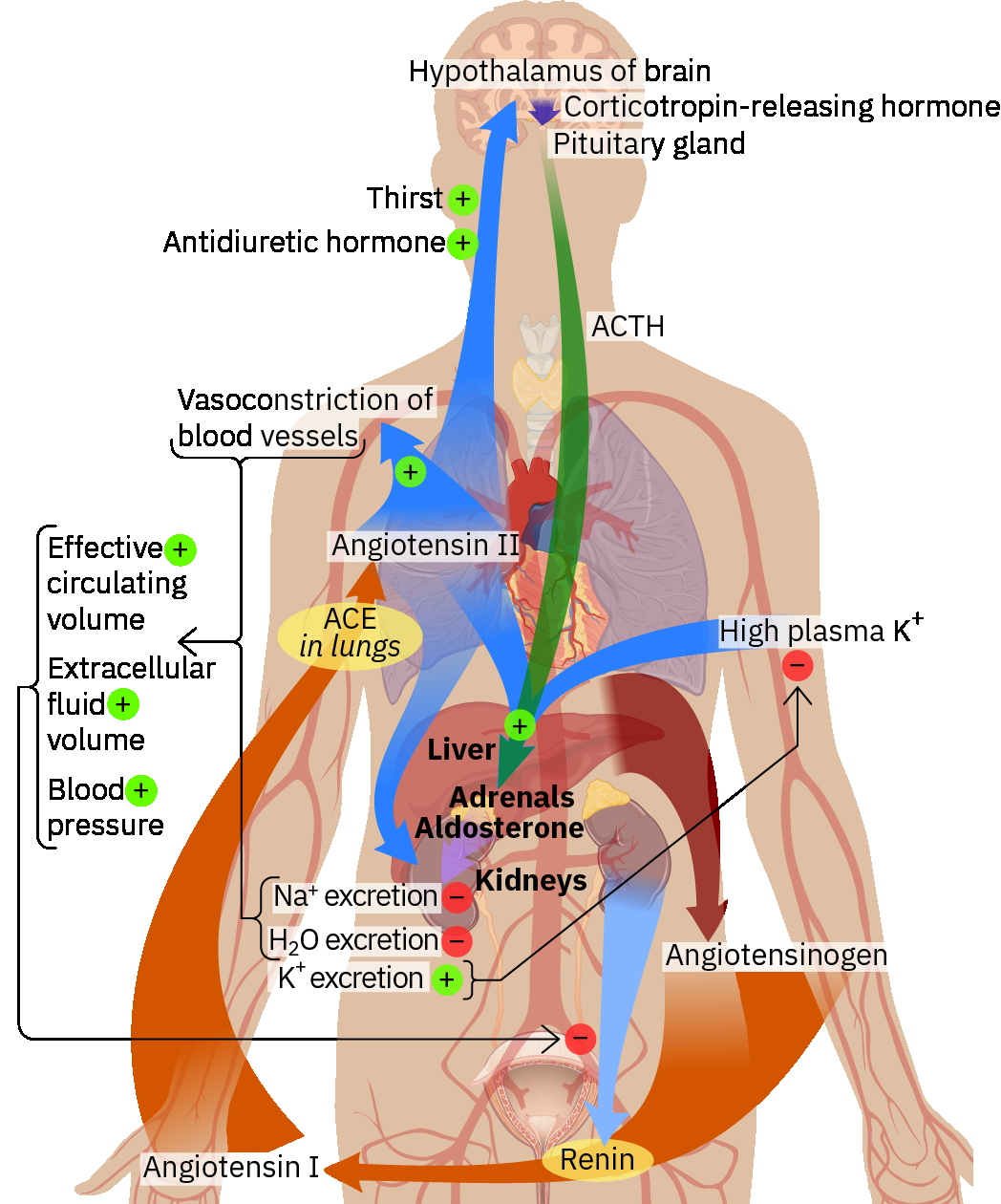 Illustration reference: OpenStax Pharmacology Ch.18.1.
Illustration reference: OpenStax Pharmacology Ch.18.1.
饮食质量是长期压力负担的重要可干预驱动因素。高加工食品、高钠、添加糖及高饱和/反式脂肪的饮食模式会加重血管风险;而强调不饱和脂肪、植物性蛋白与少加工食物的模式有助于降低血压与心血管风险。
虽然本条目主要面向成人,高血压也影响儿科人群,在以家庭为中心的照护场景中需要年龄适配的筛查与预防教育。
分类
- 正常:收缩压 <120 且舒张压 <80 mm Hg。
- 升高:收缩压 120-129 且舒张压 <80 mm Hg。
- 1 级高血压:收缩压 130-139 或舒张压 80-89 mm Hg。
- 2 级高血压:收缩压 ≥140 或舒张压 ≥90 mm Hg。
- 高血压危象:收缩压 >180 或舒张压 >120 mm Hg。
- 紧急与急症区分:无靶器官损伤的重度症状性升高为“紧急状态”;若伴靶器官损伤(如肺水肿或肾衰竭)则为“高血压急症”,需立即升级。
护理评估
NCLEX 重点
优先确认持续升高、筛查靶器官风险,并进行自我监测教学。
- 评估血压升高趋势,注意许多患者在筛查发现异常前可长期无症状。
- 强化常规年度筛查,并在出现升高趋势后增加测量频率。
- 有症状时评估相关表现,如头痛、鼻出血、疲劳、恶心、胸痛、呼吸困难、视物模糊、头晕或晕厥。
- 使用正确技术确认血压,患者取坐位放松状态并测量双上肢。
- 通过至少两次独立门诊就诊(常见间隔约两周)的读数确认诊断趋势,并在可用时审阅连续家庭/社区记录。
- 使用测量前控制措施减少假性升高:袖带尺寸合适、双腿不交叉、背部/手臂有支撑,且可行时测前至少约 30-45 分钟避免吸烟/进食。
- 若自动血压测量升高,在可行时以手动测量复核结果。
- 审阅跨多个日期与时段的居家血压日志,以支持诊断与治疗规划。
- 审阅诊断检查结果(如 12 导联心电图(ECG)、基础代谢面板、血脂谱、空腹血糖及尿蛋白)以识别诱因与早期靶器官影响。
- 结合血压趋势跟踪人体测量风险标记,包括 BMI 模式与腰围评估的中心性脂肪风险。
- 评估延误高血压识别或治疗的社会决定因素障碍(如交通可靠性、门诊时段可及性、费用障碍或基层照护连续性不足)。
- 监测靶器官受累体征,并审阅相关检查结果,如超声心动图、眼底检查、血清肌酐与估算 GFR。
护理干预
- 教授居家血压测量技术,并强化持续记录用于随访复诊。
- 提供生活方式指导:低钠饮食、规律有氧活动、体重管理、限制饮酒和戒烟。
- 在饮酒风险教育中说明:每日大量饮酒会提高血压负担并增加长期心肌病/CAD 风险(常见高风险模式为女性 >4 杯/日、男性 >5 杯/日)。
- 在无禁忌时设定活动目标为每周至少约 150 分钟中等强度有氧活动。
- 教授疾病特异性饮食模式选择,如 DASH 与地中海式饮食,强调限制加工食品、饱和/反式脂肪、添加糖和钠。
- 强化脂肪质量与蛋白质食物替代(如橄榄油与坚果/种子模式、豆类及其他植物蛋白、以及食肉时选择瘦肉)。
- 在 DASH 咨询中强调富含钾、钙、镁、纤维和蛋白质的食物,并将饮食教学与体力活动及体重管理计划协同。
- 在教学中采用个体化钠目标:多数预防方案起始约 2,300 mg/日,对部分高风险患者在可耐受时可采用更严格限制。
- 当读数波动或反复升高时,提供减少或停止咖啡因的建议。
- 强化压力管理策略,如节律呼吸、渐进性肌肉放松和健康应对计划。
- 安全实施降压药治疗,监测治疗反应并指导不良反应报告。
- 促进用药依从,并指导患者未经医师指导不要自行调整药物。
- 协调符合可及性障碍的随访路径(如弹性预约、居家血压日志审阅计划、社区资源衔接)。
- 教授患者及时报告灌注下降症状(如剧烈头痛、头晕、晕厥、胸痛或新发神经功能缺损),并复习升级步骤。
- 对重度症状性读数应快速升级,即便尚未达到经典危象阈值,只要表现提示靶器官风险正在演变。
- 在急性症状表现中,准备医师指导下的住院路径,如静脉降压药、靶器官实验室评估和基于遥测的连续血压/心律监测。
- 结合患者偏好使用 SMART 目标框架;常见可量化结局包括血压趋向 <120/80 mm Hg、药物依从与持续风险因素改善。
- 在每轮干预及获得新诊断/化验数据后评估结局;若血压目标仅部分达成或未达成,应修订照护计划。
无声进展风险
高血压可在无症状情况下进展并造成累积性靶器官损伤;持续监测与随访是关键安全措施。
药理学
| 药物类别 | 示例 | 关键护理考量 |
|---|---|---|
| [diuretics] | 基于类别的药物 | 减少钠与液体负荷;监测血压反应趋势。 |
| beta-blockers(β 受体阻滞剂) | 基于类别的药物 | 降低心率与心脏负荷;监测耐受性与脉搏。 |
| ace-inhibitors(ACE 抑制剂) | 基于类别的药物 | 减少血管紧张素 II 生成;强化依从与监测。 |
| angiotensin-ii-receptor-blockers(血管紧张素 II 受体阻滞剂) | 基于类别的药物 | 阻断血管紧张素 II 作用;监测降压效果。 |
| [calcium-channel-blockers] | 基于类别的药物 | 促进血管舒张;评估疗效与耐受性。 |
| antihypertensives(降压药,α 激动剂) | 基于类别的药物 | 支持血压下降;教授安全、定时使用。 |
| [antihypertensives] | 基于类别的药物 | 降低血管张力;监测血压变化。 |
临床判断应用
临床情景
一位中年患者无明显症状,但门诊与居家读数反复处于 1 级到 2 级范围,且用药不规律。
- 识别线索:收缩压与舒张压持续升高,并有依从性差病史。
- 分析线索:未控制高血压正在增加心血管与肾脏并发症风险。
- 确定优先假设:最高优先问题是持续压力升高导致靶器官损伤风险。
- 生成解决方案:强化居家监测流程、用药依从计划与生活方式干预。
- 采取行动:重新教学血压测量技术,强化用药时间表,并协调随访复评。
- 评估结局:居家日志向目标范围下降,依从性提高。
相关概念
- 冠状动脉疾病 - 高血压会加速与缺血性心脏病相关的血管损伤。
- 心力衰竭 - 慢性压力负荷过高会增加心室功能障碍风险。
- 肾脏疾病 - 持续高血压可导致进行性肾损伤。
- 卒中 - 血压升高是重要且可干预的脑血管风险因素。
- 外周血管系统与灌注不足模式 - 血管功能障碍模式与长期高血压并发症相互重叠。
自我检查
- 哪些血压范围定义 1 级与 2 级高血压?
- 为什么即使患者无症状,高血压仍然属于高风险状态?
- 哪些教学要点最能改善长期血压控制与并发症预防?