深静脉血栓形成
关键要点
- 深静脉血栓形成(DVT)是深静脉内血栓形成,最常见于下肢。
- Virchow 三联征(静脉淤滞、内皮损伤与高凝状态)解释了 DVT 的主要风险通路。
- 常见评估线索包括单侧下肢肿胀、发热、压痛、红斑和浅表静脉扩张。
- Homan 征已不再是可靠诊断标准,不应作为决策依据。
- 疑似肺栓塞(PE)具有时间敏感性,需要立即升级处理。
- 急性 PE 支持治疗优先保障氧合、采用直立位,并在不稳定时迅速升级至更高监护级别。
- 妊娠与产后期会增加静脉血栓栓塞风险,需进行妊娠特异性抗凝方案规划。
- 核心管理包括抗凝治疗、在适当情况下的活动与加压策略,以及复发预防教育。
病理生理
DVT 发生于深静脉血流变慢或受扰、凝血活性升高且局部内皮完整性受损时。形成的血栓可部分或完全阻塞静脉回流,引起局部炎症、水肿和疼痛。
Virchow 三联征为床旁临床推理提供了实用框架:
- 静脉淤滞:制动、久坐、术后恢复、心力衰竭以及小腿肌泵活动减少。
- 内皮损伤:创伤、手术、血管器械操作与炎症。
- 高凝状态:遗传性易栓症、恶性肿瘤、妊娠/产后状态、激素治疗、脱水及吸烟相关血管风险。
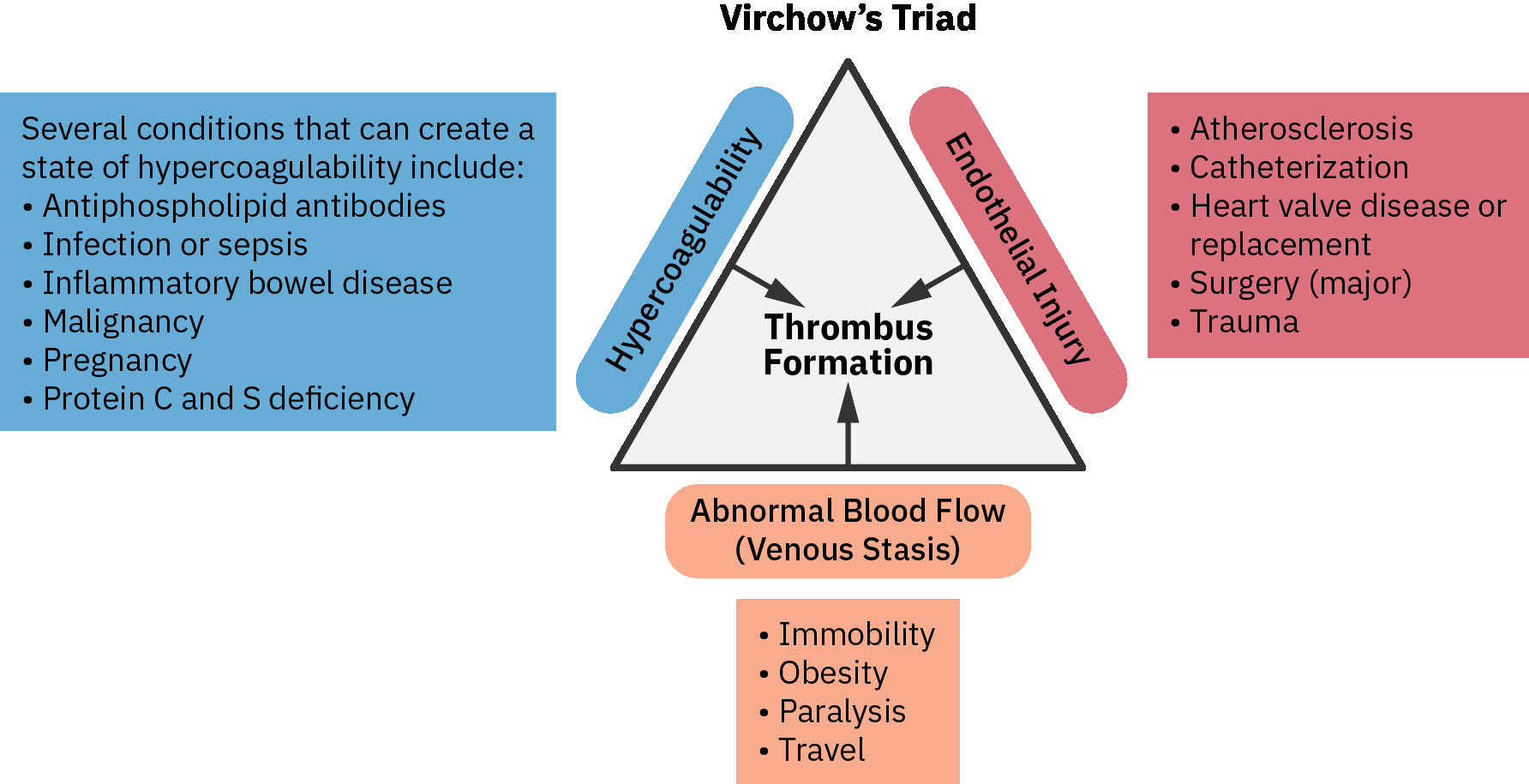 Illustration reference: OpenStax Pharmacology Ch.20.1.
Illustration reference: OpenStax Pharmacology Ch.20.1.
血栓碎片可栓塞至肺循环并引发 PE,后者可迅速恶化氧合和血流动力学状态。 若 DVT 未治疗,可进展为 PE;当栓塞性阻塞未被迅速处理时可立即危及生命。
遗传性易栓症线索
- Factor V Leiden(F5 突变):导致活化蛋白 C 抵抗,增加静脉血栓复发风险。
- 凝血酶原 G20210A(F2 突变):提高凝血酶原水平并放大凝血级联活性。
- 无诱因或反复 DVT,尤其伴家族聚集时,应提高对遗传性易栓症的警惕,并可启动遗传风险评估。
- 在雌激素暴露(口服避孕药或激素治疗)及妊娠/产后生理状态下,风险表达可进一步升高。
护理评估
NCLEX 重点
优先早期识别单侧静脉体征,并对任何疑似 PE 指征立即升级。
- 评估单侧下肢肿胀、温热、压痛、红斑以及小腿或大腿不适。
- 与双侧或重力依赖性水肿模式相比,将单侧/不对称水肿视为高价值血栓线索。
- 筛查下肢 DVT 时比较双侧肢体周径、颜色、温度和局灶性腓肠肌压痛。
- 评估症状起始背景(近期手术、制动、长途旅行、创伤、肿瘤治疗、妊娠/产后状态)。
- 评估遗传性血栓线索:个人/家族反复 VTE 病史、年轻时无诱因栓塞事件、与雌激素暴露相关的发病时序。
- 评估肢体周径不对称及水肿负担随时间的进展。
- 评估 PE 预警线索:突发呼吸困难、胸膜性胸痛、呼吸急促、心动过速、焦虑/躁动、咯血、晕厥和氧饱和度下降。
- 若存在既往 PE/DVT、近期手术/长期卧床、活动性肿瘤/化疗暴露、遗传性凝血突变或促栓药物暴露,应识别 PE 风险放大并提高警惕。
- 避免将 Homan 征作为诊断规则,因为其可靠性不足且可能延误循证升级处理。
诊断检查线索
- 在低风险情境下,预期使用 D-dimer 作为排除支持工具;升高值缺乏特异性。
- D-dimer 低于约 0.50 可支持低疑似路径中的排除;仅凭升高值不能确诊 VTE。
- 在妊娠与产后评估路径中,D-dimer 低值可支持排除,但升高值不能确诊 DVT。
- 预期双工静脉超声为 DVT 的主要无创影像检查。
- 当疑似 PE 且临床紧迫性高时,预期进行计算机断层扫描(CT)肺动脉造影。
- 按医嘱抗凝路径追踪凝血化验(PTT、PT、INR)及与出血风险相关的检查。
护理干预
- 对疑似 DVT 及时升级,以完成诊断确认并启动治疗。
- 对疑似 PE 立即按急症升级处理。
- 在疑似/确诊 DVT 时,避免揉按或按摩患肢,以降低栓子脱落风险。
- 每班至少一次进行聚焦神经血管复评(6P 与毛细血管再充盈趋势),在溶栓/取栓等血栓定向操作后应更频繁评估。
- 在急性高风险 DVT 阶段,按医师方案先行短期活动限制或卧床,再过渡至渐进活动。
- 按医嘱给予并监测抗凝药,重点进行出血监测与用药安全教育。
- 急性 VTE 一线治疗常包括静脉肝素泵入、皮下注射 LMWH,或在临床适宜时采用 DOAC 通路。
- 在妊娠与产后 DVT 通路中,若无禁忌,LMWH 常为一线抗凝选择。
- 妊娠期应避免华法林及多数口服抗凝药;因围产期抗凝增加出血风险,需谨慎重新评估分娩时机。
- 若妊娠/产后 DVT 存在抗凝禁忌,应准备侵入性预防路径,如放置下腔静脉滤器(IVC filter)。
- 对急性 PE 呼吸负担,支持氧合并采用高 Fowler 位以改善通气。
- 显著 PE 负担可能需要中间病房/ICU 照护,并进行遥测与高频血流动力学监测。
- 协调心律失常监测与处理,因为房性心律异常可与血栓栓塞风险通路并存。
- 在临床允许后强化安全活动、补液与小腿肌肉激活,以降低静脉淤滞风险。
- 按医师指导实施并教育加压策略与肢体护理。
- 术后 SCD 预防按医嘱执行,但在出现单侧 DVT 体征时,在护士/医师复评前不应继续应用 SCD。
- 当采用侵入性方案(如 IVC 滤器置入、血栓切除术或栓子切除术)时,协调围术期监测。
- 强化预期疗程教育(确诊妊娠/产后 DVT 常见至少约 3 个月)及严格随访依从。
- 在照护转衔阶段提供复发预防教育,包括用药依从、随访可靠性与红旗症状报告。
- 教育吸烟与雌激素暴露(口服避孕药或激素替代治疗)的叠加血栓风险,并在适应证下讨论更安全替代方案。
- 在遗传性易栓症通路(如 Factor V Leiden 且反复事件)中,强化“可能需按专科方案进行延长或终身抗凝”的认知。
- 在长期治疗规划中,将方案选择与监测负担、给药可行性及费用/可及性匹配,以提升依从性。
结局评估
- 追踪呼吸恢复指标:呼吸困难减轻、呼吸频率改善、氧饱和度恢复。
- 追踪局部血栓症状改善:单侧疼痛、水肿、温热和红斑减轻。
- 随急性稳定推进,复评活动能力轨迹与耐受性。
- 在抗凝治疗期间及侵入性干预后,持续评估出血/感染风险。
- 确认患者能够解释个人风险因素,并表现出对抗凝与随访的依从意愿。
肺栓塞升级处理
在可能 DVT 患者中,新发呼吸困难、胸膜性胸痛、氧饱和度下降、晕厥或血流动力学不稳定应视为立即急症。
药理学
| 药物类别 | 示例 | 关键护理考量 |
|---|---|---|
| 抗凝药 | heparin、LMWH、warfarin、DOAC 类 | 预防血栓延伸和复发;监测出血体征与医嘱化验。 |
| 妊娠适配抗凝路径 | 妊娠/产后情境以 LMWH 为先 | 妊娠期避免华法林及多种口服药;产后药物选择应与哺乳目标及专科建议一致。 |
| 溶栓治疗 | 基于类别的 PE/DVT 抢救情境 | 在重度血栓负担或血流动力学受损时选择性使用;监测出血风险。 |
| 镇痛辅助用药 | 基于情境的疼痛控制 | 在保证舒适的同时,维持对灌注与呼吸状态的持续复评。 |
临床判断应用
临床情景
一位术后患者出现单侧小腿肿胀、温热和压痛,随后报告突发胸膜性胸痛和呼吸困难。
- 识别线索:新发单侧静脉体征加急性呼吸症状,提示可能 DVT 并进展为 PE。
- 分析线索:当前直接威胁是栓塞性阻塞导致的心肺不稳定。
- 确定优先假设:PE 是最高优先假设,需紧急升级处理。
- 生成解决方案:启动紧急响应、支持氧合,并准备确定性影像与抗凝/血栓定向治疗。
- 采取行动:简明沟通趋势数据,并无延迟执行医嘱紧急干预。
- 评估结局:氧合和血流动力学趋势稳定,并启动确定性治疗路径。
相关概念
- 外周血管系统与灌注不足模式 - 静脉功能不全与血栓性疾病共享风险通路及下肢评估模式。
- 心血管与外周血管护理评估 - 结构化血管评估支持早期识别与升级。
- 制动相关并发症 - 制动是静脉淤滞的重要驱动因素及复发风险放大器。
- 术后 PACU 优先事项与并发症监测 - 术后监测对早期识别血栓栓塞至关重要。
- 急症与快速反应 - 疑似 PE 需立即启动急诊级响应。
- 围产期心肌病 - 妊娠与产后心肺症状需与血栓栓塞病因进行重叠评估。
自我检查
- 哪些发现支持“更可能是 DVT”而非非血栓性下肢不适?
- 哪一组症状应触发对可能 PE 的立即升级处理?
- Virchow 三联征如何指导高风险患者的预防教育?