心血管系统
关键要点
- 心血管系统由心脏、血液和血管组成,负责输送氧气/营养并清除代谢废物。
- 血液成分(红细胞、白细胞、血小板、血浆)将氧运输、宿主防御和凝血支持与心血管稳定性连接起来。
- 心脏位于纵隔;右心腔接收并将去氧血送往肺部,而左心室是主要的体循环泵。
- 动脉、毛细血管和静脉构成运输网络,连接组织代谢与器官功能。
- 静脉是低压回流血管,较大静脉依靠瓣膜支持向心单向血流。
- 体静脉还充当血液储库;当需求增加时,静脉收缩可将静脉储备血动员至中心循环。
- 交感刺激增加心率与收缩力,而副交感输入降低心率。
- 局部组织自调节与内分泌通路(包括 RAAS 与 ADH 信号)共同调节小动脉张力与血压。
- 动脉硬化与动脉粥样硬化会增加血管僵硬与管腔狭窄,提升后负荷并增加长期灌注风险。
- 老化与动脉粥样硬化改变会降低灌注储备,并增加跌倒、水肿、卒中和心肌事件风险。
- 心血管疾病是全球首位死因,每年死亡超过 1900 万。
病理生理
心血管功能依赖协调的心脏泵血与血管完整性,以维持组织灌注和废物清除。含氧血经动脉分配至毛细血管完成交换,再经静脉回流进入再循环并接受器官层面的过滤。 这种运输作用与其他器官系统相整合:肺支持气体交换,消化系统支持营养可用性,肾脏影响容量与压力调节,淋巴通路将组织间液回流入循环。
心脏有四个腔室(左右心房、左右心室)和分层结构(心内膜、心肌层及外层心外膜-心包界面)。心房收缩使心室充盈,随后心室收缩驱动肺循环和体循环。冠状动脉为心肌供血,冠脉灌注主要发生在舒张期。 在解剖上,心底大致位于第三肋软骨平面,心尖位于胸骨左侧第四至第五肋间附近,这有助于精确进行心前区听诊。 心脏瓣膜维持单向血流:房室瓣(三尖瓣在右、二尖瓣在左)在血液由心房流向心室时开放,在心室收缩期关闭以减少返流;半月瓣(肺动脉瓣在右、主动脉瓣在左)在心室射血时开放,在舒张时关闭。 血流顺序为右心房、三尖瓣、右心室、肺动脉瓣、肺、左心房、二尖瓣、左心室、主动脉瓣,最终进入体循环。
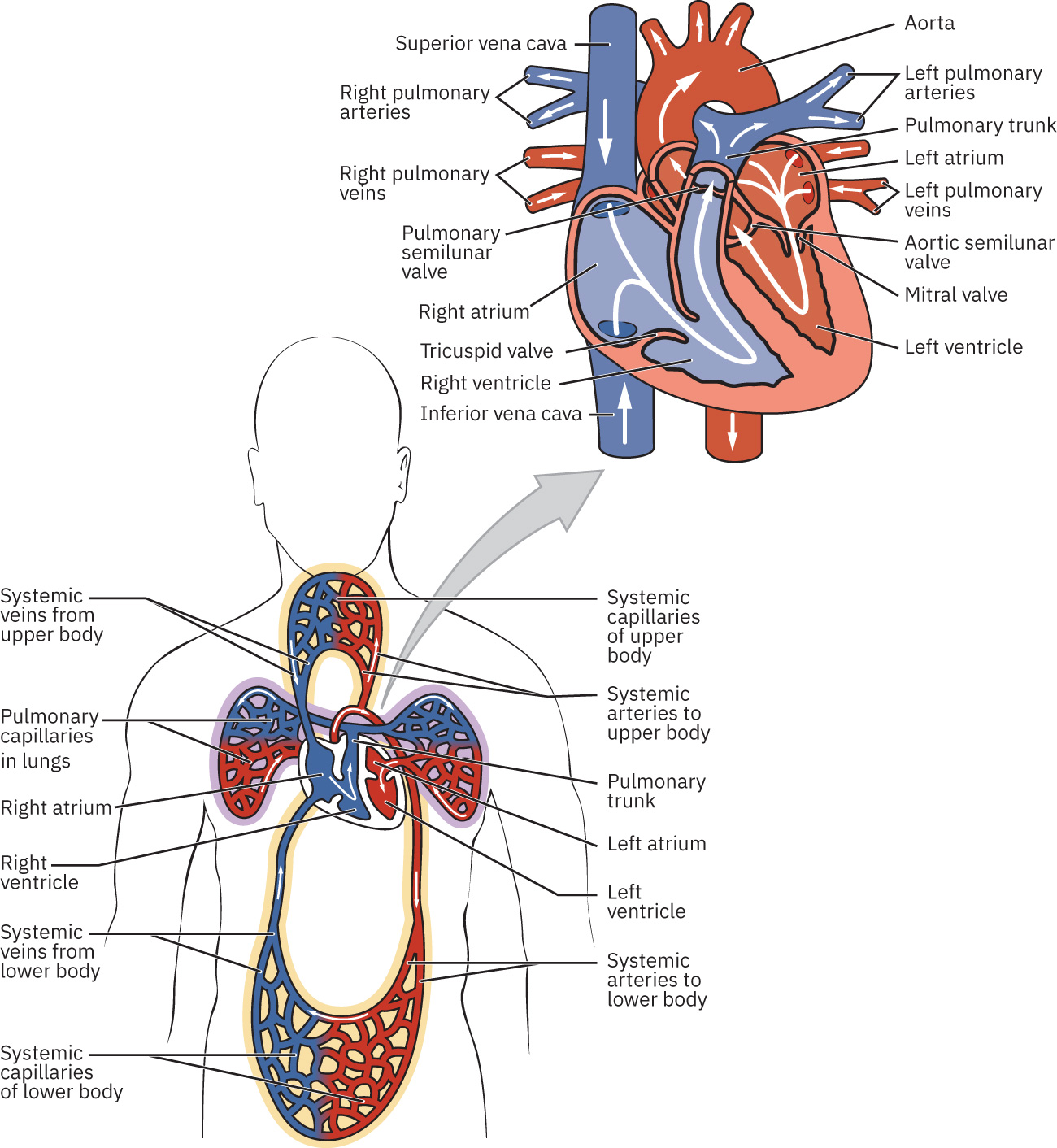 Illustration reference: OpenStax Clinical Nursing Skills Ch.18.2.
Illustration reference: OpenStax Clinical Nursing Skills Ch.18.2.
心包结构包括纤维性心包和浆膜性心包(壁层加脏层/心外膜)。两层之间的心包腔含润滑液(参考成人解剖框架中常约 15-50 mL),可减少心脏运动时摩擦。 心壁由浅入深为心外膜、心肌层和心内膜。心肌层最厚,是主要收缩组织;心内膜是与血管内皮连续的内皮衬里,也覆盖心脏瓣膜。 心肌纤维走向并非线性;螺旋与“8”字形肌肉结构支持高效腔室压缩与前向射血。 左心室壁正常比右心室更厚更有力,因为其必须产生更高压力以克服体循环血管阻力(动脉情境约接近 90 mm Hg);右心室则泵入低阻力肺循环(情境约 8-20 mm Hg)。
体循环与肺循环是相互连接的闭环:肺循环将血送至肺进行气体交换,体循环将含氧血分配给组织后再经静脉回流。静脉在基线状态下储存大量循环血量,并可通过静脉收缩将储备血转移至中心循环。按生理框架,体静脉在基线约容纳 64% 血容量,其中约 21% 位于肝脏、骨髓和皮肤静脉网络。 血管流路为动脉、小动脉、毛细血管、小静脉、静脉。液体沿压力梯度移动,因此心动周期中的腔室与血管压力变化会引导血液前行。 在舒张期,静脉回流充盈心房,血液被动进入心室;心房收缩进一步增加心室充盈,随后心室收缩将血液射入肺动脉干与主动脉。
神经内分泌控制持续调节灌注。交感刺激增加心率与收缩力,副交感活动降低心率。内分泌信号也影响血管张力与循环容量:肾上腺素和去甲肾上腺素支持短期血流再分配;当灌注压下降时,RAAS/ADH 信号增强血管收缩和液体潴留。 儿茶酚胺信号在高需求状态下也支持冠脉扩张,改善心肌血流。 心血管稳态还包括动态资源分配:活动组织(如运动肌肉)获得更多血流,而脑等器官维持较强基线灌注。血液运输通过递送氧气、营养和激素,并清除包括二氧化碳在内的代谢副产物,从而支持酸碱/水分平衡。 循环成分中也包含保护功能:白细胞支持宿主防御,血小板与凝血蛋白在血管损伤后形成富含纤维蛋白的止血屏障。 体温调节部分依赖血管机制:温热状态下皮肤血管舒张促进散热;寒冷状态下血液从皮肤分流以保留核心温度,但会增加肢端冻伤风险。 成人心脏保留内在电活动自动性。最快起搏活动通常来自窦房结,形成窦性节律并经房室结、希氏束、束支和浦肯野纤维传导。 房室结延迟使心房收缩得以完成心室充盈,再发生心室去极化。随后快速浦肯野传导支持从心尖到心底的协调收缩,实现向主动脉和肺动脉干的有效射血。 传导细胞的自律性依赖周期性离子流:缓慢钠内流(前电位)达阈值、钙介导去极化、钾介导复极回归基线。 心肌收缩细胞不同于起搏细胞:其静息电位更稳定,随后经历快速去极化、钙介导平台期和复极。平台期及延长的不应期支持有效机械射血,并有助于防止过早再兴奋损害灌注。 钙在这一过程中具有双重作用:既支持平台期/不应期行为,也在收缩时通过调控肌钙蛋白-原肌球蛋白直接促成肌动-肌球相互作用。 兴奋-收缩偶联包含 L 型钙内流与肌浆网钙释放(经雷诺定受体),从而放大胞质钙并触发肌丝滑行产力。 起搏层级在临床上很重要:窦房结通常以最快速度主导节律;若上游信号失败,房室结及下游希氏-浦肯野结构可提供较慢后备起搏。 电解质紊乱,尤其低钾,会增加心律失常风险;出现传导不稳定时应尽快纠正。 同时存在低钠、低钙或低镁可进一步破坏传导并削弱机械收缩,导致灌注恶化。 当临床显著心动过缓引起不稳定时,应立即优先进行呼吸与循环支持、快速监测并紧急升级,同时评估可逆病因。
血管内容量是决定血压与灌注的核心因素。进阶血流动力学关系包括 CO = HR x SV、CI = CO/BSA 和 SV = EDV - ESV;在代偿不稳定的重症监护中,这些趋势尤为关键。平均动脉压与流量和阻力相关(MAP 随 CO 和/或全身血管阻力上升而升高),因此心率或每搏量变化可直接影响灌注压。该情境常用参考范围包括 CO 约 4-8 L/min、CI 约 2.5-4 L/min/m^2、静息 HR 约 60-100 bpm。
每搏量由前负荷、收缩力和后负荷决定。射血分数(EF = SV/EDV)描述每搏射出的心室血量比例,并用于泵功能分型;广义上正常约 50-70%,保留功能通常 >50%,而在有相符临床表现时,明显收缩功能下降常见于约 ≤40%。
心动周期由协调的心房/心室收缩与舒张阶段连续重复;高效时序对维持前向血流和器官灌注至关重要。
在心室早期充盈阶段,大部分前负荷在房室瓣开放、半月瓣关闭时被动进入;随后心房收缩在心室收缩前提供额外充盈。
心室收缩从等容收缩压升高开始,半月瓣开放后进入射血期。随后心室舒张包括等容舒张,之后房室瓣再开放;半月瓣关闭后可见动脉重搏切迹信号。
窦房结外异位冲动可短暂出现;持续异位活动可根据触发因素和基质进展为临床意义的心律失常或心室颤动。
心血管调节在延髓整合,涉及心加速、心抑制和血管运动控制通路。压力感受器(主动脉/颈动脉牵张感知)与化学感受器(氧、二氧化碳和 pH 感知)提供反射输入,持续调节心率、血管张力和血压。
随着年龄增长,血管弹性和心肌储备下降可损害血压调控与氧分布。额外斑块负担会使血管狭窄并恶化血流,增加血栓、缺血和心肺失代偿风险。血脂异常、糖尿病和烟草暴露会加速这一过程,而长期高血压既是血管僵硬的结果,也会进一步加重其进展。 高饱和脂肪和高胆固醇饮食模式可持续维持 LDL 升高、加速斑块积聚,并增加长期后负荷应激,从而促进心衰进展。 灌注不稳定也可出现在另一极端的低血容量状态:出血或脱水导致容量丢失会降低压力,并可随器官灌注下降出现意识混乱、皮肤湿冷、少尿和肌酐升高。
儿科心血管生理也有高收益差异:出生后最初数日至数周存在显著过渡循环变化;新生儿交感心脏支配成熟度较低(更易心动过缓);绝对失血量较小也可能占循环总量较大比例;更高代谢率会增加心肌工作负荷。由于静脉更细且皮下组织相对更多,儿科血管通路建立也更具挑战。
可干预生活方式因素,包括烟草暴露、体力活动不足和高风险饮食模式,对心血管疾病负担贡献显著。早期护理健康教育与预防咨询是关键保护性干预。
分类
- 核心系统组成:心脏泵功能、循环血量/成分、血管网络。
- 血液成分领域:红细胞、白细胞、血小板和血浆在携氧、免疫和止血中的作用。
- 心脏结构单元:两个心房和两个心室,以及心肌泵功能与冠脉循环支持。
- 瓣膜与流量控制单元:房室瓣(三尖/二尖)和半月瓣(肺动脉/主动脉),用于协调前向血流并减少返流。
- 运输通路:动脉输送、毛细血管交换、静脉回流。
- 循环闭环:肺循环用于摄氧和卸载二氧化碳;体循环用于组织输送和静脉回流。
- 灌注控制系统:局部自调节、自主神经输入和内分泌通路(儿茶酚胺、RAAS、ADH)。
- 内在电控制系统:窦房结、房室结、房室束、束支和浦肯野网络。
- 血流动力学指标:HR、SV、EDV、ESV、CO 和 CI,用于趋势化灌注解读。
- 泵性能指标:EF、前负荷、收缩力与后负荷,用于收缩/舒张功能框架化评估。
- 风险进展状态:弹性下降、斑块累积和血栓栓塞风险。
护理评估
NCLEX 重点
高优先级题目通常考查需要立即护士报告或紧急激活的心血管危险信号识别。
- 观察胸痛、呼吸困难、发绀、急性头晕或活动耐受突然下降。
- 当心音定位困难时,确认听诊标志点与心前区方向(心尖通常位于胸骨左侧第四至第五肋间附近)。
- 识别水肿模式变化、体重快速增加趋势(尤其 24 小时内增加约 >2-3 lb)及提示 DVT 的单侧下肢体征。
- 监测疲劳、心悸和有症状的血压不稳定线索。
- 同时评估电活动与机械功能:监护/心电图(ECG)有电活动但无可触及脉搏提示无脉电活动,需紧急升级。
- 在监护环境中追踪血流动力学值与代偿模式;极快 HR 即使伴心动过速代偿,也可因心室充盈减少而降低每搏量。
- 警惕容量丢失时的低灌注簇(如意识混乱、皮肤湿冷、少尿、肌酐上升);若模式恶化应迅速升级。
- 对可能 PE 体征(突发呼吸急促、胸痛、咯血)应紧急报告。
护理干预
- 在耐受范围内鼓励活动与移动,以降低淤滞相关血栓风险。
- 支持护心习惯:低脂/低胆固醇和低钠饮食、戒烟及体重管理。
- 执行处方加压支持措施,并监测耐受性与安全性。
- 在术后 DVT 预防中,仅按医嘱使用 SCD;若存在单侧 DVT 体征,不应继续使用。
- 按场景方案对急性心肺症状立即升级处理。
- 预判血管活性治疗的血流动力学效应;例如静脉和动脉扩张可降低前负荷与后负荷。
急性灌注威胁
新发胸痛、严重呼吸困难或发绀可提示危及生命的心血管失代偿,需立即升级处理。
药理学
| 药物类别 | 示例 | 关键护理考量 |
|---|---|---|
| [antihypertensives] | 血压管理情境 | 支持依从性,并监测体位变化时头晕/跌倒风险。 |
| [anticoagulants] | DVT/AF 相关情境 | 观察出血风险,并及时报告血栓进展或 PE 体征。 |
临床判断应用
临床情景
一位有水肿和心衰病史的住民出现体重快速增加、呼吸困难加重及口周发绀。
- 识别线索:液体负荷加重指标恶化并伴氧合问题。
- 分析线索:灌注/呼吸状态正在恶化,且可能快速进展。
- 确定优先假设:首要任务是预防急性心肺失代偿。
- 生成解决方案:立即寻求护士支持,确保安全体位,并准备医嘱氧疗/干预。
- 采取行动:快速升级并进行客观症状/时间线报告。
- 评估结局:呼吸与氧合稳定,或已启动紧急处置路径。
相关概念
- 心力衰竭 - 泵功能下降常推动水肿与呼吸困难进展。
- 高血压评估与管理 - 慢性压力负荷会加速血管损伤与心脏应激。
- 系统化心电图(ECG)解读与心律失常分诊 - 节律不稳定会增加卒中和血栓风险。
- 深静脉血栓形成 - 静脉血栓可进展为肺栓塞。
- 外周静脉治疗并发症 - 血管监测与及时升级原则具有重叠性。
自我检查
- 哪些心血管发现应立即升级而非常规监测?
- 血管老化相关变化如何增加跌倒与疲劳风险?
- 为什么单侧下肢肿胀伴压痛属于高优先级报告?