系统化 ECG 解读与心律失常分诊
关键要点
- 可靠的 ECG 解读始于固定顺序:心率、节律规则性、波形与间期评估。
- 实用心率方法是数 6 秒条带(30 大格)中的 R 波数并乘以 10。
- 常用正常间期参考:PR 0.12-0.20 s,QRS 0.06-0.12 s,QT 约 0.36-0.44 s。
- 正常窦性心律通常为 60-100 次/分,R-R 间期规则且 P、QRS、T 顺序有序。
- 当 QT 在男性超过约 0.47 s、女性超过约 0.48 s 时,长 QT 风险增加。
- 新发异常节律需要立即床旁评估是否存在心输出量下降体征。
- 室速、室颤和三度房室传导阻滞属于急症节律。
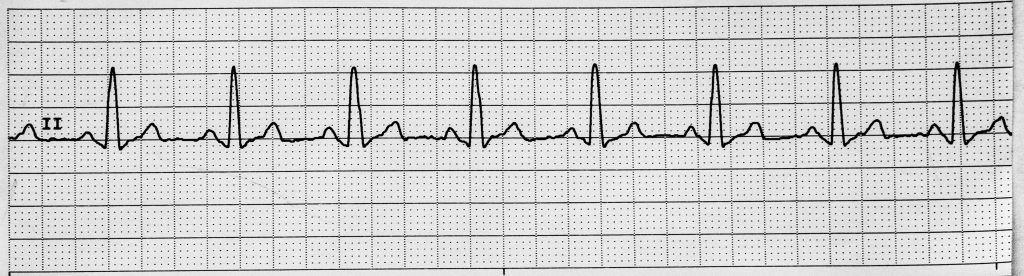 Illustration reference: OpenRN Health Alterations Ch.5.3.
Illustration reference: OpenRN Health Alterations Ch.5.3.
病理生理
心律解读反映内在起搏传导系统的传导过程。窦房结是主要起搏点(60-100 次/分),房室结在需要时可提供 40-60 次/分起搏,远端后备起搏可降至 20-40 次/分。任一层级节律中断都可能损害心室协调收缩并降低有效前向血流。
正常传导由窦房结起始,经结间束至房室结,再经希氏束、左右束支及浦肯野纤维。窦性心律框架包括:冲动起源于窦房结、心率通常 60-100 次/分、窦房至房室传导到达约 ≤0.12 秒且无明显延迟。
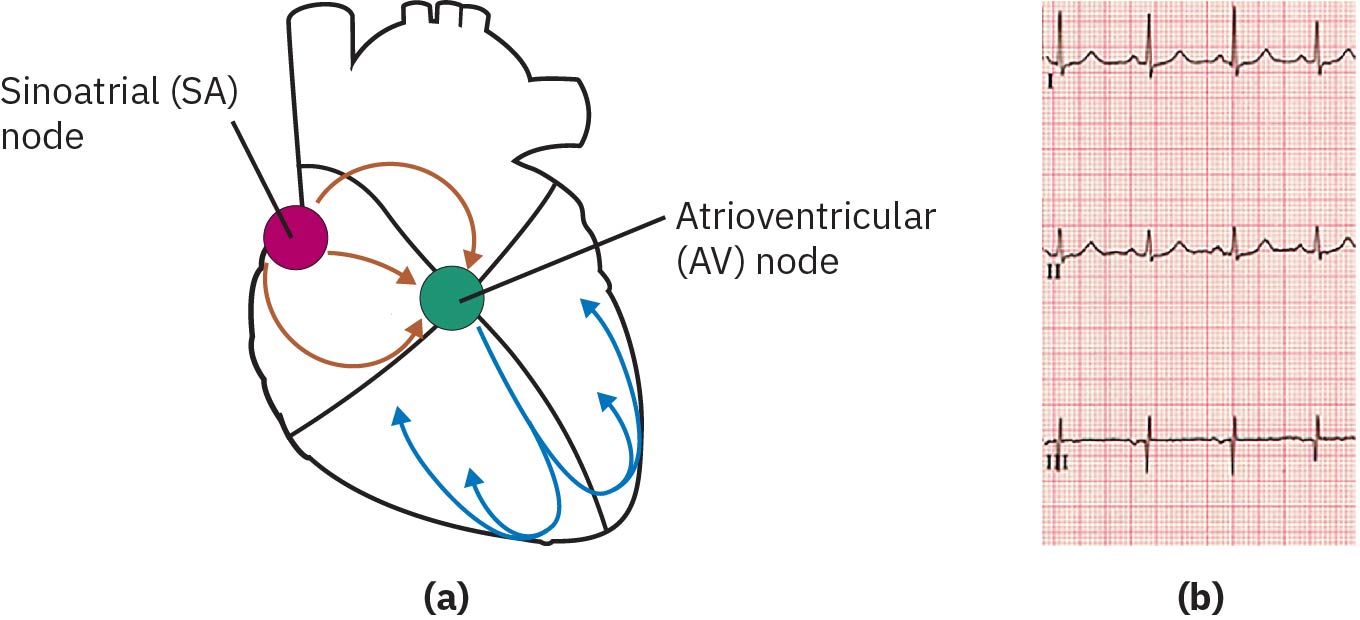 Illustration reference: OpenStax Clinical Nursing Skills Ch.18.2.
Illustration reference: OpenStax Clinical Nursing Skills Ch.18.2.
若窦房结放电失败,交界区房室结起搏可提供较慢后备节律(常见 40-60 次/分)。这可能短暂维持血压,但由于心率与充盈动力学下降,仍可出现低输出症状。
波形时序代表去极化与复极事件。ECG 纸上 1 小格为 0.04 秒,1 大格为 0.2 秒。关键测量包括 PR 间期(0.12-0.20 秒)、QRS 时限(0.06-0.12 秒)和 QT 间期(约 0.36-0.44 秒),QT 会受心率影响,常以校正 QT(QTc)趋势追踪。 心动周期映射有助于床旁解读:P 波对应心房去极化,QRS 对应心室去极化及收缩起始,T 波对应心室复极/舒张。
异位搏动可起源于窦房结外灶,表现为房性、交界性或室性早搏。常见诱因包括缺血、药物效应(包括洋地黄类)、电解质或酸碱紊乱、缺氧、自主神经刺激变化、兴奋剂暴露(如可卡因、甲基苯丙胺或过量咖啡因)、结构性/感染性心脏损伤及钝性胸部外伤模式。 低钾是高收益心律失常电解质触发因素,因为复极稳定性依赖钾离子。
分类
- 窦性节律:冲动起源于窦房结;可为正常、心动过缓或心动过速。
- 房性节律:电活动起源于心室以上但不符合正常窦性模式。
- 室性节律:冲动起源于心室,常伴血流动力学不稳定。
- 传导阻滞:传导通路延迟或中断,包括不同房室阻滞模式。
- 规则性模式:规则、不规则-不规则、规则-不规则及偶发不规则 R-R 间距模式。
常见模式簇
- 窦性心动过速:成人心率 >100 次/分,PR 与 QRS 通常规则;常见诱因为应激/运动、脱水、兴奋剂(含咖啡因和可卡因)、低血容量、贫血及发热/感染。
- 窦性心动过缓:成人心率 <60 次/分;可为生理性(如训练有素运动员)或伴低输出症状。
- 房颤:节律不规则-不规则、无清晰 P 波、PR 间期不可测,QRS 通常窄(<0.12 s);应优先评估低输出与卒中风险。心室率控制良好的房颤常为 60-100 次/分,持续 >100 次/分提示快速心室反应生理。
- 房扑:锯齿样房性活动(常约 240-300 次/分),心室传导非 1:1;PR 间期常不可测。
- 房颤/房扑的营养风险背景:过量咖啡因或酒精摄入及慢性心代谢负担(如高胆固醇和高血压)可与房颤/房扑诱因共存并加重症状。
- PVC 谱系:窦性背景中的宽大室早;需识别二联律、三联律、成对室早、R-on-T 风险模式及室速短阵模式(常见 >3 个连续 PVC)。
- 停搏模式区分:PVC 后常见代偿间歇;PAC 相关间歇多为非代偿/更短。
- SVT:窄 QRS 快速节律(常 >160 次/分),P 波不易辨认。
- SVT 触发背景:过量咖啡因/酒精暴露及更广泛心血管疾病负担可诱发复发发作。
- 室性心动过速:通常宽 QRS 节律,约 150-200 次/分,无清晰 P 波/PR 间期,血流动力学崩溃风险高。
- 尖端扭转型室速(Torsades de pointes):多形性室速,波形呈扭转,常与 QT 延长相关。
- 长 QT 综合征背景:营养-电解质缺乏(尤其低钾、低镁、低钙)可延长 QT 并提高尖端扭转风险。
- 心室颤动:基线混乱,常 >200 次/分,无可辨识 P/PR/QRS 复合波,且无有效心输出。
- 常见 VT/VF 触发集合:急性心肌梗死、心衰失代偿、电解质紊乱、非法物质暴露、休克状态和药物相关促心律失常。
- 停搏/PEA 背景:停搏是电静止;PEA 为有电活动但无可触及脉搏。
- 房室传导阻滞:一度(PR >0.20 秒)、二度 I 型(PR 渐进延长后 QRS 脱落)、二度 II 型(PR 固定但 QRS 脱落且进展风险更高)、三度(完全房室分离,常见缓慢室性逸搏约 20-40 次/分、QRS 变宽,并伴头晕、晕厥或低血压等低灌注症状)。
- 束支阻滞背景:室内传导延迟,QRS 增宽(>0.12 秒)。
- 起搏节律:起搏尖刺先于被起搏腔去极化出现(房起搏尖刺先于 P 波,室起搏尖刺先于宽 QRS,房室顺序起搏可见双尖刺)。
- ST 段异常:抬高或压低可提示急性缺血/梗死模式,需立即升级处理。
- ACS 亚型线索:不稳定型心绞痛可见缺血性 ST/T 改变但无生物标志物升高;NSTEMI 常见肌钙蛋白升高但无持续 ST 抬高;STEMI 在相邻导联出现 ST 抬高并需紧急再灌注。
- 形态学警示线索:P 波振幅显著变化(心房扩大或钾紊乱)、P 波消失/基线不规则(房颤模式)、病理/增大 Q 波变化(可能梗死或心室扩大)、T 波低平(可能心肌氧输送受损)、ST 抬高/压低变化(急性损伤或缺血/缺氧情境)。
- U 波突出线索:新发或明显 U 波常提示低钾,可伴心动过速或其他传导不稳定。
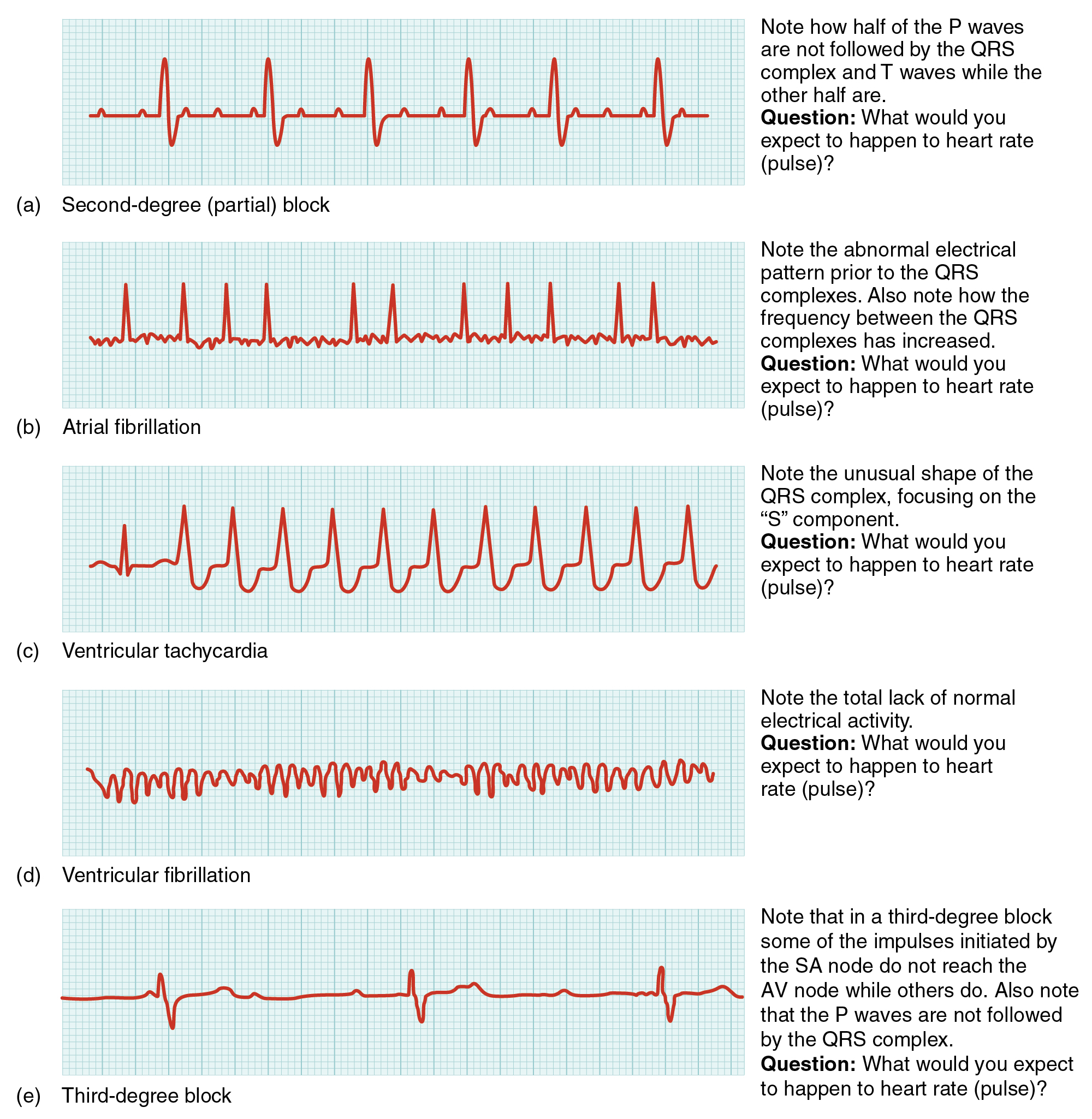 Illustration reference: OpenRN Nursing Pharmacology 2e Ch.6.3.
Illustration reference: OpenRN Nursing Pharmacology 2e Ch.6.3.
护理评估
NCLEX 重点
优先级不仅是识别条带模式,更是判断当前灌注是否不稳定。
- 用一致方法计算心房率与心室率,并比较是否一致。
- 当条带质量差或节律复杂时,应将机器计算心率视为初步值,并用条带计数人工复核。
- 在可用时使用更利于节律判断的导联(常见 I、II、aVF、V1)以提升节律起源判读。
- 通过 P-P 与 R-R 间期模式评估节律规则性,并检查 P 波与 QRS 的关系。
- 评估节律起源与传导连续性时,确认 P 与 QRS 关系是否符合预期(窦律通常 1:1)。
- 使用卡尺或一致的格数计数法确认 P-P 与 R-R 是否等距。
- 测量 PR、QRS 与 QT/QTc 趋势,识别传导延迟、增宽或复极风险。
- 对新发心律失常检查钾(及镁等相关电解质),出现低钾应及时升级处理。
- 比较 T 波方向与主导 QRS 方向;明显不一致可提示复极异常,需结合情境升级。
- 识别间期线索:PR >0.20 秒提示房室传导延迟/阻滞;PR 缩短可见于房室加速传导(如预激模式)。
- 对宽 QRS 先按高风险处理,直至明确原因(如室性起源、束支传导延迟或高钾等重度电解质效应)。
- 将条带发现与床旁状态关联:血压、脉搏、毛细血管再充盈、胸痛、呼吸困难、头晕、意识混乱或晕厥。
- 在频发异位节律中评估症状负担趋势(心悸/扑动感、头晕、胸痛、呼吸困难),因为偶发异位可无症状,但反复异位会降低耐受。
- 在房颤/房扑表现中,不应仅靠症状区分亚型;应持续追踪监护与生命体征,并在心率升高时复评氧支持需求。
护理干预
- 对每条新节律采用标准化解读流程,以减少误判与延迟。
- 对有症状窦缓,若脉搏低于医嘱阈值(常约 60 次/分)应暂停减慢心率类心脏药,保持患者安全低活动体位并及时升级。
- 对无即刻不稳定的窦速,支持休息、补液及诱因治疗,并持续复评血流动力学。
- 对无崩溃生理的有症状异位搏动,先降低交感负荷(安静环境、指导深呼吸),再复评节律与症状。
- 升级前先通过复评患者与导联质量区分监护伪差和真实心律失常(如电极接触差或体动可模拟室性异位)。
- 在不稳定表现中纳入 ST/J 点复核;在相应临床背景和导联模式下,约 1 mm 或以上 ST 偏移可具有临床意义。
- 将不稳定 VT/VF/完全性房室阻滞视为即时急症节律;依据有无脉搏区分同步电复律与除颤/CPR 路径。
- 对有症状完全性房室阻滞,维持持续监护、支持氧合、卧床休息,追踪钾/镁并在紧急医生指导前暂停房室结减慢药(如 β 阻滞剂或其他抗心律失常通路)。
- 对有症状二度房室阻滞(尤其 Mobitz II),追踪血压与症状(如头晕、胸痛、低血压加重),按流程给予阿托品,并准备经皮起搏作为临时桥接并及早升级。
- 当预计存在起搏依赖时,准备永久起搏器规划并强化教育:随身携带装置识别卡用于安检,在磁共振成像(MRI)前明确告知起搏器状态,并遵循家庭电磁环境安全注意事项。
- 对崩溃风险节律(尤其室速、室颤和完全性房室阻滞)紧急升级处理。
- 根据场景与节律目标匹配设备与模式:AED 适用于旁观者自动分析/除颤;手动除颤仪可用于监护节律、同步电复律及必要时体外起搏。
- 院内心脏骤停响应中,保持角色清晰与闭环沟通,并预期每约
1-2分钟轮换按压者以保证 CPR 质量。 - 按病区流程执行快速反应、除颤/复律路径及干预后持续复评。
- 对新发异位簇,检查并纠正触发化验(钾、钙、镁),并强化减少咖啡因/酒精诱因。
- 不要假设 ECG 异常即代表有效泵血;应整合脉搏与灌注评估,并将无脉电活动按“无输出急症”处理。
- 若 ECG 无诊断性但缺血疑虑仍在,应继续升级进一步检查(如超声心动图或其他影像/生物标志物路径),因为并非所有梗死模式都能在初始条带显示。
- 稳定后使用具体结局目标:血压/心率灌注谱改善、血氧饱和度常见 >92%、活动耐受提升,以及通过教后反馈(teach-back)确认节律管理自护(如戒烟、饮食/体重管理和用药依从)。
先灌注后图形
无症状 ECG 异常仍需及时评估,但凡出现心输出量下降体征都必须立即紧急升级。
临床判断应用
临床情景
一名遥测患者出现快速宽 QRS 节律。监护报警触发,血压下降,患者主诉明显头晕欲倒。
- 识别线索:宽 QRS 心动过速、低血压和急性症状提示不稳定节律生理。
- 分析线索:电稳定性受损导致心室充盈减少和心输出量下降。
- 确定优先假设:最高优先问题是不稳定室性心律失常并有濒停风险。
- 生成解决方案:启动紧急响应,准备节律导向治疗并支持氧合/灌注。
- 采取行动:按流程实施紧急管理并持续复评血流动力学。
- 评估结局:节律稳定,灌注改善,症状缓解或减轻。
相关概念
- ECG 波形基础与 12 导联应用 - 准确导联放置和波形基础可减少误判。
- 心力衰竭 - 决定床旁节律紧急程度的临床综合征。
- 心血管系统 - 支撑 ECG 解读的传导通路与心动周期生理。
- 心血管与外周血管护理评估 - 决定节律紧急度的“先灌注”床旁线索。
自我检查
- 系统化节律解读中,哪些 ECG 间期是优先测量项?
- 为什么将条带分析与灌注评估结合可提升分诊安全性?
- 哪些节律发现即使尚未完成全面诊断也应立即紧急升级?