先天性心脏缺陷:无发绀型与发绀型模式 (Congenital Heart Defects Acyanotic and Cyanotic Patterns)
关键要点
- 先天性心脏缺陷(CHDs)是出生即存在的结构异常,会改变血流通路。
- 无发绀型缺陷通常为左向右分流,增加肺循环和右心容量负荷。
- 发绀型缺陷常包含右向左分流或严重流出道梗阻,导致全身低氧血症。
- 约在出生后 24 小时进行脉搏血氧 CCHD 筛查有助于早期发现重症病变。
- 高发绀发作(Tet 发作)属急症,需要快速体位处理、氧支持和升级处置。
- 未修复或具有血流动力学意义病变可出现进行性并发症,包括 心力衰竭 和 先天性心脏病与 PPHN 相关肺动脉高压。
病理生理学
CHD 在胎儿分流关闭后改变正常新生儿循环。缺陷可造成腔室/血管间异常交通、大血管转位或流出道梗阻。由此产生的血流动力学决定氧合状态、心室工作负荷及向 心力衰竭 的进展。
无发绀路径通常使含氧血由高压左心分流到低压右心。初期一般不引起发绀,但长期可导致肺循环过灌注、肺动脉高压及右心衰竭。
发绀路径通过将去氧血送入体循环或限制肺血流来降低有效全身供氧。慢性低氧可引起红细胞增多、血液高黏滞、血栓风险和长期心肺负担。
分类
- 无发绀左向右分流缺陷: 动脉导管未闭、房间隔缺损、卵圆孔未闭 和 室间隔缺损。
- 发绀型混合血流缺陷: 法洛四联症 和 大动脉转位。
- 氧合线索分层: 无发绀模式氧饱和度通常维持在约 90% 或以上,而发绀型右向左路径常低于 90%。
- 单心室重度血流缺陷: 左心发育不良综合征。
- 左侧梗阻性缺陷模式: 主动脉缩窄 和 先天性二尖瓣狭窄。
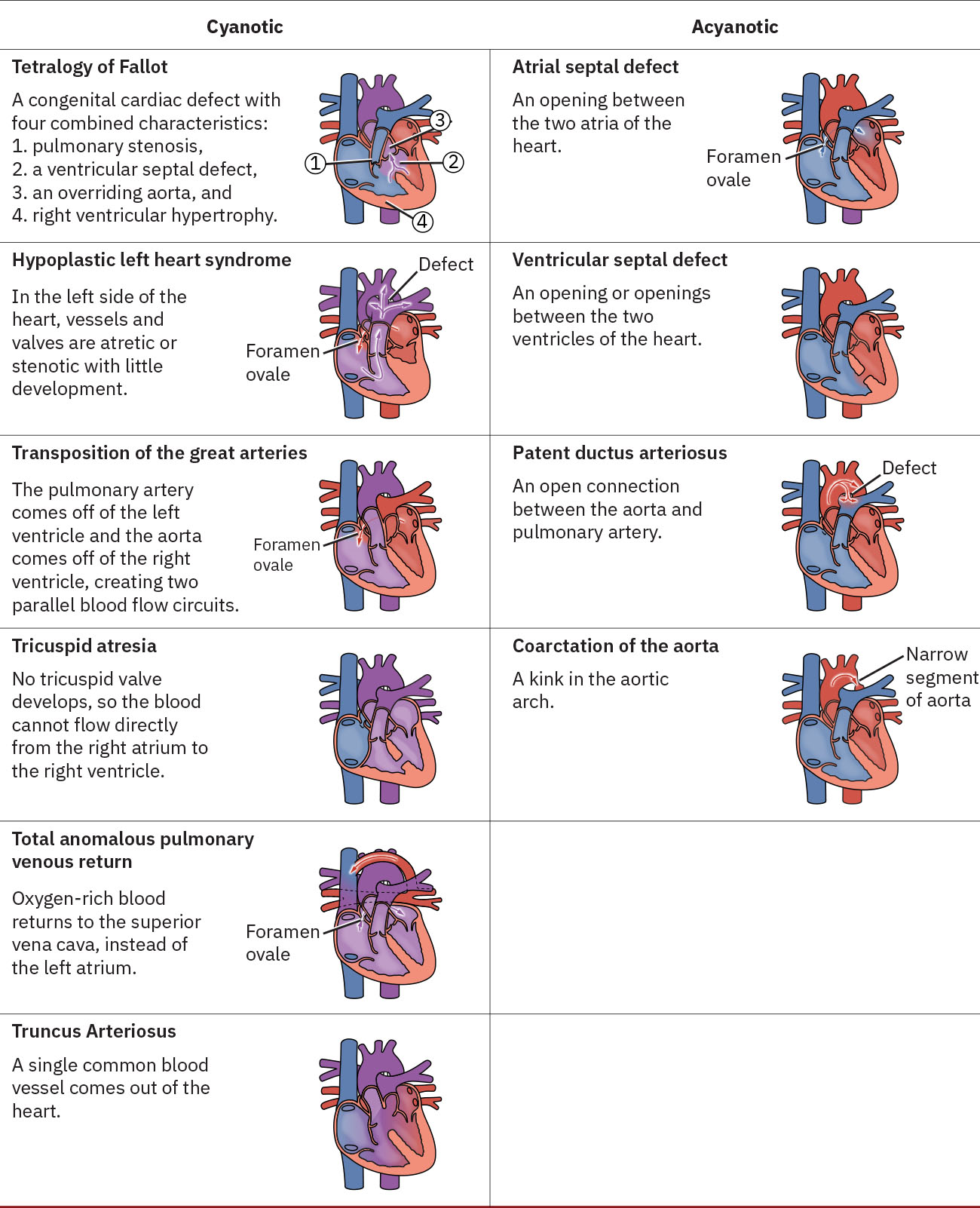 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.25.2.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.25.2.
护理评估
NCLEX 重点
需区分肺过灌注型无发绀模式与低氧型发绀模式,再优先识别恶化线索。
-
复核产前与围产期风险背景(CHD 家族史、母体高血糖、吸烟、饮酒、感染及特定药物暴露)。
-
核对约 24 小时 CCHD 筛查流程:右手(导管前)和足部(导管后)脉搏血氧;当饱和度低于 95% 或导管前后差值超过 3% 时需警惕。
-
对异常 CCHD 筛查,确保按流程重复检测(最多三次,每次间隔约 1 小时),并对持续阳性升级至超声心动图确诊。
-
对 PDA 疑虑,评估呼吸急促、喂养困难、体重增长差、心动过速、持续机器样杂音、心脏增大和脉压增宽。
-
对 ASD/PFO/VSD 疑虑,评估杂音、喂养疲劳、生长轨迹、肺淤血体征和右侧容量负荷进展。
-
对未确诊婴儿疑虑,询问照护者喂养史重点问题(吸吮无力、喂养时间延长、早期疲劳、喂养或哭闹时出汗/发绀变化及体重增长不良趋势)。
-
对发绀型 CHD 疑虑,评估持续中央性发绀和对常规氧疗反应有限的低氧血症。
-
评估慢性发绀生理下红细胞增多相关风险(黏滞度升高、血栓/栓塞风险)及潜在 缺铁性贫血。
-
在术后或高风险 CHD 情境中,监测与血流淤滞、心律失常负担、中心静脉通路/分流暴露及高黏滞相关的血栓线索。
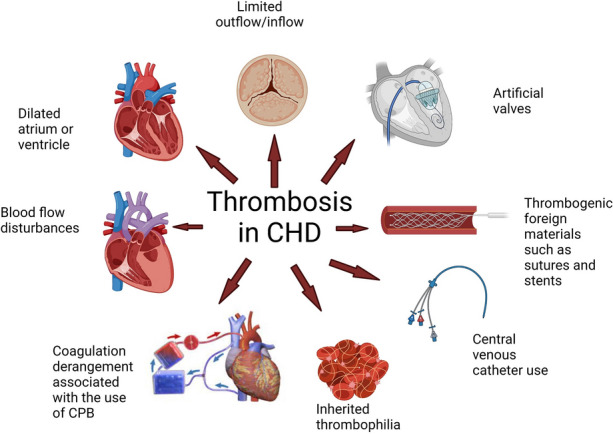 Illustration reference: OpenRN Nursing Health Promotion Ch.17.5.
Illustration reference: OpenRN Nursing Health Promotion Ch.17.5. -
对高发绀(Tet 发作)疑虑,评估突发烦躁、过度通气、发绀加重、嗜睡、晕厥及休克进展。
-
对缩窄疑虑,比较上下肢血压与脉搏,并监测尿量下降等肾灌注线索。
-
比较上下肢颜色和温度,对显著灌注不对称应升级为可能血流受限证据。
-
评估各病变类型的并发症进展线索:呼吸急促/呼吸困难加重、疲劳、晕厥、低血压、水肿、肝大/腹胀和灌注下降。
-
对嗜睡、肌张力低下、意识改变或不对称活动应视为急症发现,提示休克或卒中级低灌注风险。
护理干预
- 高频复评并趋势化追踪氧合、灌注、喂养耐受、生长和心衰体征,及早升级儿科心脏科评估。
- 对心肺负荷高的婴儿支持节能喂养计划和水化监测。
- 严格监测 出入量 趋势,急性不稳定时包括每小时尿量。
- 在同一秤和条件下追踪每日体重;24 小时快速增加(约 0.5 kg)可提示液体潴留。
- 维持体温稳定并及时处理发热,以降低氧耗和心脏工作负荷。
- 集中护理并保持安静环境,安排休息间隔以降低代谢需求。
- 按医嘱执行高热量喂养计划:至少每 3 小时喂养、直立体位,并将每次喂养时长目标控制在约 20 分钟以降低心肺负荷。
- 当喂养超过约 30 分钟或摄入/体重增长不足时,升级喂养策略(包括按医嘱经管喂养路径)。
- 在高发绀发作时,安抚婴儿/患儿,婴儿取膝胸位(较大儿童可蹲踞),给予高浓度氧;若面罩导致躁动加重则可使用吹氧方式。
- 对持续高发绀发作,准备医嘱药物和高级支持;若意识改变或灌注恶化应快速升级处置。
- 在左向右分流生理中,仅按需给予 补充氧疗,因为过量氧可能降低肺血管阻力并加重肺过灌注。
- 强化诊断路径(超声心动图为关键确诊工具),并沟通杂音、饱和度和灌注趋势变化。
- 按病变严重度预判干预路径:小型无症状缺损以监测为主;显著病变采用导管封堵或外科修复。
- 在相关情境中支持家庭开展分期手术教育(如 HLHS 的 Norwood/Glenn/Fontan 序列),并强化长期随访以监测心律失常或心衰风险。
- 对疑似肺动脉高压负担进行升级,并依据恶化严重度支持高级路径(氧疗、肺血管扩张方案、缺损矫正或 ECMO)。
发绀恶化风险
即使血压尚未明显降低,发绀合并呼吸窘迫、灌注不良或反应性下降也属于儿科急症。
药物治疗
| 药物类别 | 示例 | 关键护理注意事项 |
|---|---|---|
| [nsaids] | Indomethacin/ibuprofen 用于 PDA 闭合情境 | 在特定 PDA 路径中用于降低前列腺素介导的导管通畅;在导管依赖型危重病变明确修复前应避免使用。 |
| 前列腺素 E1 路径 | 导管通畅输注桥接方案 | 在导管/手术干预前维持导管血流通畅。 |
| [opioids] | Tet 高发绀发作中的 Morphine | 在医嘱 Tet 发作管理中可降低氧耗和躁动。 |
| 抗高血压与抗心律失常治疗 | 病变特异性儿科方案 | 在部分梗阻性或有症状路径中用于控制压力/心律负担。 |
| [antibiotics] | 操作前预防情境 | 部分高风险瓣膜病变在特定操作前可能需要预防方案。 |
临床判断应用
临床情景
一名 2 月龄婴儿出现喂养差、喂养时出汗、呼吸急促和新发响亮杂音。脉搏血氧接近边界值,体重增长低于预期趋势。
- 识别线索: 杂音伴喂养不耐受、呼吸做功增加和生长受限。
- 分析线索: 该模式提示具有血流动力学意义 CHD,并伴进行性心衰风险。
- 确定优先假设: 即时关注是氧输送不足和心肺工作负荷增加。
- 提出解决方案: 升级心脏科评估,优化喂养/氧合策略并密切监测灌注。
- 采取行动: 执行医嘱监测和支持干预,并快速沟通趋势变化。
- 评估结局: 氧合与喂养稳定性改善,病变特异治疗计划启动。
相关概念
- 生理适应与过渡 - 胎儿到新生儿循环转换构成出生后 CHD 生理框架。
- 先天性、遗传性与获得性并发症 - 多系统先天高风险新生儿的更广背景。
- 基础新生儿护理 - 包含危重 CHD 检出的普遍脉搏血氧筛查。
- 心血管与周围血管护理评估 - 杂音、灌注与血压比较评估框架。
- 心力衰竭 - 未修复或残余 CHD 负担的常见并发症路径。
- 先天性心脏病与 PPHN 相关肺动脉高压 - CHD 并发症包括肺血管压负荷过高和难治性低氧路径。
- 抗凝药物 - 部分高风险 CHD 路径需要血栓预防并行出血风险监测。
自我检测
- 无发绀型与发绀型 CHD 的主要血流动力学问题有何不同?
- 哪些线索提示高发绀发作并需要急诊升级处置?
- 为什么在主动脉缩窄筛查中,上下肢血压比较很重要?