Insuficiencia cardiaca
Puntos clave
- La insuficiencia cardiaca (HF, heart failure) es un gasto cardiaco disminuido por bombeo inefectivo, que suele causar disnea, fatiga, edema y congestion.
- Las causas comunes incluyen enfermedad arterial coronaria, infarto de miocardio, hipertension, enfermedad valvular y cardiomiopatia.
- El gasto cardiaco depende tanto de la frecuencia cardiaca como del volumen sistolico, y el volumen sistolico esta determinado por precarga, poscarga y contractilidad.
- HFrEF es el fenotipo de HF mas comun y suele vincularse con lesion por CAD/MI y estres de poscarga de larga data por hipertension no controlada.
- El triaje por fenotipo segun EF usa umbrales comunes: HFrEF ⇐40%, HFmrEF 41-49% con sintomas y HFpEF >=50% con sintomas.
- La clase funcional NYHA (I-IV) guia hallazgos basales esperados, riesgo de progresion e intensidad de cuidado.
- La insuficiencia cardiaca aguda descompensada (ADHF) se presenta con empeoramiento subito y requiere escalamiento rapido.
- Miocardiopatia periparto es una causa asociada al embarazo de insuficiencia cardiaca sistolica que requiere adaptaciones de seguridad materno-fetal.
- El manejo central combina terapia farmacologica, estrategias de sodio y liquidos, seguimiento de sintomas y seguimiento coordinado.
- La nutricion de prevencion secundaria debe combinar control de sodio con ingesta adecuada de proteinas para reducir riesgo de empeoramiento de edema relacionado con hipoalbuminemia.
- En HF, la carga farmacologica mas baja variedad de dieta pueden contribuir a deficits de micronutrientes (por ejemplo calcio, folato, magnesio, zinc y vitaminas C, D, E y K), por lo que la vigilancia nutricional y el seguimiento con nutricionista son relevantes para seguridad.
- En lactantes y ninos, los defectos cardiacos congenitos son un impulsor principal de HF y suelen presentarse como intolerancia a la alimentacion, diaforesis, retraso del crecimiento y signos de congestion.
Fisiopatologia
La HF se desarrolla cuando la funcion de bomba miocardica no puede cubrir las demandas de oxigenacion y perfusion tisular. El flujo hacia adelante reducido y las vias compensatorias de retencion de liquidos producen fatiga, congestion pulmonar y edema periferico. A medida que la enfermedad progresa, los clientes avanzan a lo largo de un continuo desde riesgo asintomatico hasta enfermedad terminal.
El gasto cardiaco es el producto de frecuencia cardiaca y volumen sistolico (CO = HR x SV), con gasto en reposo de adulto tipico alrededor de 4-5 L/min. El volumen sistolico esta modelado por precarga (llenado ventricular), poscarga (resistencia a la eyeccion) y contractilidad (fuerza de contraccion miocardica). La HF se desarrolla cuando estas relaciones ya no pueden mantener perfusion sistemica adecuada.
Las etiologias incluyen lesion isquemica por enfermedad arterial coronaria y MI, sobrecarga de presion por hipertension cronica, disfuncion valvular estructural y cardiomiopatia hereditaria o adquirida. Estos mecanismos alteran el llenado ventricular y/o la eyeccion y reducen la reserva de perfusion efectiva.
Los patrones de riesgo poblacional en HF incluyen alta carga de hipertension, cardiopatia isquemica, fibrilacion auricular y diabetes, con mayor ocurrencia observada en algunas poblaciones negras e hispanas. Esto respalda tamizaje temprano de tendencias de riesgo durante la valoracion cardiovascular rutinaria.
En vias HFrEF, la contractilidad reducida disminuye el desempeno de eyeccion y el flujo hacia adelante. CAD/MI puede reducir la entrega de oxigeno miocardico a miocitos, y la hipertension prolongada no controlada puede impulsar hipertrofia ventricular izquierda compensatoria que luego se descompensa y produce patrones de falla sistolica.
Las vias HFpEF estan impulsadas por rigidez ventricular y llenado alterado. En estos patrones, tanto la cantidad de sangre que llena el ventriculo como la cantidad eyectada pueden disminuir proporcionalmente, por lo que la EF medida puede mantenerse en rango preservado incluso cuando el gasto cardiaco esta reducido.
En embarazo tardio y en periodos tempranos de posparto, miocardiopatia periparto puede presentarse con nueva disfuncion sistolica y signos que pueden superponerse con molestias esperadas del embarazo. Esta superposicion puede retrasar el diagnostico a menos que se valoren con cuidado disnea, ortopnea, congestion pulmonar y tendencias hemodinamicas.
El estiramiento compensatorio puede aumentar brevemente el volumen sistolico (respuesta de Frank-Starling), pero la sobrecarga cronica de presion y volumen finalmente se vuelve desadaptativa. Con el tiempo, los ventriculos pueden hipertrofiarse o dilatarse con retroceso reducido y contractilidad mas debil, impulsando una carga persistente de sintomas de HF.
En poblaciones pediatricas, los defectos estructurales congenitos pueden producir sobrecarga temprana de presion o volumen que progresa a congestion pulmonar, congestion venosa sistemica y reserva reducida de gasto cardiaco. El deterioro clinico puede aparecer primero durante alimentacion y llanto porque la demanda energetica aumenta rapidamente en lactantes.
Clasificacion
- HF izquierda: Patron predominante de congestion pulmonar (disnea, ortopnea, crepitantes, tendencias de fraccion de eyeccion reducida).
- HF derecha: Patron predominante de congestion venosa sistemica (edema periferico, ascitis, hepatomegalia, JVD).
- HF por contexto de fraccion de eyeccion: HFrEF suele ser ⇐40%; HFmrEF suele ser 41-49% con sintomas; HFpEF suele ser >=50% con sintomas.
- Marco Stage A-D de ACC/AHA/HFSA: Stage A = en riesgo sin dano estructural/sintomas; Stage B = dano estructural sin sintomas; Stage C = dano estructural con sintomas; Stage D = enfermedad sintomatica avanzada con gran limitacion funcional/riesgo de hospitalizacion.
- NYHA Class I-IV: Clasificacion de estado funcional por limitacion de sintomas desde sin limitacion hasta sintomas en reposo.
- HF aguda descompensada (ADHF): Empeoramiento subito o gradual que requiere escalamiento ambulatorio urgente u hospitalizacion.
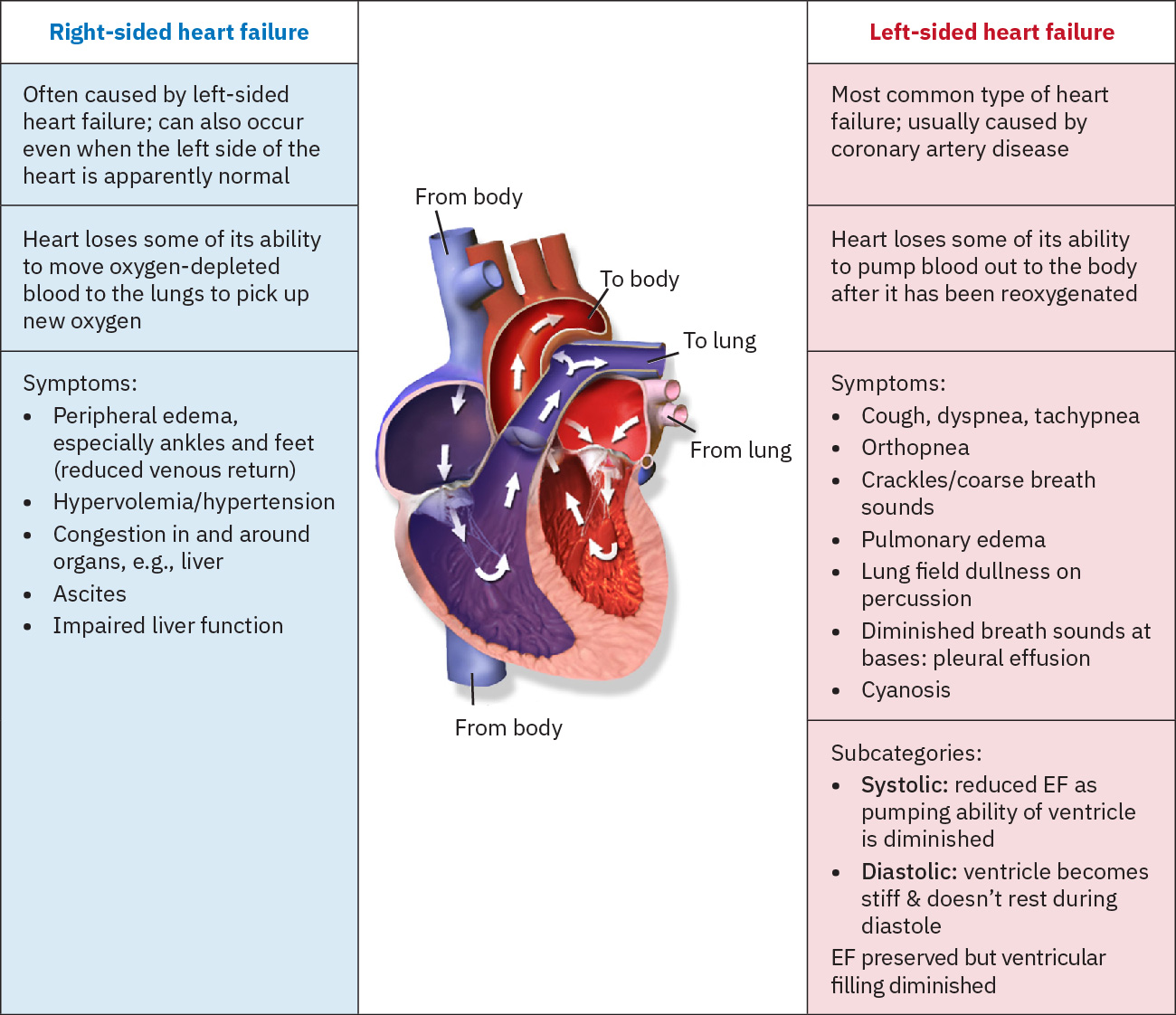 Illustration reference: OpenStax Clinical Nursing Skills Ch.18.2.
Illustration reference: OpenStax Clinical Nursing Skills Ch.18.2.
Valoracion de enfermeria
Enfoque NCLEX
Las preguntas priorizan distinguir hallazgos basales esperados de la descompensacion aguda que requiere notificacion inmediata al proveedor.
- Evalue estado basal versus estado actual para carga de edema, ruidos pulmonares, estado mental y funcion renal.
- Reconozca que los pacientes pueden subidentificar sintomas tempranos de HF; use historia focalizada mas examen fisico dirigido para cerrar esta brecha.
- Comience con indicios de inspeccion general: posicion del paciente, patron respiratorio, color de piel/palidez y estado mental basal.
- Evalue patrones de sintomas izquierdos y derechos, incluidos ortopnea/PND, distribucion de edema, ascitis y JVD.
- Caracterice hallazgos respiratorios y cardiovasculares por localizacion y calidad: ruidos pulmonares adventicios, color-consistencia-cantidad de tos/esputo, cambios de S1/S2, soplos, irregularidad del ritmo y calidad del pulso periferico.
- Gradue la tendencia de edema periferico cuando este presente (por ejemplo escala de profundidad de edema con fovea de 0 a 4+) y compare con hallazgos basales de extremidades.
- Evalue hallazgos de congestion liquida abdominal (ascitis, hepatomegalia, hepatoesplenomegalia), especialmente en patrones de falla derecha.
- Evalue clase funcional NYHA para contextualizar tolerancia esperada y detectar deterioro significativo.
- Evalue indicios de ADHF: empeoramiento de disnea, aumento de edema, crepitantes nuevos/peores, confusion y oliguria.
- Pese en condiciones consistentes (idealmente en la manana despues de orinar, misma ropa) y trate ganancia rapida como indicio de descompensacion (comunmente alrededor de 3 lb/dia o 5 lb/semana).
- Trate progresion de ortopnea (por ejemplo necesitar mas de dos almohadas o dormir erguido en reclinable) como evidencia de empeoramiento de congestion pulmonar.
- Escale esputo espumoso rosado o saturacion de oxigeno por debajo de alrededor de 92% con crepitantes como preocupacion de edema pulmonar agudo.
- En contextos de HF congenita pediatrica, evalue fatiga en la alimentacion, diaforesis durante tomas/llanto, crecimiento deficiente, pulsos perifericos disminuidos, hepatomegalia/distension abdominal, edema y patron de galope S3 extra.
- Escale palidez, letargo, bradicardia, apnea o movimiento espontaneo minimo como hallazgos de colapso cardiopulmonar inminente.
- Use valoracion estructurada de dolor toracico (por ejemplo PQRST) cuando se sospeche contribucion isquemica en deterioro de HF.
- Haga tendencia de diagnosticos usados en estudio y monitorizacion de HF: BNP (normal comunmente <100 pg/mL), congestion pulmonar/cardiomegalia en radiografia de torax, fraccion de eyeccion en ecocardiografia (normal comunmente alrededor de 55-60%, contexto hiperdinamico >70% con preocupacion de disfuncion diastolica y <40% con mayor riesgo de disritmia grave) y hallazgos de ritmo en ECG.
- Interprete BNP con tendencia seriada mas contexto clinico porque el estiramiento ventricular por hipervolemia generalmente eleva BNP con riesgo de empeoramiento de congestion.
- Siga tendencias de laboratorios adjuntos para severidad e impacto de comorbilidad: potasio, BUN/creatinina, hemoglobina A1C, enzimas hepaticas y TSH.
- Evalue apetito, saciedad temprana y patron de variedad de alimentos porque la ingesta repetida de baja variedad en HF puede aumentar riesgo de deficit de micronutrientes.
- Use contexto de EF con tendencias de volumen ventricular cuando esten disponibles (
SV = EDV - ESV,EF = SV/EDV) para interpretar desempeno contractil a lo largo del tiempo.
Intervenciones de enfermeria
- Priorice oxigenacion en empeoramiento agudo: coloque en posicion de Fowler alta y aplique oxigeno suplementario indicado para mantener saturacion en o por encima de 92%.
- Administre y monitorice de forma segura clases de medicamentos para HF y vigile efectos adversos, especialmente desequilibrio electrolitico por terapia diuretica.
- Use controles hemodinamicos frecuentes al administrar beta-bloqueadores, inhibidores ACE/ARB, diureticos y nitratos; suspenda y escale cuando no se cumplan parametros de seguridad indicados (por ejemplo pulso <60 bpm).
- En descompensacion severa de bajo gasto (por ejemplo contextos pos-MI o poscirugia cardiaca), prepare soporte temporal con balon intraaortico y monitorice sangrado en acceso femoral mas cambios de pulso distal.
- Concilie con cuidado regimenes modificadores de RAAS; evite combinaciones simultaneas de inhibidor ACE + ARB + ARNI salvo que un protocolo de transicion por especialista dirija de forma explicita el momento y la sustitucion.
- Ensene automanejo de sintomas y umbrales de reporte urgente para reducir ingresos prevenibles por ADHF.
- Refuerce estrategia dietaria baja en sodio (objetivo comunmente <2 g/dia), peso diario, registro de presion arterial y adherencia al seguimiento.
- Ensene habilidades practicas de control de sodio: leer etiquetas nutricionales, rastrear ingesta diaria y reducir alimentos procesados/rapidos/enlatados altos en sodio.
- Para pacientes en vias modificadoras de RAAS y ahorradoras de potasio, refuerce evitar dietas altas en potasio/sustitutos de sal cuando el riesgo de potasio este elevado.
- Ensene planes de restriccion de liquidos cuando se indiquen (a menudo menos de alrededor de 1.5-2 L/dia en contextos de HF avanzada o edema pulmonar).
- Para clientes con fatiga o ingesta limitada por disnea, use comidas pequenas densas en nutrientes y estrategias de preparacion de comidas de menor esfuerzo con colaboracion de nutricionista.
- En patrones persistentes de ingesta deficiente o baja variedad, coordine revision nutricional enfocada en micronutrientes y considere planificacion de suplementacion dirigida por proveedor.
- Realice/ayude en pesos diarios o semanales segun indicacion, monitorice ingresos/egresos y aplique medias de compresion si estan prescritas.
- Escale de inmediato ante dolor toracico subito, disnea severa o nuevo esputo espumoso blanco/rosado.
- Ensene prioridades de modificacion de riesgo al alta: cese de tabaquismo, ingesta reducida o nula de alcohol, progresion gradual de actividad aerobica y adherencia a planes de seguimiento.
- Refuerce vacunas recomendadas (influenza, COVID-19 y neumococica) para reducir riesgo de recurrencia de HF desencadenada por infeccion.
- Fomente balance actividad-descanso, posicion para dormir/cabecera elevada por ortopnea, cese de tabaquismo y participacion en rehabilitacion cardiaca a traves de transiciones asistenciales.
- Agrupe cuidados y periodos de descanso programados para reducir fatiga y carga cardiaca.
- Apoye afrontamiento psicosocial y derive a recursos de salud mental y grupos de apoyo cuando la carga de enfermedad afecte adherencia y calidad de vida.
- En vias pediatricas de HF congenita, prepare planes farmacologicos por clase (diureticos de asa/diureticos tiazidicos, terapia con inhibidor ACE, antagonista de aldosterona, beta-bloqueador, inotropo, antiarritmico) con vigilancia estrecha de ritmo y electrolitos.
- Para vias pediatricas con digoxina, cuente pulso apical durante un minuto completo antes de dosificar, suspenda y notifique al proveedor cuando la frecuencia cardiaca apical del lactante sea menor de 100 bpm (o por debajo de parametros especificos por edad indicados) y monitorice indicios de toxicidad como nausea, vomito, bradicardia o disritmia.
- Haga seguimiento estrecho de potasio y magnesio en ninos que reciben digoxina mas terapia diuretica porque el agotamiento de electrolitos aumenta riesgo de toxicidad.
- Coordine seguimiento frecuente y escalamiento cuando se requiera correccion de defecto congenito o evaluacion a nivel de trasplante por deterioro terminal.
- Use objetivos de evaluacion orientados a SMART: saturacion de oxigeno >=92%, capacidad para completar ADL agrupadas con menos disnea, edema ⇐2+, estado estable de peso/liquidos y conciliacion farmacologica alineada con ordenes activas.
Riesgo de escalamiento por ADHF
Empeoramiento de disnea, progresion de edema, confusion y descenso de diuresis pueden indicar descompensacion aguda que requiere escalamiento urgente.
Farmacologia
| Clase de farmaco | Ejemplos | Consideraciones clave de enfermeria |
|---|---|---|
| Terapia diuretica | uso por clase en HF | Reduce congestion; monitorice peso diario, diuresis, potasio, BUN/creatinina y tolerancia hemodinamica. Administre furosemida IV lentamente para reducir riesgo de ototoxicidad. |
| Terapia con inhibidor ACE, ARB y ARNI | uso por clase en HF | Modifica vias RAAS para reducir carga de presion y remodelado adverso; monitorice presion arterial, funcion renal y tendencias de potasio. |
| Terapia beta-bloqueadora | metoprolol (beta-1 selectivo), carvedilol (no selectivo) | Disminuye la frecuencia y puede mejorar llenado ventricular; monitorice intolerancia, riesgo de broncoespasmo en enfermedad de via aerea reactiva y empeoramiento clinico. |
| Terapia antagonista de aldosterona | uso por clase en HF | Apoya reduccion de liquidos; monitorice tendencias de electrolitos y funcion renal. |
| sodium-glucose-cotransporter-2-inhibitors(terapia con inhibidor SGLT2) | uso por clase en HFrEF | Clase originalmente enfocada en diabetes ahora usada en vias de HF; monitorice estado de volumen y tolerabilidad. |
| [ivabradine] y vias adjuntas hidralazina/isosorbide | uso seleccionado en HFrEF sintomatica tras optimizacion de primera linea | Apunta a reduccion de frecuencia cardiaca o de poscarga cuando persisten sintomas; monitorice bradicardia e hipotension. |
| Terapia inotropica | [digoxin] y uso por clase en contexto agudo/avanzado | Apoya contractilidad en casos seleccionados; requiere monitorizacion hemodinamica estrecha. |
Aplicacion del juicio clinico
Escenario clinico
Un paciente con HF cronica basal NYHA Class II reporta aumento de 3 lb en una noche, empeoramiento de disnea y nuevo edema de tobillo con diuresis disminuida.
- Reconocer indicios: Aumento rapido de peso, empeoramiento respiratorio, progresion de edema y oliguria indican aceleracion de retencion de liquidos.
- Analizar indicios: Los hallazgos sugieren transicion desde basal cronica hacia ADHF.
- Priorizar hipotesis: La prioridad inmediata es prevenir deterioro respiratorio y de perfusion.
- Generar soluciones: Escalar de forma oportuna, intensificar monitorizacion e implementar intervenciones indicadas de oxigeno/diureticos.
- Actuar: Comunicar sin demora datos de tendencia y hallazgos de reevaluacion al proveedor.
- Evaluar resultados: La disnea mejora con saturacion de oxigeno >=92%, el edema tiende a ⇐2+, la diuresis mejora y los pesos se estabilizan.
Conceptos relacionados
- enfermedad arterial coronaria - La lesion miocardica isquemica es una causa comun de HF y un impulsor de progresion.
- sistema cardiovascular - La fisiologia cardiovascular central explica falla de flujo hacia adelante y patrones de congestion.
- valoracion de enfermeria cardiovascular y vascular periferica - Los hallazgos estructurados de examen apoyan reconocimiento temprano de descompensacion.
- sobrecarga de volumen de liquidos e hipervolemia - Las vias de retencion de liquidos se superponen con el manejo de edema y congestion pulmonar.
- inhibidores del receptor de angiotensina y neprilisina - Las vias ARNI son opciones de terapia HFrEF dirigidas por guia con monitorizacion de seguridad dedicada.
- inhibidores SGLT2 - inhibidores SGLT2 apoyan resultados en HF mediante diuresis osmotica y reduccion de carga de trabajo ventricular.
- ivabradina - La inhibicion de corriente If puede usarse como estrategia adjunta de frecuencia cardiaca en vias HFrEF estables seleccionadas.
- defectos cardiacos congenitos: patrones acianoticos y cianoticos - Las lesiones estructurales pediatricas son causas ascendentes comunes de HF infantil.
- hipertension pulmonar en cardiopatia congenita y HPPN - La sobrecarga de presion vascular pulmonar puede coexistir y empeorar trayectorias de HF.
- digoxina - Via de inotropo de alta alerta en planes seleccionados de insuficiencia cardiaca pediatrica.
- miocardiopatia periparto - La disfuncion sistolica asociada al embarazo puede presentarse como HF aguda o progresiva.
- programas de reduccion de reingreso HRRP y compra basada en valor - La confiabilidad de alta y seguimiento afecta de forma importante resultados de HF a 30 dias.
Autoevaluacion
- Que hallazgos distinguen HF cronica esperada de HF aguda descompensada?
- Como cambia la clasificacion NYHA las expectativas de valoracion de enfermeria y los umbrales de escalamiento?
- Que indicios de monitorizacion en el hogar deben activar contacto con el proveedor el mismo dia en automanejo de HF?