Indicadores de signos vitales del funcionamiento fisiologico y la homeostasis
Puntos clave
- Los signos vitales son marcadores interdependientes del equilibrio fisiologico y del deterioro temprano.
- La interpretacion debe combinar rangos normales, variacion por edad, tendencia basal y contexto actual.
- El dolor se valora comunmente junto con signos vitales porque puede cambiar frecuencia cardiaca, patron respiratorio y presion arterial.
- Las enfermeras deben volver a verificar y validar lecturas inesperadas antes de actuar sobre un solo valor anormal.
- Los marcos de alerta temprana (por ejemplo MEWS con puntuacion de conciencia) apoyan decisiones oportunas de escalamiento.
- Los patrones combinados de signos vitales proporcionan una imagen practica del estado circulatorio, respiratorio y neurologico.
- En adultos mayores, la temperatura basal puede ser mas baja, por lo que lecturas en rango alto-normal aun pueden indicar infeccion clinicamente importante.
Fisiopatologia
La homeostasis es el proceso de autorregulacion del cuerpo a traves del control de temperatura, oxigenacion, circulacion y ventilacion. Los signos vitales son indicadores de cabecera de si esa regulacion esta estable o amenazada. El control autonomico central (incluyendo vias de medula oblongata) y los circuitos perifericos de retroalimentacion quimiorreceptor/barorreceptor (por ejemplo vias carotideas y renales) moldean de forma continua estas tendencias de signos vitales.
Un cambio en un signo vital puede causar cambios compensatorios en otros. Por ejemplo, dolor o ansiedad pueden aumentar pulso y presion arterial, mientras la hipoxemia puede aumentar esfuerzo respiratorio y frecuencia cardiaca antes de que aparezca una desaturacion tardia. La hipoxemia se refiere a oxigeno reducido en sangre arterial, mientras la hipoxia se refiere a entrega insuficiente de oxigeno a nivel tisular; deficits prolongados pueden causar lesion isquemica en organos sensibles al oxigeno. Como los signos vitales anormales no son especificos de dolor, la interpretacion debe combinarse con reporte subjetivo y hallazgos conductuales; la normalizacion postintervencion apoya efecto analgesico pero no confirma que el dolor sea la unica causa. En termorregulacion, el control hipotalamico impulsa vasodilatacion/sudoracion para perdida de calor y escalofrios para generacion de calor; la variacion circadiana y metabolica debe considerarse antes de etiquetar pequenos cambios de temperatura como patologicos.
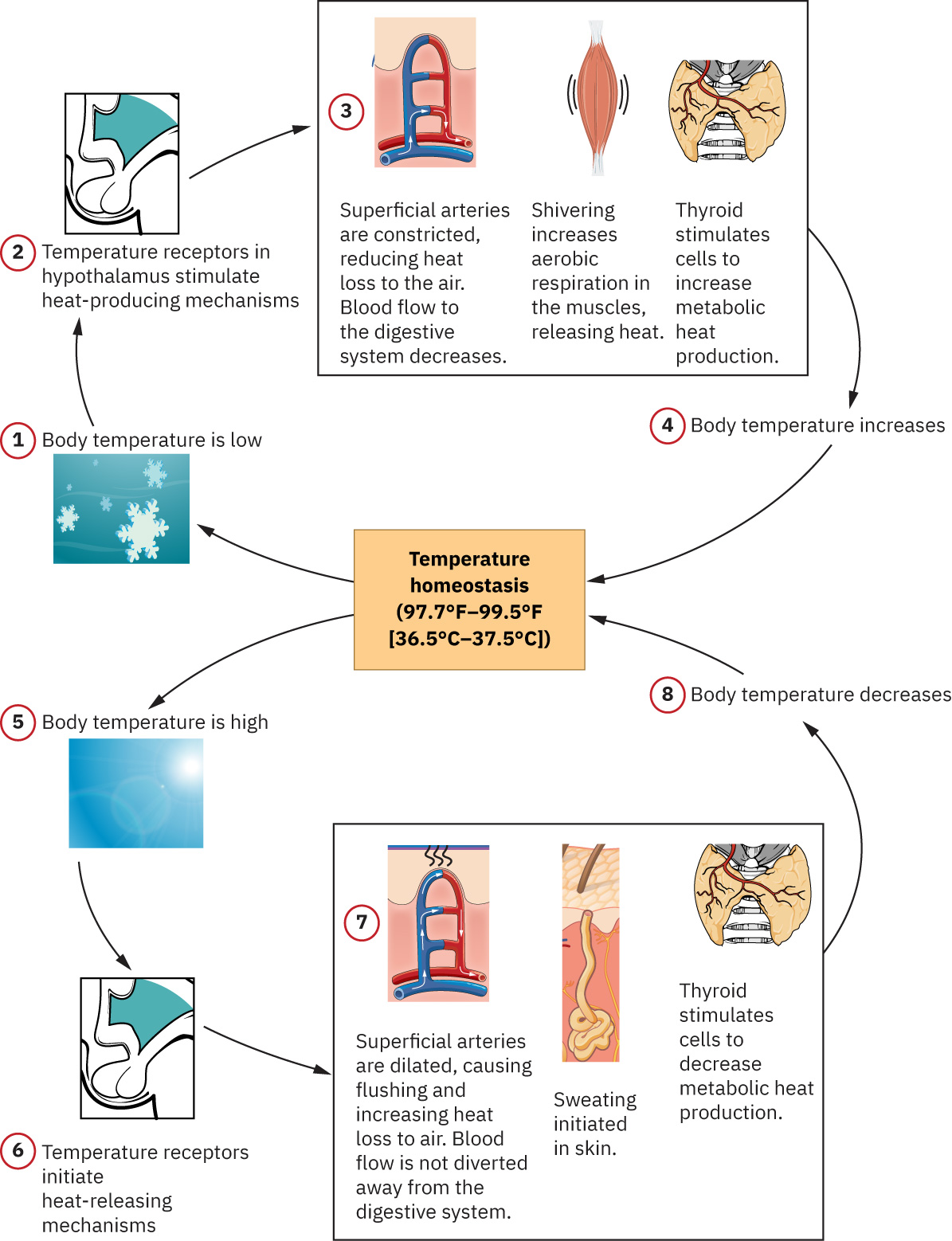 Illustration reference: OpenStax Fundamentals of Nursing Ch.7.1.
Illustration reference: OpenStax Fundamentals of Nursing Ch.7.1.
Los extremos severos de temperatura deben interpretarse como inestabilidad de alto riesgo: temperatura central por encima de 105.8 F (41 C) sugiere hipertermia y por debajo de 95 F (35 C) sugiere hipotermia, a menudo por estresores externos de exposicion y no por fluctuacion circadiana rutinaria.
Una temperatura por encima de 100.4 F (38 C) es pirexia (fiebre); un paciente con fiebre esta febril y el retorno a rango normal es estado afebril.
Las transiciones hormonales (por ejemplo cambio de estrogeno relacionado con menopausia) pueden alterar sensibilidad termorreguladora y percepcion de inestabilidad termica.
Para interpretar el pulso, el gasto cardiaco se define como CO = SV x HR (volumen sistolico por frecuencia cardiaca). Cuando el volumen sistolico es fuerte (por ejemplo atletas entrenados), la frecuencia cardiaca en reposo puede ser menor manteniendo un gasto adecuado. En el extremo opuesto, taquicardia severa puede reducir tiempo de llenado ventricular, disminuir volumen sistolico y finalmente reducir gasto cardiaco efectivo pese a un pulso rapido.
El patron respiratorio tambien refleja compensacion acido-base: la acidosis no pulmonar suele impulsar taquipnea/hiperventilacion para eliminar CO2, mientras la alcalosis no pulmonar puede presentarse con hipoventilacion/bradipnea.
Las tendencias de presion arterial reflejan interaccion de contractilidad cardiaca, tono/diametro vascular y volumen sanguineo circulante; hipotension abrupta con taquicardia debe activar evaluacion de fisiologia de shock.
La presion de pulso (sistolica menos diastolica) y la presion arterial media (MAP) agregan contexto de perfusion; una MAP sostenida por debajo de alrededor de 60 mmHg aumenta riesgo de isquemia por flujo tisular inadecuado.
El intercambio de calor con el entorno ocurre por cuatro vias practicas que influyen en tendencias de temperatura de cabecera e intervenciones de confort:
- Conduccion: Transferencia por contacto directo (por ejemplo compresas de hielo, contacto con esponja tibia, mantas de enfriamiento), por lo general una fraccion pequena de la perdida total de calor.
- Conveccion: Transferencia por corriente de aire o agua (por ejemplo ventilador, exposicion al viento, flujo de aire acondicionado), que puede acelerar perdida de calor en pacientes expuestos.
- Radiacion: Transferencia por ondas infrarrojas sin contacto directo (por ejemplo exposicion solar, calentadores radiantes, fuentes de calor de la habitacion), a menudo el componente pasivo mayor de transferencia.
- Evaporacion: Perdida de calor cuando el agua pasa a vapor (por ejemplo sudoracion), fuertemente afectada por humedad ambiental.
Clasificacion
- Indicadores termorreguladores: Patrones de temperatura y fiebre/hipotermia.
- Indicadores de perfusion: Tendencias de frecuencia/ritmo/fuerza de pulso y presion arterial.
- Indicadores de ventilacion y oxigenacion: Tendencia de frecuencia/calidad respiratoria y SpO2.
- Indicadores integrados de malestar: Contexto de dolor y sintomas que afecta todos los dominios.
- Indicadores de estado de conciencia: Tendencias de alerta y respuesta vinculadas a AVPU/GCS que modifican riesgo de deterioro.
- Clase de puntaje de escalamiento: Modified Early Warning Score (MEWS) combina signos vitales e indicios de conciencia para activar niveles de respuesta.
Valoracion de enfermeria
Enfoque NCLEX
Las decisiones prioritarias enfatizan interpretacion de tendencias y verificacion inmediata de anormalidades inesperadas.
- Valore cada signo vital con exactitud de via/metodo y temporizacion estandarizada.
- Use objetivos contextuales de SpO2: la mayoria de adultos
94-98%; perfiles seleccionados de hipercapnia cronica (por ejemplo algunos pacientes con COPD) pueden usar objetivos ordenados mas bajos como88-92%. - Verifique que tamano y configuracion del equipo sean apropiados para el paciente (especialmente tamano de manguito de BP y ajuste del sensor).
- Revise tendencias previas, historia clinica y parametros de monitorizacion ordenados antes de interpretar.
- Compare hallazgos con rangos especificos por edad y linea basal del paciente.
- En flujos pediatricos, anticipe tamizaje rutinario de presion arterial desde alrededor de los 3 anos (antes con preocupaciones de riesgo cardiaco) e interprete BP pediatrica por normas especificas de edad, talla y sexo.
- Valore factores de contexto como actividad, dolor, ansiedad, medicamentos y entorno.
- Valore la cadencia de monitorizacion requerida por entorno y agudeza (por ejemplo intervalos rutinarios de cuidado agudo, vigilancia de alta frecuencia en cuidado critico, controles por visita ambulatoria o cronogramas diarios/segun necesidad en cuidado de larga estancia).
- Valore riesgos de exposicion que amplifican perdida o ganancia de calor (por ejemplo ropa insuficiente en entornos frios/ventosos, calor ambiental alto, piel mojada prolongada).
- Interprete el pulso por caracteristicas de
frecuencia,ritmoyvolumen, no solo frecuencia. - Valore igualdad del pulso entre lados cuando este clinicamente indicado y evite palpacion carotidea bilateral simultanea.
- En neonatos, especialmente pretermino, trate temperatura baja como alto riesgo porque la respuesta inmadura de escalofrio y la reserva limitada de grasa parda reducen capacidad de generacion de calor.
- En adultos mayores, monitorice cambio del estado mental (confusion, desorientacion, agitacion) como posible indicio de deterioro relacionado con temperatura.
- Considere temporalidad del ciclo menstrual, carga de ejercicio y activacion emocional al interpretar elevacion termica leve.
- Vincule anormalidades de pulso con impulsores fisiologicos probables como fiebre/hipertiroidismo, hipoxemia, hipovolemia, insuficiencia cardiaca estructural y trastornos de conduccion electrica.
- Respete limitaciones de sitio/via impulsadas por antecedentes (por ejemplo precauciones de brazo postmastectomia, exclusiones de sitio por heridas, contraindicaciones de via oral).
- Valore combinaciones de patrones preocupantes (por ejemplo hipotension con taquicardia).
- Siga calidad del patron respiratorio (frecuencia, ritmo, profundidad) e identifique anormalidades de alto riesgo como episodios de apnea, patron de Kussmaul o ciclos de Cheyne-Stokes.
- En recien nacidos y lactantes, cuente respiraciones por un minuto completo en calma; la frecuencia respiratoria del recien nacido suele estar alrededor de
30-60/miny varia con el estado de sueno-vigilia. - En lactantes que son respiradores nasales obligados, valore permeabilidad nasal porque congestion u oclusion puede empeorar rapidamente la dificultad respiratoria.
- Trate la disnea con uso de musculos accesorios, postura de tripod o ortopnea como indicios de escalamiento para posible descompensacion respiratoria o cardiopulmonar.
- Use expectativas pediatricas de saturacion de oxigeno de alrededor de
95-100%en la mayoria de ninos, salvo que se ordene un objetivo alterno especifico. - Valore si una lectura puede ser artefacto tecnico y requiere medicion repetida.
- Reconozca limitaciones de pulsioximetria en anemia severa, perfusion periferica reducida y contextos de exposicion a dishemoglobinemia (por ejemplo monoxido de carbono), y escale a pruebas confirmatorias cuando lectura y presentacion no concuerdan.
- Cuando este disponible, calcule y siga tendencia de MEWS con cada conjunto de signos vitales anormales o preocupacion neurologica.
- Integre hallazgos de nivel de conciencia (estado A&O, AVPU o GCS) con lecturas fisiologicas en lugar de interpretar signos vitales en aislamiento.
Intervenciones de enfermeria
- Vuelva a verificar valores anormales usando tecnica correcta y metodo/sitio alterno cuando se necesite.
- Valide valores monitorizados electronicamente con valoracion manual cuando las lecturas sean inconsistentes con la presentacion clinica.
- Escale cambios validados de alto riesgo de forma oportuna segun protocolo del centro.
- Priorice valoracion urgente para temperaturas inesperadamente bajas en pacientes con riesgo de infeccion, especialmente en extremos de edad.
- Documente con claridad valor, metodo, contexto y accion de seguimiento.
- Coordine intervenciones dirigidas a sintomas y causa en lugar de tratar numeros aislados.
- Eduque a pacientes sobre rangos esperados, signos de alerta y cuando notificar a proveedores.
- Trate la cadencia ordenada como minimo; obtenga un conjunto completo adicional de signos vitales siempre que cambie el estado o surja preocupacion de paciente/familia/equipo.
- Cuando la toma se delega, verifique calidad de datos y mantenga responsabilidad RN por decisiones de interpretacion y escalamiento.
- Si se sospecha falla del dispositivo, retire equipo de uso, etiquete de forma adecuada y envie para evaluacion tecnica/biomedica.
- Use respuesta escalonada de MEWS como guia practica cuando se adopte localmente:
0-1: monitorizacion rutinaria2-3: aumentar frecuencia de monitorizacion (a menudo q2h) y considerar comunicacion con proveedor si persiste4-6: notificar proveedor y aumentar monitorizacion (a menudo por hora)>=7: activar ruta de respuesta rapida/emergencia segun politica
Error de lectura unica
Actuar sobre un valor atipico no validado puede retrasar cuidado apropiado o activar intervencion innecesaria.
Farmacologia
Muchos medicamentos alteran signos vitales (por ejemplo beta blockers que afectan pulso y presion arterial). La interpretacion de tendencias debe incluir el perfil farmacologico actual antes de concluir deterioro.
Aplicacion del juicio clinico
Escenario clinico
Un paciente presenta nueva dificultad respiratoria, piel palida, taquicardia y presion arterial mas baja que la linea basal.
- Reconocer indicios: Multiples cambios de signos vitales vinculados sugieren inestabilidad.
- Analizar indicios: Los hallazgos indican posible compromiso de perfusion y oxigenacion.
- Priorizar hipotesis: La prioridad inmediata es validar lecturas y prevenir deterioro.
- Generar soluciones: Repetir signos vitales, reevaluar esfuerzo respiratorio y escalar con rapidez.
- Tomar accion: Notificar proveedor/respuesta rapida segun protocolo e iniciar cuidado de apoyo.
- Evaluar resultados: La tendencia de estabilizacion confirma efectividad de la intervencion.
Conceptos relacionados
- medicion de temperatura corporal por multiples vias - La seleccion de via y tecnica afecta validez de temperatura.
- medicion del pulso radial - Tendencias de frecuencia y ritmo del pulso apoyan analisis de perfusion.
- medicion de respiraciones - La calidad y frecuencia respiratoria aportan indicios tempranos de compromiso.
- medicion de presion arterial por metodos manuales y automaticos - El metodo correcto de manguito es esencial para decisiones de perfusion.
- medicion de saturacion de oxigeno con pulsioximetria - La interpretacion de SpO2 requiere conciencia de artefactos.
Autoevaluacion
- Por que las enfermeras deben interpretar signos vitales como patron y no como valores aislados?
- Que factores pueden producir una lectura anormal falsa que requiera nueva verificacion?
- Como puede el dolor alterar al menos tres indicadores adicionales de signos vitales?