Sistema cardiovascular
Puntos clave
- El sistema cardiovascular incluye el corazon, la sangre y los vasos sanguineos que entregan oxigeno/nutrientes y eliminan desechos.
- La composicion de la sangre (globulos rojos, globulos blancos, plaquetas, plasma) vincula el transporte de oxigeno, la defensa del huesped y el soporte de coagulacion con la estabilidad cardiovascular.
- El corazon se ubica en el mediastino; las camaras derechas reciben y envian sangre desoxigenada a los pulmones, mientras que el ventriculo izquierdo es la bomba sistemica principal.
- Arterias, capilares y venas forman la red de transporte que vincula el metabolismo tisular y la funcion de organos.
- Las venas son vasos de retorno de menor presion y las venas de mayor calibre usan valvulas para apoyar flujo unidireccional hacia el corazon.
- Las venas sistemicas tambien funcionan como reservorios de sangre; la venoconstriccion puede movilizar la reserva venosa hacia la circulacion central cuando aumenta la demanda.
- La estimulacion simpatica aumenta frecuencia cardiaca y contractilidad, mientras que la entrada parasimpatica reduce la frecuencia cardiaca.
- La autorregulacion tisular local y las vias endocrinas (incluyendo senalizacion RAAS y ADH) ajustan el tono arteriolar y la presion arterial.
- La arterioesclerosis y la aterosclerosis aumentan la rigidez vascular y el estrechamiento luminal, elevando la poscarga y el riesgo de perfusion a largo plazo.
- El envejecimiento y el cambio aterosclerotico reducen la reserva de perfusion y aumentan el riesgo de caidas, edema, ictus y eventos miocardicos.
- La enfermedad cardiovascular es la principal causa global de muerte, con mas de 19 millones de muertes al ano.
Fisiopatologia
La funcion cardiovascular depende de la coordinacion entre bombeo cardiaco e integridad vascular para mantener la perfusion tisular y la eliminacion de desechos. La sangre oxigenada se distribuye por arterias hacia capilares, donde ocurre el intercambio, y luego retorna por venas para recirculacion y filtracion basada en organos. Este papel de transporte se integra con otros sistemas de organos: los pulmones apoyan el intercambio gaseoso, el sistema gastrointestinal apoya la disponibilidad de nutrientes, los rinones influyen en la regulacion de volumen y presion, y las vias linfaticas retornan liquido intersticial a la circulacion.
El corazon tiene cuatro camaras (auriculas derecha/izquierda y ventriculos derecho/izquierdo) y estructura en capas (endocardio, miocardio e interfaz epicardica-pericardica externa). La contraccion auricular llena los ventriculos y luego la contraccion ventricular impulsa la circulacion pulmonar y sistemica. Las arterias coronarias irrigan el miocardio, y la perfusion coronaria ocurre principalmente durante la diastole. Anatomicamente, la base cardiaca se alinea cerca del tercer cartilago costal y el apex se ubica a la izquierda del esternon cerca de la region intercostal cuarta-quinta, lo que ayuda a guiar una auscultacion precordial precisa. Las valvulas cardiacas preservan el flujo unidireccional: las valvulas AV (tricuspide derecha, mitral izquierda) se abren de auriculas a ventriculos y se cierran durante la sistole ventricular para limitar la regurgitacion, mientras que las valvulas semilunares (pulmonar derecha, aortica izquierda) se abren durante la eyeccion ventricular y se cierran en relajacion. La secuencia de flujo es auricula derecha → valvula tricuspide → ventriculo derecho → valvula pulmonar → pulmones → auricula izquierda → valvula mitral → ventriculo izquierdo → valvula aortica → circulacion sistemica.
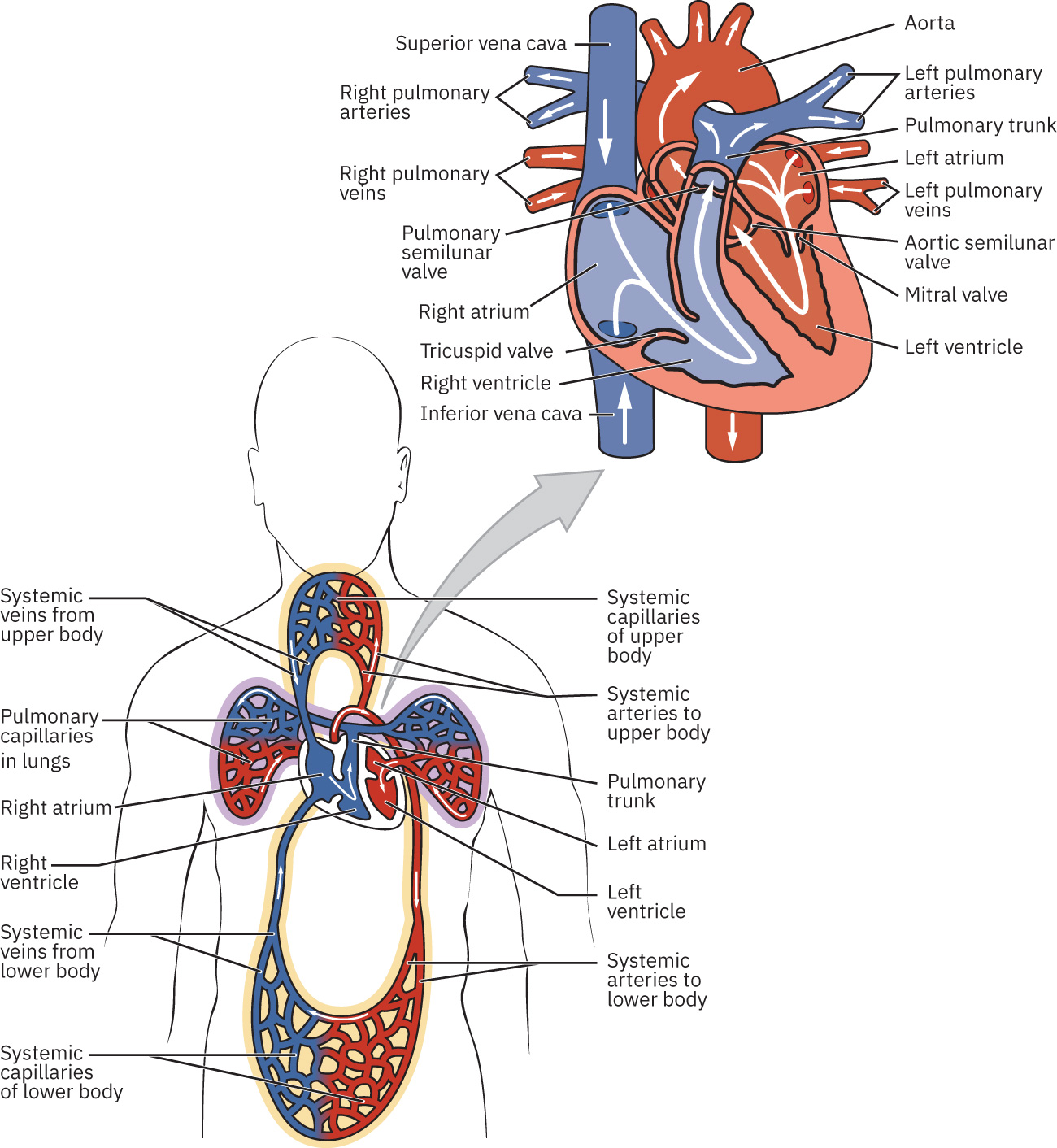 Illustration reference: OpenStax Clinical Nursing Skills Ch.18.2.
Illustration reference: OpenStax Clinical Nursing Skills Ch.18.2.
La estructura pericardica incluye pericardio fibroso y pericardio seroso (capa parietal mas capa visceral/epicardio). La cavidad pericardica entre capas contiene liquido lubricante (a menudo alrededor de 15-50 mL en el marco anatomico adulto referenciado) que reduce la friccion durante el movimiento cardiaco. Las capas de la pared cardiaca de superficial a profunda son epicardio, miocardio y endocardio. El miocardio es la capa mas gruesa y el tejido contractil principal; el endocardio es un revestimiento endotelial continuo con el endotelio vascular y tambien cubre valvulas cardiacas. La orientacion de fibras miocardicas no es lineal; la arquitectura muscular en espiral y en figura de ocho apoya la compresion eficiente de camaras y la eyeccion hacia adelante. La pared del ventriculo izquierdo es normalmente mas gruesa y musculosa que la derecha porque debe generar mayor presion para vencer la resistencia vascular sistemica (contexto arterial aproximado de 90 mm Hg), mientras que el ventriculo derecho bombea al circuito pulmonar de menor resistencia (contexto aproximado de 8-20 mm Hg).
La circulacion sistemica y la pulmonar son bucles vinculados: el flujo pulmonar envia sangre a los pulmones para intercambio gaseoso, y el flujo sistemico distribuye sangre oxigenada a tejidos antes del retorno venoso. Las venas contienen una gran porcion del volumen circulante en basal y pueden desplazar sangre de reserva hacia el centro por venoconstriccion. En el marco fisiologico, las venas sistemicas contienen cerca de 64% del volumen sanguineo en basal, con alrededor de 21% de la sangre venosa en redes venosas del higado, medula osea y sistema tegumentario. La via de flujo vascular sigue arterias → arteriolas → capilares → venulas → venas. Los liquidos se mueven a lo largo de gradientes de presion, por lo que los cambios de presion en camaras y vasos durante el ciclo cardiaco dirigen la sangre hacia adelante. Durante la diastole, el retorno venoso llena las auriculas y la sangre pasa de forma pasiva a los ventriculos; la sistole auricular aumenta el llenado ventricular y la sistole ventricular luego eyecta sangre al tronco pulmonar y la aorta.
El control neurohormonal ajusta la perfusion de manera continua. La estimulacion simpatica aumenta frecuencia cardiaca y contractilidad, mientras que la actividad parasimpatica disminuye la frecuencia cardiaca. Las senales endocrinas tambien influyen en tono vascular y volumen circulante: epinefrina y norepinefrina apoyan la redistribucion de flujo sanguineo a corto plazo, y la senalizacion RAAS/ADH aumenta la vasoconstriccion y la retencion de liquidos cuando cae la presion de perfusion. La senalizacion catecolaminergica tambien apoya vasodilatacion coronaria en estados de demanda, mejorando el flujo sanguineo miocardico. La homeostasis cardiovascular tambien incluye asignacion dinamica de recursos: tejidos activos (por ejemplo musculo en ejercicio) reciben mayor flujo, mientras que organos como el cerebro mantienen una perfusion basal fuerte. El transporte sanguineo apoya el equilibrio acido-base/agua al entregar oxigeno, nutrientes y hormonas y al remover subproductos metabolicos, incluido dioxido de carbono. Los roles protectores estan integrados en componentes circulantes: los leucocitos apoyan defensa del huesped y las plaquetas con proteinas de coagulacion forman barreras hemostaticas ricas en fibrina despues de lesion vascular. La termorregulacion es en parte vascular: la vasodilatacion cutanea promueve perdida de calor en estados calidos, mientras que la desviacion de sangre lejos de la piel en estados frios preserva la temperatura central pero aumenta el riesgo de congelacion en extremidades. El corazon adulto conserva automaticidad electrica intrinseca. La actividad marcapasos mas rapida, usualmente desde el nodo sinoauricular, establece el ritmo sinusal y se propaga por el nodo AV, haz de His, ramas del haz y fibras de Purkinje. El retraso nodal AV permite que la contraccion auricular complete el llenado ventricular antes de la despolarizacion ventricular. Luego, la conduccion rapida de Purkinje apoya contraccion ventricular coordinada de apex a base para una eyeccion eficiente hacia la aorta y el tronco pulmonar. La autorritmicidad de celulas de conduccion cardiaca depende de flujo ionico ciclico: entrada lenta de sodio (prepotencial) hasta el umbral, despolarizacion impulsada por calcio y repolarizacion mediada por potasio de regreso hacia el basal. Las celulas contractiles cardiacas difieren de las marcapasos: mantienen un potencial de reposo mas estable, luego pasan por despolarizacion rapida, meseta mediada por calcio y repolarizacion. La meseta y los periodos refractarios prolongados apoyan la eyeccion mecanica efectiva y ayudan a prevenir reexcitacion prematura que comprometeria la perfusion. El calcio tiene doble funcion en este proceso: apoya el comportamiento de meseta/refractario y habilita de forma directa la interaccion actina-miosina mediante regulacion troponina-tropomiosina durante la contraccion. El acoplamiento excitacion-contraccion incluye entrada de calcio tipo L y liberacion de calcio del reticulo sarcoplasmico (via receptores de rianodina), lo que amplifica el calcio citoplasmatico y desencadena la fuerza de deslizamiento actina-miosina. La jerarquia de marcapasos es clinicamente importante: el nodo SA suele impulsar el ritmo mas rapido, con marcapasos de respaldo mas lentos desde el nodo AV y estructuras distales His-Purkinje si falla la senalizacion proximal. La alteracion de electrolitos, en especial hipocalemia, aumenta el riesgo de disritmias y debe corregirse rapido cuando aparece inestabilidad de conduccion. El sodio, calcio o magnesio bajos concurrentes pueden desestabilizar aun mas la conduccion y debilitar la contraccion mecanica, empeorando la perfusion. Cuando una bradicardia clinicamente significativa causa inestabilidad, las prioridades inmediatas incluyen soporte respiratorio y cardiovascular, monitorizacion rapida y escalamiento urgente al proveedor mientras se evalua causas reversibles.
El volumen intravascular es un determinante central de presion arterial y perfusion. Las relaciones hemodinamicas avanzadas incluyen CO = HR x SV, CI = CO/BSA y SV = EDV - ESV; estas tendencias son especialmente relevantes en monitorizacion de cuidados criticos cuando la compensacion es inestable. La presion arterial media se vincula con flujo y resistencia (MAP aumenta cuando CO y/o la resistencia vascular sistemica aumentan), por lo que los cambios de frecuencia cardiaca o volumen sistolico pueden alterar de forma directa la presion de perfusion. Los rangos de referencia comunes usados en este contexto incluyen CO de alrededor de 4-8 L/min, CI de alrededor de 2.5-4 L/min/m^2 y HR en reposo de alrededor de 60-100 bpm.
El volumen sistolico esta determinado por precarga, contractilidad y poscarga. La fraccion de eyeccion (EF = SV/EDV) describe la proporcion de sangre ventricular eyectada por latido y ayuda a clasificar la funcion de bomba; en terminos generales, lo normal es alrededor de 50-70%, la funcion preservada suele estar por encima de 50% y una funcion sistolica claramente reducida suele verse en o por debajo de alrededor de 40% con hallazgos clinicos compatibles.
El ciclo cardiaco incluye fases coordinadas de sistole/diastole auricular y ventricular que se repiten de forma continua; se requiere una secuencia eficiente para preservar flujo hacia adelante y perfusion de organos.
Durante el llenado ventricular temprano, la mayor parte de la precarga entra de forma pasiva con valvulas AV abiertas y valvulas semilunares cerradas; la sistole auricular luego aporta llenado adicional antes de la contraccion ventricular.
La sistole ventricular progresa desde aumento de presion isovolumetrico hasta la eyeccion despues de la apertura de valvulas semilunares. La relajacion ventricular luego incluye relajacion isovolumetrica antes de que las valvulas AV vuelvan a abrir, con senal de incisura dicrota arterial despues del cierre semilunar.
La iniciacion de impulso ectopico fuera del nodo SA puede ocurrir de forma transitoria; la ectopia persistente puede progresar a arritmia clinicamente significativa o fibrilacion segun desencadenante y sustrato.
La regulacion cardiovascular se integra en la medula a traves de vias de control cardioacelerador, cardioinhibidor y vasomotor. Los barorreceptores (deteccion de distension aortica/carotidea) y quimiorreceptores (deteccion de oxigeno, dioxido de carbono y pH) proporcionan entrada refleja que ajusta de forma continua frecuencia cardiaca, tono vascular y presion arterial.
Con la edad, la disminucion de elasticidad vascular y reserva miocardica puede deteriorar la regulacion de presion arterial y distribucion de oxigeno. La carga adicional de placa estrecha los vasos y empeora el flujo, aumentando el riesgo de trombosis, isquemia y compromiso cardiorrespiratorio. Dislipidemia, diabetes y exposicion al tabaco aceleran este proceso, y la hipertension de larga data tanto resulta de como empeora aun mas la rigidez vascular. Los patrones de dieta altos en grasa saturada y colesterol pueden sostener elevacion de LDL, acelerar acumulacion de placa y aumentar el estres de poscarga a largo plazo que contribuye a progresion de insuficiencia cardiaca. La inestabilidad de perfusion tambien puede ocurrir en el extremo opuesto con hipovolemia: la perdida de volumen por sangrado o deshidratacion reduce la presion y puede producir confusion, piel fria y humeda, oliguria y creatinina en ascenso a medida que cae la perfusion de organos.
La fisiologia cardiovascular pediatrica tambien tiene diferencias de alto rendimiento: los cambios principales de circulacion transicional ocurren en los primeros dias a semanas despues del nacimiento, la inervacion cardiaca simpatica es menos madura en recien nacidos (vulnerabilidad a bradicardia), una perdida sanguinea absoluta relativamente pequena puede representar un porcentaje grande del volumen circulante, y una tasa metabolica mayor aumenta la carga de trabajo miocardica. El acceso vascular pediatrico puede ser mas desafiante por venas mas pequenas y tejido subcutaneo proporcionalmente mayor.
Los factores de estilo de vida modificables, incluida la exposicion al tabaco, la baja actividad fisica y patrones dietarios de alto riesgo, contribuyen de forma sustancial a la carga de enfermedad cardiovascular. La educacion temprana de salud y la consejeria preventiva de enfermeria son intervenciones protectoras clave.
Clasificacion
- Componentes nucleares del sistema: Funcion de bomba cardiaca, volumen/contenido sanguineo circulante y red vascular.
- Dominio de contenido sanguineo: Funciones de globulos rojos, globulos blancos, plaquetas y plasma que apoyan transporte de oxigeno, inmunidad y hemostasia.
- Unidades estructurales cardiacas: Dos auriculas y dos ventriculos con bombeo miocardico y soporte de circulacion coronaria.
- Unidades de valvula y control de flujo: Valvulas AV (tricuspide/mitral) y valvulas semilunares (pulmonar/aortica) que coordinan movimiento sanguineo hacia adelante y minimizan reflujo.
- Vias de transporte: Entrega arterial, intercambio capilar, retorno venoso.
- Bucles de circulacion: Circuito pulmonar para captacion de oxigeno y descarga de dioxido de carbono; circuito sistemico para entrega tisular y retorno venoso.
- Sistemas de control de perfusion: Autorregulacion local, entrada autonoma y vias endocrinas (catecolaminas, RAAS, ADH).
- Sistema intrinseco de control electrico: Nodo SA, nodo AV, haz AV, ramas del haz y red de Purkinje.
- Metricas hemodinamicas: HR, SV, EDV, ESV, CO y CI para interpretacion de perfusion basada en tendencias.
- Metricas de rendimiento de bomba: EF, precarga, contractilidad y poscarga para enmarcar desempeno sistolico/diastolico.
- Estados de progresion de riesgo: Elasticidad reducida, acumulacion de placa y riesgo tromboembolico.
Valoracion de enfermeria
Enfoque NCLEX
Las preguntas de prioridad evaluan reconocimiento de senales de alarma cardiovasculares que requieren notificacion inmediata a enfermeria o activacion de emergencia.
- Observe dolor toracico, disnea, cianosis, mareo agudo o intolerancia subita a la actividad.
- Confirme referencias de auscultacion y orientacion precordial cuando sea dificil localizar ruidos cardiacos (el apex suele estar a la izquierda del esternon cerca de la region intercostal cuarta-quinta).
- Identifique cambios de patron de edema, tendencias de ganancia rapida de peso (especialmente mas de alrededor de 2-3 lb en 24 horas) y hallazgos unilaterales en pierna sugestivos de DVT.
- Monitorice fatiga, palpitaciones e indicios de inestabilidad sintomatica de presion arterial.
- Evalue funcion electrica y mecanica de forma conjunta: actividad en telemetria/ECG sin pulso palpable indica actividad electrica sin pulso y requiere escalamiento de emergencia.
- En entornos monitorizados, haga tendencia de valores hemodinamicos y patrones de compensacion; una HR muy rapida puede reducir el llenado ventricular y disminuir el volumen sistolico pese a compensacion taquicardica.
- Vigile conglomerados de baja perfusion durante perdida de volumen (por ejemplo confusion, piel fria y humeda, oliguria, creatinina en ascenso) y escale rapido cuando el patron empeore.
- Reporte con urgencia posibles signos de EP (disnea subita, dolor toracico, hemoptisis).
Intervenciones de enfermeria
- Fomente actividad segun tolerancia y medidas de movilidad para reducir riesgo de coagulos relacionados con estasis.
- Apoye habitos cardioprotectores: ingesta baja en grasa/bajo colesterol y baja en sodio, cese de tabaquismo y manejo de peso.
- Implemente soportes de compresion prescritos y monitorice tolerancia/seguridad.
- En prevencion posoperatoria de DVT, use SCD solo segun indicacion y no los aplique cuando haya signos unilaterales de DVT.
- Escale de inmediato sintomas cardiopulmonares emergentes segun protocolo del entorno.
- Anticipe efectos hemodinamicos de terapia vasoactiva; por ejemplo, la vasodilatacion venosa y arterial puede reducir precarga y poscarga.
Amenaza aguda de perfusion
Dolor toracico nuevo, disnea severa o cianosis pueden indicar compromiso cardiovascular potencialmente mortal y requieren escalamiento inmediato.
Farmacologia
| Clase de farmaco | Ejemplos | Consideraciones clave de enfermeria |
|---|---|---|
| [antihypertensives] | Contexto de manejo de presion arterial | Apoye adherencia y monitorice riesgo de mareo/caidas con cambios de posicion. |
| [anticoagulants] | Contexto relacionado con DVT/AF | Observe riesgo de sangrado y reporte de inmediato signos de progresion de coagulo o EP. |
Aplicacion del juicio clinico
Escenario clinico
Un residente con edema y antecedente de insuficiencia cardiaca presenta ganancia rapida de peso, disnea en aumento y cianosis perioral.
- Reconocer indicios: Indicadores de sobrecarga de liquidos en empeoramiento y preocupacion por oxigenacion.
- Analizar indicios: El estado de perfusion/respiratorio se esta deteriorando y puede progresar rapidamente.
- Priorizar hipotesis: La prioridad inmediata es prevenir compromiso cardiopulmonar agudo.
- Generar soluciones: Obtener apoyo urgente de enfermeria, posicionar de forma segura y preparar oxigeno/intervenciones indicadas.
- Actuar: Escalar rapidamente con reporte objetivo de sintomas/tiempo de evolucion.
- Evaluar resultados: La respiracion y la oxigenacion se estabilizan o se activa la via de emergencia.
Conceptos relacionados
- insuficiencia cardiaca - El rendimiento de bomba reducido suele impulsar progresion de edema y disnea.
- valoracion y manejo de la hipertension - La carga cronica de presion acelera dano vascular y tension cardiaca.
- interpretacion sistematica de ECG y triaje de disritmias - La inestabilidad del ritmo aumenta el riesgo de ictus y coagulos.
- trombosis venosa profunda - El coagulo venoso puede progresar a embolia pulmonar.
- complicaciones de terapia IV periferica - Se superponen los principios de monitorizacion vascular y escalamiento oportuno.
Autoevaluacion
- Que hallazgos cardiovasculares requieren escalamiento inmediato en lugar de monitorizacion rutinaria?
- Como los cambios vasculares relacionados con la edad aumentan el riesgo de caidas y fatiga?
- Por que la tumefaccion unilateral de pierna con sensibilidad es un reporte de alta prioridad?