Interpretacion sistematica de ECG y triaje de disritmias
Puntos clave
- La interpretacion ECG confiable comienza con una secuencia fija: frecuencia, regularidad del ritmo y valoracion de onda-intervalo.
- Un metodo practico de frecuencia es contar ondas R en una tira de 6 segundos (30 cuadros grandes) y multiplicar por 10.
- Las referencias normales de intervalos incluyen PR 0.12-0.20 s, QRS 0.06-0.12 s y QT alrededor de 0.36-0.44 s.
- El ritmo sinusal normal tipicamente es 60-100/min con intervalos R-R regulares y secuencia ordenada P→QRS→T.
- La preocupacion por QT largo aumenta cuando QT supera alrededor de 0.47 s en hombres o 0.48 s en mujeres.
- Los ritmos nuevos anormales requieren valoracion inmediata a la cabecera por signos de gasto cardiaco disminuido.
- Taquicardia ventricular, fibrilacion ventricular y bloqueo AV de tercer grado son ritmos de emergencia.
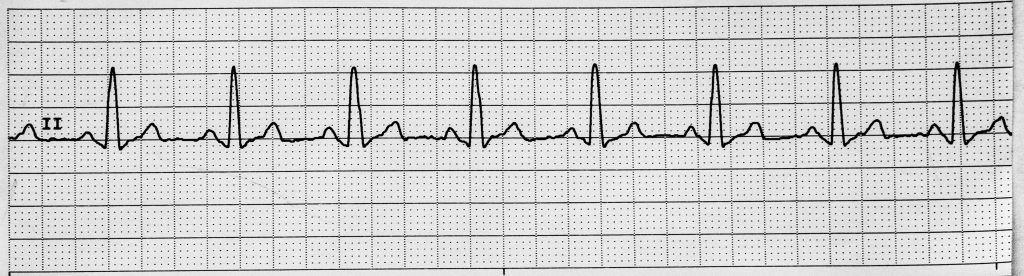 Illustration reference: OpenRN Health Alterations Ch.5.3.
Illustration reference: OpenRN Health Alterations Ch.5.3.
Fisiopatologia
La interpretacion del ritmo cardiaco refleja la conduccion a traves del sistema de marcapasos intrinseco. El nodo sinoauricular es el marcapasos primario (60-100 latidos/min), el nodo auriculoventricular puede marcar a 40-60 latidos/min si se necesita, y el marcapasos de respaldo distal puede caer a 20-40 latidos/min. La alteracion del ritmo en cualquier nivel puede deteriorar la contraccion ventricular coordinada y reducir el flujo efectivo hacia adelante.
La conduccion normal progresa desde el nodo SA por vias internodales hacia el nodo AV, luego por el haz de His, ramas derecha e izquierda y fibras de Purkinje. El marco de ritmo sinusal incluye origen del impulso en nodo SA, frecuencia usual de 60-100/min y llegada de conduccion SA-a-AV en alrededor de <=0.12 segundos sin retraso excesivo.
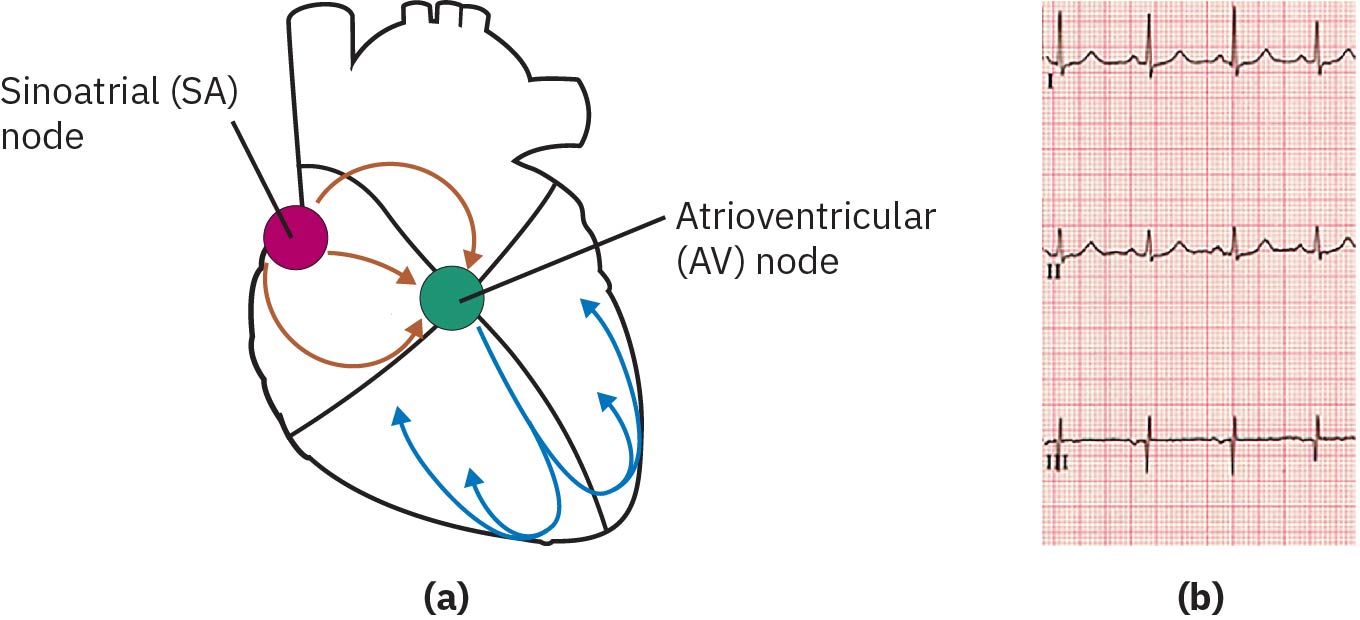 Illustration reference: OpenStax Clinical Nursing Skills Ch.18.2.
Illustration reference: OpenStax Clinical Nursing Skills Ch.18.2.
Si falla la descarga del nodo SA, el marcapasos nodal AV puede proporcionar un ritmo de respaldo mas lento (a menudo 40-60/min). Esto puede preservar transitoriamente la presion arterial, pero aun puede producir sintomas de bajo gasto por reduccion de frecuencia y dinamica de llenado.
La temporalidad de ondas representa eventos de despolarizacion y repolarizacion. En papel ECG, un cuadro pequeno equivale a 0.04 segundos y un cuadro grande equivale a 0.2 segundos. Las mediciones clave incluyen intervalo PR (0.12-0.20 segundos), duracion QRS (0.06-0.12 segundos) e intervalo QT (alrededor de 0.36-0.44 segundos), con comportamiento QT que varia por frecuencia y que suele seguirse como QT corregido. El mapeo del ciclo cardiaco apoya la interpretacion a la cabecera: onda P se alinea con despolarizacion auricular, QRS con despolarizacion ventricular e inicio de sistole, y onda T con repolarizacion/relajacion ventricular.
Los latidos ectopicos pueden surgir de focos fuera del nodo SA y pueden presentarse como contracciones auriculares, nodales o ventriculares prematuras. Los contribuyentes comunes incluyen isquemia, efectos de medicamentos (incluidos agentes como digital), alteraciones electroliticas o acido-base, hipoxia, cambios de estimulacion autonoma, exposicion a estimulantes (por ejemplo cocaina, metanfetamina o exceso de cafeina), lesion cardiaca estructural/infecciosa y patrones de trauma toracico contuso. La hipocalemia es un desencadenante electrolitico de alto rendimiento para disritmia porque la estabilidad de repolarizacion depende del potasio.
Clasificacion
- Ritmos sinusales: Origen de impulso en nodo SA; pueden ser normales, bradicardicos o taquicardicos.
- Ritmos auriculares: La actividad electrica se origina por encima de los ventriculos pero fuera del patron sinusal normal.
- Ritmos ventriculares: El origen del impulso esta en ventriculos, a menudo con inestabilidad hemodinamica.
- Bloqueos de conduccion: Retraso o interrupcion en vias de conduccion, incluidos patrones de bloqueo AV.
- Patrones de regularidad: Regular, irregularmente irregular, regularmente irregular y ocasionalmente irregular en el espaciado R-R.
Grupos de patrones comunes
- Taquicardia sinusal: Frecuencia >100/min en adultos, usualmente con intervalos PR y QRS regulares; los desencadenantes comunes incluyen estres/esfuerzo, deshidratacion, estimulantes (incluidas cafeina y cocaina), hipovolemia, anemia y fiebre/infeccion.
- Bradicardia sinusal: Frecuencia <60/min en adultos; puede ser fisiologica (por ejemplo atletas entrenados) o sintomatica con rasgos de bajo gasto.
- Fibrilacion auricular: Ritmo irregularmente irregular con ausencia de ondas P definidas, intervalo PR indeterminado y QRS usualmente estrecho (<0.12 s); priorice valoracion de bajo gasto y conciencia de riesgo de ictus. La FA con frecuencia controlada suele ser 60-100/min, mientras que frecuencias sostenidas >100/min sugieren fisiologia de respuesta ventricular rapida.
- Aleteo auricular: Actividad auricular en dientes de sierra (a menudo alrededor de 240-300/min) con respuesta ventricular no 1:1; el intervalo PR suele no ser medible.
- Contexto de riesgo nutricional en FA/flutter: Exceso de cafeina o alcohol y carga cardiometabolica cronica (por ejemplo colesterol alto e hipertension) pueden coexistir con desencadenantes de FA/flutter y empeoramiento de sintomas.
- Espectro de PVC: Latidos ventriculares prematuros anchos en contexto sinusal; reconozca patrones de bigeminia, trigeminia, couplets, riesgo R-on-T y patrones de rachas de taquicardia ventricular (comunmente >3 PVC consecutivos).
- Distincion de patrones de pausa: Los PVC suelen ir seguidos de pausa compensatoria, mientras que las pausas relacionadas con PAC suelen ser no compensatorias/mas cortas.
- SVT: Ritmo rapido de complejo estrecho (a menudo >160/min) con ondas P dificiles de identificar.
- Contexto desencadenante de SVT: Exposicion excesiva a cafeina/alcohol y carga mayor de enfermedad cardiovascular pueden precipitar episodios recurrentes.
- Taquicardia ventricular: Ritmo usualmente de complejo ancho alrededor de 150-200/min sin ondas P/intervalo PR claros y con alto riesgo de colapso hemodinamico.
- Torsades de pointes: TV polimorfica con morfologia en torsion, a menudo asociada con QT prolongado.
- Contexto de sindrome QT largo: Deficits nutricionales-electroliticos (especialmente potasio, magnesio o calcio bajos) pueden prolongar QT y elevar riesgo de torsades.
- Fibrilacion ventricular: Linea de base caotica a menudo >200/min sin complejos P/PR/QRS discernibles y sin gasto cardiaco organizado.
- Conjunto comun de desencadenantes VT/VF: Infarto agudo de miocardio, descompensacion de insuficiencia cardiaca, alteracion electrolitica, exposicion a sustancias ilicitas, estados de choque y proarritmia relacionada con medicamentos.
- Contexto de asistolia/PEA: La asistolia es silencio electrico; la PEA muestra actividad electrica sin pulso palpable.
- Bloqueos AV: Primer grado (PR >0.20 segundos), segundo grado tipo I (prolongacion progresiva de PR y luego QRS caido), segundo grado tipo II (PR fijo con QRS caidos y mayor riesgo de progresion), tercer grado (disociacion AV completa, a menudo con escape ventricular lento alrededor de 20-40/min, QRS ancho y sintomas de baja perfusion como mareo, sincope o hipotension).
- Contexto de bloqueo de rama: Retraso de conduccion intraventricular con QRS ensanchado (>0.12 segundos).
- Ritmos marcapaseados: Espigas de marcapasos antes de despolarizacion de camara estimulada (espiga auricular antes de P, espiga ventricular antes de QRS ancho, espigas duales en marcapaseo AV).
- Anomalia del segmento ST: Elevacion o depresion puede indicar patrones de isquemia/infarto agudo y requiere escalamiento inmediato.
- Orientacion por subtipo de ACS: La angina inestable puede mostrar cambios isquemicos ST/T sin elevacion de biomarcadores; NSTEMI suele tener elevacion de troponina sin elevacion persistente de ST; STEMI muestra elevacion de ST en derivaciones contiguas con prioridad de reperfusion urgente.
- Indicios de advertencia morfologicos: Cambio marcado de amplitud de onda P (agrandamiento auricular o alteracion de potasio), ausencia de ondas P/linea de base irregular (patron de fibrilacion auricular), cambios de onda Q patologica/agrandada (posible infarto o agrandamiento ventricular), ondas T aplanadas (posible entrega alterada de oxigeno miocardico) y cambios de elevacion/depresion de ST (contexto de lesion aguda o isquemia/hipoxia).
- Indicio de onda U prominente: Ondas U nuevas o prominentes sugieren comunmente hipocalemia y pueden acompanar taquicardia u otra inestabilidad de conduccion.
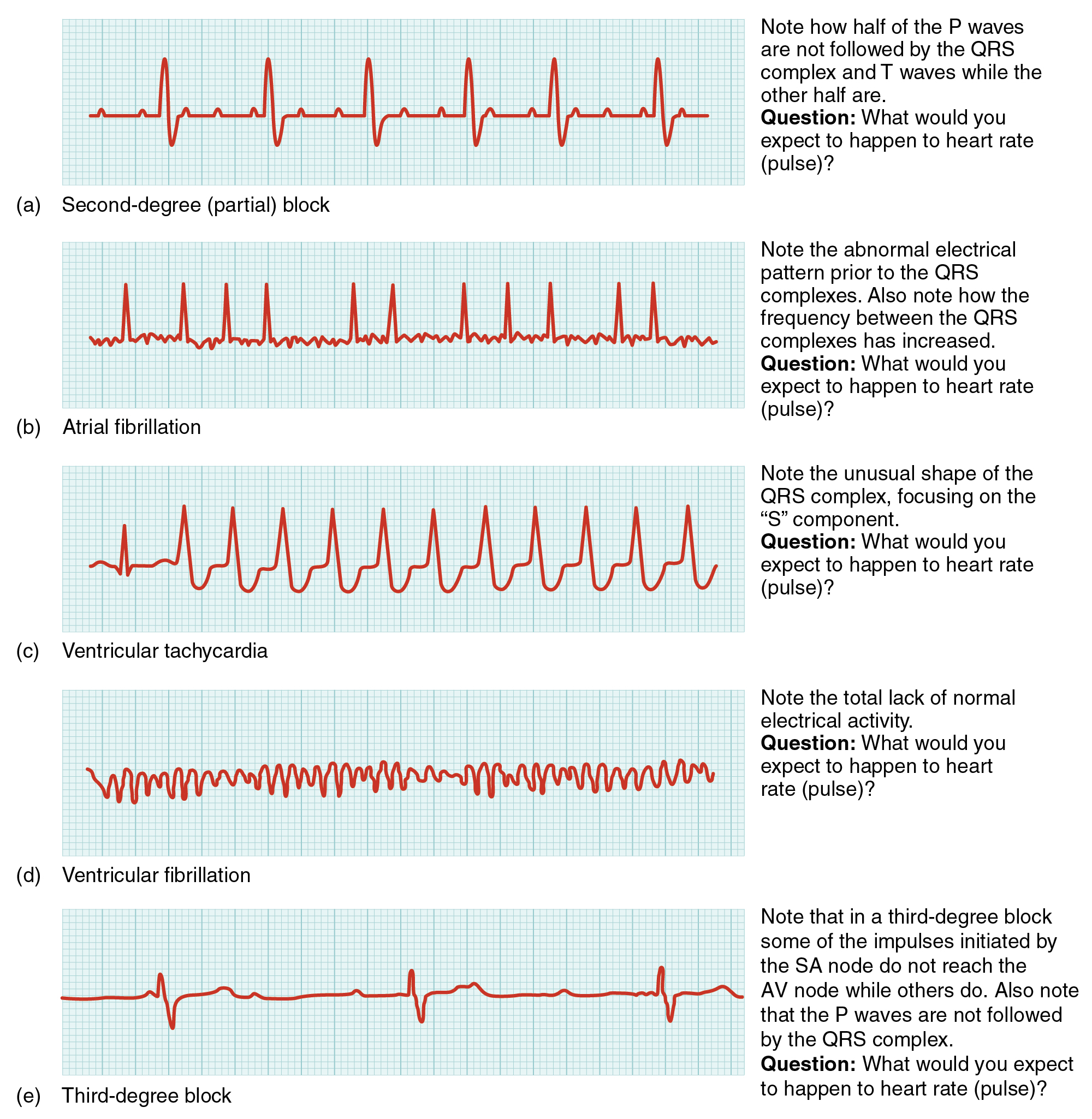 Illustration reference: OpenRN Nursing Pharmacology 2e Ch.6.3.
Illustration reference: OpenRN Nursing Pharmacology 2e Ch.6.3.
Valoracion de enfermeria
Enfoque NCLEX
La prioridad no es solo identificar el patron de la tira, sino decidir si la perfusion esta inestable ahora.
- Calcule frecuencias auricular y ventricular con un metodo consistente y luego compare concordancia.
- Trate la frecuencia calculada por monitor como preliminar cuando la calidad del trazado o la complejidad del ritmo sea pobre y verifique manualmente usando conteo en tira.
- Use derivaciones favorables para ritmo (comunmente I, II, aVF y V1) cuando esten disponibles para mejorar interpretacion del origen del ritmo.
- Evalue regularidad del ritmo con patrones de intervalos P-P y R-R e inspeccione relacion de onda P con QRS.
- Confirme asociacion esperada P-a-QRS (normalmente 1:1 en ritmo sinusal) al evaluar origen del ritmo y continuidad de conduccion.
- Use calibradores o metodos consistentes de conteo por cuadros para verificar si los intervalos P-P y R-R marchan de forma regular.
- Mida tendencias de PR, QRS y QT/QTc para retraso de conduccion, ensanchamiento o riesgo de repolarizacion.
- Revise potasio (y electrolitos relacionados como magnesio) en patrones nuevos de disritmia y escale hipocalemia de inmediato.
- Compare direccion de onda T frente a direccion del QRS dominante; la discordancia clara puede indicar anomalia de repolarizacion que requiere escalamiento segun contexto.
- Reconozca indicios de intervalo: PR >0.20 segundos sugiere retraso/bloqueo AV; PR corto puede ocurrir con conduccion AV acelerada (por ejemplo patrones de preexcitacion).
- Trate QRS ancho como de alto riesgo hasta explicarlo (por ejemplo origen ventricular, retraso de conduccion por bloqueo de rama o efecto electrolitico severo como hipercalemia).
- Correlacione hallazgos de tira con estado a la cabecera: presion arterial, pulsos, relleno capilar, dolor toracico, disnea, mareo, confusion o sincope.
- En patrones de ectopia frecuente, evalue tendencia de carga sintomatica (palpitaciones/sensacion de aleteo, mareo, dolor toracico, disnea) porque la ectopia ocasional puede ser asintomatica pero la ectopia recurrente puede reducir tolerancia.
- En presentaciones de FA/flutter, no dependa solo de sintomas para separar subtipo de ritmo; haga tendencia continua de telemetria y signos vitales y reevalue necesidad de soporte de oxigenacion a medida que aumenta la frecuencia.
Intervenciones de enfermeria
- Use un flujo de interpretacion estandarizado para cada tira nueva para reducir clasificacion incorrecta y retraso.
- Para bradicardia sinusal sintomatica, suspenda medicamentos cardiacos que reducen frecuencia cuando el pulso este por debajo del umbral indicado (comunmente cerca de 60/min), mantenga al paciente en posicion segura de baja actividad y escale con prontitud.
- Para taquicardia sinusal sin inestabilidad inmediata, apoye reposo, liquidos y tratamiento del desencadenante subyacente mientras continua reevaluacion hemodinamica.
- En ectopia sintomatica sin fisiologia de colapso, reduzca carga adrenergica (entorno calmado, respiracion profunda guiada), luego reevalue ritmo y sintomas.
- Verifique artefacto de monitor versus disritmia verdadera mediante reevaluacion del cliente y de la calidad de derivaciones antes de escalar (por ejemplo mal contacto de electrodos o movimiento del cliente puede simular ectopia ventricular).
- Incluya revision ST/punto J en presentaciones inestables; desplazamiento de ST de alrededor de 1 mm o mas puede ser clinicamente significativo en el contexto y patron de derivaciones correctos.
- Trate patrones de TV/FV/bloqueo AV completo inestables como ritmos de emergencia inmediata; use estado de pulso para separar vias de cardioversion sincronizada de vias de desfibrilacion/RCP.
- Para bloqueo AV completo con sintomas, mantenga telemetria continua, apoye oxigenacion, mantenga al paciente en reposo en cama, haga tendencia de potasio/magnesio y suspenda agentes que enlentecen nodo AV (por ejemplo beta-bloqueadores u otras vias antiarritmicas) en espera de indicacion urgente del proveedor.
- En bloqueo AV sintomatico de segundo grado (especialmente Mobitz II), haga tendencia de presion arterial y sintomas (por ejemplo mareo, dolor toracico, hipotension en empeoramiento), administre atropina segun protocolo y prepare marcapaseo transcutaneo como puente temporal con escalamiento temprano al proveedor.
- Cuando se espere dependencia de marcapasos, prepare planificacion para marcapasos permanente y refuerce educacion: portar identificacion del dispositivo para controles de seguridad, reportar claramente estado de marcapasos antes de MRI y seguir precauciones de seguridad del dispositivo frente a exposicion electromagnetica domestica directa.
- Escale con urgencia ante ritmos de riesgo de colapso, especialmente taquicardia ventricular, fibrilacion ventricular y bloqueo AV completo.
- Ajuste dispositivo y modo al entorno y objetivo del ritmo: las vias de DEA estan disenadas para analisis automatizado/desfibrilacion por testigos, mientras que los desfibriladores manuales apoyan visualizacion de ritmo monitorizado, cardioversion sincronizada y marcapaseo externo cuando este indicado.
- Durante respuesta intrahospitalaria a paro, apoye claridad de roles y comunicacion en bucle cerrado, y anticipe rotacion de compresores alrededor de cada
1-2minutos para preservar calidad de RCP. - Siga protocolos de unidad para respuesta rapida, vias de desfibrilacion/cardioversion y reevaluacion continua despues de intervenciones.
- En nuevos grupos de ectopia, revise y corrija laboratorios desencadenantes, incluidos potasio, calcio y magnesio, y refuerce reduccion de desencadenantes por cafeina/alcohol.
- No asuma que el ECG confirma bombeo efectivo; integre valoracion de pulso y perfusion y trate actividad electrica sin pulso como emergencia sin gasto.
- Si persiste preocupacion isquemica pese a ECG no diagnostico, continue escalamiento para pruebas adicionales (por ejemplo ecocardiografia u otras vias de imagen/biomarcadores) porque no todos los patrones de infarto se capturan en el trazado inicial.
- Use objetivos concretos de resultado tras estabilizacion: perfil mejorado de perfusion en PA/frecuencia cardiaca, saturacion de oxigeno comunmente por encima de 92%, mejor tolerancia a actividad y ensenanza de autocuidado en manejo del ritmo (por ejemplo cese de tabaquismo, modificacion de dieta/peso y adherencia farmacologica).
Respuesta centrada en perfusion
Un ECG anormal sin sintomas aun requiere evaluacion oportuna, pero cualquier signo de gasto cardiaco disminuido exige escalamiento inmediato de emergencia.
Aplicacion del juicio clinico
Escenario clinico
Un cliente en telemetria desarrolla un ritmo rapido de complejo ancho. Se activa la alarma del monitor, cae la presion arterial y el cliente reporta aturdimiento intenso.
- Reconocer indicios: Taquicardia de complejo ancho, hipotension y sintomas agudos indican fisiologia de ritmo inestable.
- Analizar indicios: La inestabilidad electrica esta causando llenado ventricular reducido y bajo gasto cardiaco.
- Priorizar hipotesis: La prioridad mas alta es disritmia ventricular inestable con riesgo inminente de paro.
- Generar soluciones: Activar respuesta de emergencia, preparar terapia dirigida al ritmo y apoyar oxigenacion/perfusion.
- Actuar: Implementar manejo de emergencia basado en protocolo mientras se reevalua continuamente la hemodinamia.
- Evaluar resultados: El ritmo se estabiliza, mejora la perfusion y los sintomas se resuelven o disminuyen.
Conceptos relacionados
- fundamentos de onda ECG y aplicacion de 12 derivaciones - La configuracion precisa de derivaciones y fundamentos de ondas reducen clasificacion incorrecta.
- insuficiencia cardiaca - Sindrome clinico que determina la urgencia del ritmo a la cabecera.
- sistema cardiovascular - Vias de conduccion y fisiologia del ciclo cardiaco que sustentan la interpretacion ECG.
- valoracion de enfermeria cardiovascular y vascular periferica - Indicios de perfusion a la cabecera que determinan urgencia del ritmo.
Autoevaluacion
- Que intervalos ECG son mediciones prioritarias en una secuencia sistematica de interpretacion de ritmo?
- Por que combinar analisis de tira con valoracion de perfusion mejora la seguridad de triaje?
- Que hallazgos de ritmo deben activar escalamiento inmediato de emergencia incluso antes de completar el estudio diagnostico?