Valoracion de enfermeria cardiovascular y vascular periferica
Puntos clave
- La valoracion cardiovascular integra historia de sintomas con inspeccion, palpacion, percusion y auscultacion.
- Hallazgos de alta prioridad incluyen progresion de dolor toracico, disnea, JVD, nuevos soplos, asimetria de pulsos y cambios de edema.
- Hallazgos perifericos como calor/hinchazon unilateral, pulsos reducidos y relleno capilar retrasado requieren estratificacion rapida de riesgo.
- El deterioro agudo de perfusion periferica se evalua con el grupo 6P: pain, pallor, poikilothermia, pulselessness, paresthesia y paralysis.
Fisiopatologia
La valoracion cardiovascular identifica que tan bien el corazon genera flujo anterogrado y que tan eficazmente los vasos perifericos distribuyen y retornan sangre. La disfuncion puede aparecer primero como cambios sutiles de perfusion, tolerancia al esfuerzo o distribucion de liquidos.
El gasto cardiaco (CO = stroke volume x heart rate) refleja la interaccion entre precarga, poscarga y contractilidad. Las tendencias de valoracion deben considerar que la taquicardia temprana puede apoyar transitoriamente el gasto, pero una frecuencia rapida persistente puede reducir el llenado y empeorar el flujo anterogrado.
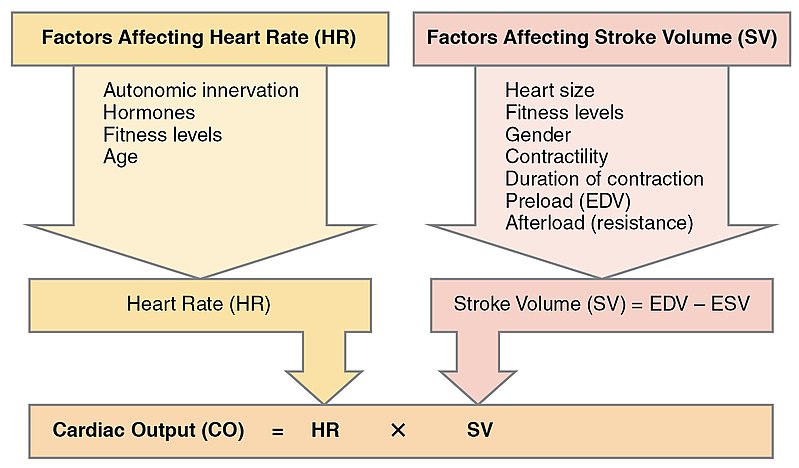 Illustration reference: OpenRN Health Alterations Ch.5.2.
Illustration reference: OpenRN Health Alterations Ch.5.2.
Debido a que los sistemas cardiopulmonar y vascular son interdependientes, la valoracion requiere interpretacion simultanea de signos centrales (ruidos cardiacos, ritmo, JVD) y signos perifericos (pulsos, edema, cambios cutaneos).
Clasificacion
- Dominios subjetivos: caracteristicas de dolor toracico, patron de disnea, palpitaciones, factores de riesgo, historial de medicamentos.
- Dominios objetivos: inspeccion, palpacion, percusion, auscultacion y valoracion de pulsos.
- Grupos de hallazgos de alto riesgo: patrones de dolor isquemico, indicios de disritmia, congestion venosa, signos tromboembolicos y deficits de perfusion.
Valoracion de enfermeria
Enfoque NCLEX
Correlacione ruidos cardiacos y hallazgos de pulso con sintomas e indicios de perfusion antes de concluir estabilidad.
- Evalue molestia toracica usando preguntas estructuradas de sintomas y siga cambios en el tiempo.
- Inicie con aclaradores de amenaza inmediata primero (por ejemplo dolor toracico severo, disnea severa, progresion de sincope) antes de ampliar historia de rutina.
- Si se identifican sintomas isquemicos activos severos u otros sintomas criticos durante la entrevista, detenga la valoracion de rutina y active asistencia de emergencia inmediata segun politica.
- Incluya fatiga, molestia tipo dispepsia, hinchazon de piernas y aumento rapido de peso no explicado al tamizar posible descompensacion cardiovascular.
- Use conjuntos de preguntas aclaratorias focalizadas para palpitaciones, disnea (incluyendo ortopnea/PND), progresion de edema, mareo/sincope y mala circulacion periferica.
- Use logica estructurada de entrevista de dolor toracico (por ejemplo PQRSTU) para definir provocacion, calidad, region/irradiacion, severidad, tiempo e interpretacion del paciente.
- Incluya inventario completo de medicamentos (prescripcion, OTC, vitaminas, hierbas/suplementos) porque productos con estimulantes pueden provocar palpitaciones o cambios de ritmo.
- Incluya detalle de antecedentes familiares de eventos cardiovasculares tempranos (relacion y edad al evento) e integre contexto de riesgo social (tabaquismo/vapeo, uso de alcohol/drogas, actividad, dieta, estres, sueno, exposicion por viaje/ocupacion).
- Inspeccione cambios de color, calor, movimiento, sensibilidad, cianosis/palidez, JVD y asimetria bilateral de extremidades.
- Trate JVD en posicion erguida o con elevacion de cabecera alrededor de 30-45 grados como hallazgo anormal que requiere seguimiento.
- Durante inspeccion bilateral de extremidades, incluya venas superficiales distendidas, cambios de distribucion de vello y presencia/ubicacion/tamano de ulceras cutaneas.
- Trate calor, enrojecimiento, hinchazon y sensibilidad unilateral de pantorrilla como indicios tromboembolicos urgentes que requieren escalamiento rapido.
- Inspeccione unas por acropaquia como posible indicio de anormalidad cronica de oxigenacion/perfusion que puede coexistir con enfermedad cardiopulmonar.
- Palpe relleno capilar, grado de edema, calidad y simetria del pulso, y sensibilidad sugestiva de TVP.
- Registre presion arterial manual basal y pulso apical completo de 60 segundos, luego correlacione con hallazgos de perfusion periferica.
- Evalue relleno capilar despues de blanqueamiento (tipicamente
<=2segundos en adultos; hasta<=3segundos puede ser aceptable en algunos contextos pediatricos). - En contextos de valoracion con tonalidad de piel mas oscura, revisar relleno capilar en dedo gordo del pie puede mejorar sensibilidad del tamizaje de perfusion periferica cuando los indicios de decoloracion son sutiles.
- En valoraciones pediatricas, priorice pulso apical para medicion de frecuencia cardiaca (el pulso radial suele ser mas confiable en adolescencia) e interprete la reduccion esperada de frecuencia cardiaca relacionada con edad hacia rangos adultos alrededor de edad escolar.
- Use lineas basales neonatales por banda de edad al seguir inestabilidad (por ejemplo HR pretermino alrededor de 120-170 y BP alrededor de 40-75/30-35; neonato a termino HR alrededor de 120-160 y BP alrededor de 60-75/45-55).
- En lactantes con posible CHD, pregunte historia de alimentacion focalizada: succion debil, tomas prolongadas, quedarse dormido antes de completar alimentacion, diaforesis o cambio cianotico con alimentacion/llanto y trayectoria de ganancia de peso diaria deficiente.
- Grade edema con consistencia (
0ausente a4+muy profundo/rebote retrasado) y siga por ubicacion/momento del dia. - Distinga edema con fovea versus sin fovea durante palpacion (preferiblemente sobre un area osea como la tibia) y documente patron.
- Use detalle de grado de edema cuando este disponible (
+1leve a+4severo) con profundidad de indentacion y tiempo de rebote para mejorar precision de tendencia.
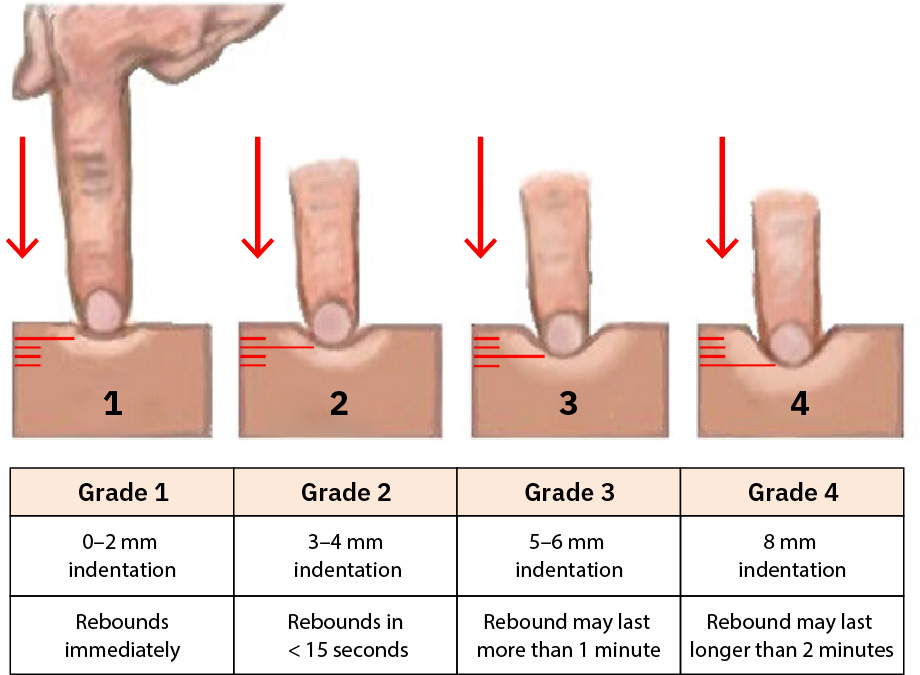 Illustration reference: OpenStax Clinical Nursing Skills Ch.24.2.
Illustration reference: OpenStax Clinical Nursing Skills Ch.24.2.
- Considere aumento de peso repentino como posible indicio acompanante de sobrecarga de liquidos cuando la carga de edema cambia rapido.
- Evalue patrones de llenado venoso retrasado, piel fria y cambios anormales de color en posicion dependiente/elevada como indicios de insuficiencia periferica.
- Reconozca edema dependiente como indicio temprano de disfuncion venosa, especialmente en pacientes no ambulatorios o estados de sedestacion/bipedestacion prolongada.
- Evalue nuevo dolor unilateral de pierna con esfuerzo aliviado por reposo (patron de claudicacion intermitente) y siga su progresion.
- Aclare si el dolor de pierna sigue vinculado al ejercicio o persiste en reposo; progresion a dolor en reposo sugiere carga isquemica avanzada.
- Use ubicacion del dolor y hallazgos de pulso/temperatura en conjunto para localizar probable compromiso arterial (por ejemplo distribucion aortoiliaca versus femoropoplitea versus tibial-peronea).
- Reevale JVD con reposicionamiento cuando sea necesario e integre hallazgos de humedad/temperatura de piel (caliente-seca vs fria-humeda) en interpretacion de perfusion.
- En sospecha pediatrica de CHD, compare color, calidad de pulso y temperatura cutanea de extremidades superiores versus inferiores; diferencias significativas brazo-pierna sugieren posible restriccion de flujo y requieren escalamiento rapido.
- Use puntos de referencia conocidos de orientacion cardiaca al localizar ruidos cardiacos (el apex cardiaco suele estar a la izquierda del esternon cerca de la region intercostal cuarta-quinta).
- La percusion puede tamizar cambios groseros de densidad tisular pero tiene especificidad cardiovascular limitada; priorice auscultacion de alta calidad y correlacion con otros hallazgos.
- Use la secuencia
APE To Man(aortico, pulmonico, punto de Erb, tricuspideo, mitral) para estandarizar cobertura de auscultacion en areas valvulares. - Ausculte integridad de S1/S2, sonidos adicionales (S3/S4), soplos, roce de friccion y soplos vasculares cuando este indicado.
- Trate un nuevo sonido sistolico agudo, soplante o silbante en el apex cardiaco como posible indicio de regurgitacion mitral y escale en el contexto clinico.
- Espere que
S2sea mas fuerte queS1en areas aortica/pulmonica; use este patron para confirmar ubicacion de puntos de referencia. - Incluya valoracion de soplo en arteria femoral cuando se sospeche isquemia de extremidad inferior o asimetria de pulso.
- Ausculte carotidas por soplos cuando este clinicamente indicado; nueva turbulencia puede reflejar estrechamiento aterosclerotico.
- Compare
frecuencia/ritmo/calidadde pulso periferico de forma bilateral en sitios carotideo, radial, braquial, tibial posterior y pedio dorsal. - Palpe pulsos carotideos un lado a la vez para evitar comprometer perfusion cerebral; evite presion prolongada o intensa sobre carotidas con enfermedad conocida porque aumenta riesgo de sincope.
- Use gradacion de calidad de pulso para consistencia de documentacion:
0ausente,+1debil,+2normal,+3fuerte,+4lleno/salton. - Siga de forma consistente la convencion organizacional de gradacion de pulso, porque algunos entornos usan escala
0-3y otros0-4. - Si un pulso no es palpable, determine si esto es nuevo versus cronico y verifique flujo con Doppler cuando este disponible; trate pulso ausente nuevo como urgente.
- Trate pulso ausente no detectable por Doppler y relleno capilar mayor de alrededor de 3 segundos como hallazgos criticos de perfusion periferica que requieren escalamiento inmediato.
- Si hay una masa abdominal pulsatil, evite palpacion profunda o forzada y escale de inmediato para valoracion vascular.
- Use primero el diafragma y luego la campana en areas estandar de auscultacion, y cuente pulso apical durante 60 segundos completos cuando se requiera claridad de ritmo o frecuencia.
- Cuente pulso apical durante
60segundos completos antes de muchas administraciones de medicamentos cardiacos. - Para pulso periferico irregular, use conteo completo de
60segundos;30 x 2es aceptable solo con ritmo regular. - Interprete
S1como inicio de sistole yS2como final de sistole/inicio de diastole al mapear tiempo de sonidos cardiacos adicionales. - Reconozca el contexto de
S3yS4durante la interpretacion:S3puede ocurrir en estados de sobrecarga de liquidos (y puede ser fisiologico en embarazo), mientrasS4suele reflejar menor complacencia ventricular. - En recien nacidos, un soplo transitorio puede estar presente durante el cierre temprano postnatal del conducto arterioso; correlacione con edad, perfusion, oxigenacion y estabilidad clinica.
- En contextos de CHD en lactantes, trate taquipnea, retracciones, aleteo nasal, letargia/flacidez, perdida de conciencia o movimiento asimetrico como hallazgos urgentes y escale de inmediato.
- En estados de taquicardia neonatal, recuerde que la presion arterial puede mantenerse cerca de normas por edad mientras empeora la perfusion; trate la hipotension como signo tardio de descompensacion.
- Evalue sospecha de roce pericardico con el paciente inclinado hacia adelante y respiracion sostenida mientras ausculta con el diafragma en el apex/borde esternal inferior izquierdo.
- Integre contexto diagnostico cuando este disponible: fraccion de eyeccion en ecocardiografia (normal alrededor de 55-70%), tolerancia/respuesta sintomatica en prueba de esfuerzo y cambios de tendencia postprocedimiento.
Indicadores de valoracion enfocados en diagnostico y procedimiento
- Para ecocardiografia, correlacione fraccion de eyeccion con disnea, carga de edema, tolerancia a la actividad y trayectoria de insuficiencia cardiaca.
- Para diagnosticos cardiovasculares amplios, prepare ECG/ecocardiografia, pruebas de esfuerzo (ejercicio o farmacologica), estudios de electrofisiologia, cateterismo cardiaco/angiografia e imagen avanzada (MRI/MRA/CT/PET) segun indicacion clinica.
- Antes de imagen/cateterismo con contraste, verifique historial de alergia/reaccion adversa y capacidad del paciente para tolerar posicionamiento y exigencias del protocolo.
- Integre datos de laboratorio relevantes con hallazgos del examen: perfil de coagulacion, electrolitos, biomarcadores cardiacos (troponina/CK-MB), BNP, D-dimero y tendencias lipidicas.
- Para prueba de esfuerzo cardiaca, monitorice molestia toracica, disnea, cambios de ritmo y tolerancia hemodinamica; reconozca que el estres farmacologico puede usar agentes como dobutamina o adenosina.
- Para angiografia coronaria/cateterismo cardiaco, complete verificaciones preprocedimiento (consentimiento informado, riesgo de alergia/contraste, linea basal renal, revision de anticoagulantes, estado NPO, acceso IV) y vigilancia postprocedimiento (sangrado del sitio de acceso, perfusion distal, gasto urinario y recurrencia de dolor toracico).
- En inestabilidad de nivel UCI, integre tendencias invasivas (por ejemplo presion arterial por linea arterial y datos seleccionados de cateter de arteria pulmonar) con indicios del examen junto a cama en lugar de interpretar valores aislados.
- Para estudio vascular periferico, anticipe comparacion ABI de presion braquial con presiones de tobillo (pedio dorsal/tibial posterior) y asegure tecnica estandarizada para interpretacion valida.
- Durante valoracion objetiva inicial, verifique nivel de conciencia y estabilidad fisiologica inmediata antes de progresar a examen detallado.
- En descompensacion respiratoria/cardiaca aguda, anticipe apoyo con ABG para interpretacion de PaO2/PaCO2 y acido-base cuando la pulsioximetria por si sola sea insuficiente.
Intervenciones de enfermeria
- Escale de inmediato dolor toracico severo o en empeoramiento, signos de ritmo inestable, compromiso respiratorio e indicios tromboembolicos.
- Trate taquicardia sintomatica en reposo (
HR >100 bpm), bradicardia sintomatica (HR <60 bpm) o hipotension (SBP <100 mm Hg) como hallazgos anormales urgentes. - Escale sin demora cambios ortostaticos de presion arterial, nueva disritmia, nuevos sonidos cardiacos adicionales (soplo,
S3,S4), nuevo dolor de pantorrilla o empeoramiento de disnea. - Reevale despues de intervenciones y documente cambios objetivos de tendencia para apoyar decisiones rapidas del equipo.
- Ante hallazgos anormales criticos, implemente flujo de respuesta inmediata: comunicacion rapida, monitorizacion continua, alivio de sintomas y coordinacion interdisciplinaria.
- En vias de emergencia, escale a respuesta rapida o activacion de mayor agudeza cuando sintomas o tendencias de perfusion indiquen riesgo inmediato de deterioro.
- Administre terapias antiisquemicas/analgesicas indicadas (por ejemplo nitratos y adjuntos opioides) con reevaluacion estrecha de dolor, hemodinamia y efectos adversos.
- Refuerce educacion de factores de riesgo, adherencia a medicamentos y seguimiento para manejo de enfermedad cardiovascular cronica.
- Brinde educacion clara, abogacia y coordinacion de seguimiento al alta despues de hallazgos anormales o procedimientos.
Riesgo de descompensacion rapida
El dolor toracico nuevo con disnea, ruidos cardiacos anormales o deficits agudos de perfusion puede preceder paro cardiaco o eventos embolicos.
Farmacologia
| Clase de farmaco | Ejemplos | Consideraciones clave de enfermeria |
|---|---|---|
| terapia antihipertensiva | Contextos de inhibidor ACE o beta-bloqueador | Monitorizar respuesta de perfusion, tendencias de presion arterial y carga de sintomas. |
| terapia anticoagulante | Contextos de heparina o DOAC | Usar vigilancia focalizada de sangrado y trombosis durante ciclos de valoracion. |
Aplicacion del juicio clinico
Escenario clinico
Un paciente presenta presion toracica, taquicardia, nuevos estertores bibasales y edema con fovea bilateral 2+.
- Reconocer indicios: Preocupacion isquemica combinada, signos de congestion y estres de perfusion.
- Analizar indicios: El patron sugiere descompensacion cardiopulmonar en evolucion.
- Priorizar hipotesis: La prioridad inmediata es estabilizacion y escalamiento diagnostico rapido.
- Generar soluciones: Activar respuesta urgente del proveedor e iniciar monitorizacion/intervenciones indicadas.
- Tomar accion: Comunicar con claridad hallazgos objetivos y tendencia de reevaluacion.
- Evaluar resultados: Los sintomas se estabilizan con ajuste terapeutico oportuno.
Conceptos relacionados
- sistema cardiovascular - Marco central de estructura y funcion para interpretacion del examen.
- sistema vascular periferico y patrones de insuficiencia - Los patrones de insuficiencia periferica afinan hallazgos de extremidades inferiores.
- indicadores de signos vitales del funcionamiento fisiologico y homeostasis - Vincula indicios de valoracion con estado fisiologico global.
- documentacion y reporte de datos - El registro objetivo basado en tendencias apoya escalamiento seguro.
Autoevaluacion
- Que hallazgos cardiovasculares requieren escalamiento inmediato sin importar antecedentes previos?
- Como cambian S3/S4 o un nuevo soplo el establecimiento de prioridades de enfermeria?
- Por que pulso, edema y relleno capilar siempre deben interpretarse de forma bilateral?