Antihipertensivos (Antihypertensives)
Puntos clave
- Seis clases mayores: inhibidores de la ECA, ARBs, betabloqueadores, bloqueadores de canales de calcio, diuréticos tiazídicos y vasodilatadores directos
- Inhibidores de la ECA: el efecto adverso distintivo es tos seca persistente; tanto inhibidores de la ECA como ARBs están contraindicados en embarazo (daño/muerte fetal — Boxed Warning)
- Betabloqueadores: retener si FC apical <60 lpm; NUNCA suspender abruptamente, reducir gradualmente en 1-2 semanas
- El angioedema por inhibidores de la ECA es una emergencia potencialmente mortal; suspender fármaco inmediatamente
- Los pacientes comúnmente usan múltiples antihipertensivos que actúan de forma sinérgica en mecanismos distintos
Panorama de la clase farmacológica
Los antihipertensivos son medicamentos que reducen la presión arterial elevada. La hipertensión es un factor de riesgo mayor para infarto de miocardio, accidente cerebrovascular, insuficiencia cardíaca y enfermedad renal. Múltiples clases actúan sobre distintos puntos de regulación de la presión arterial; la mayoría de pacientes con hipertensión en etapa 2 (>=140/90 mm Hg) requieren terapia combinada con mecanismos complementarios.
Clases mayores
Inhibidores de la ECA (enzima convertidora de angiotensina)
Mecanismo: Bloquean la conversión de Angiotensin I → Angiotensin II en el sistema RAAS → vasodilatación + reducción de liberación de aldosterona → disminución de retención de sodio/agua.
Ejemplos: Captopril, lisinopril, enalapril, ramipril, benazepril (sufijo: “-pril”).
Indicaciones: Hipertensión, insuficiencia cardíaca, nefropatía diabética (enlentece progresión), posinfarto de miocardio.
Efectos adversos:
- Tos seca persistente (más común, 10-15% de pacientes; por acumulación de bradicinina); si es intolerable, cambiar a ARB
- Hyperkalemia; evitar suplementos de potasio y sustitutos de sal
- Angioedema (raro pero potencialmente mortal); edema facial/de lengua, dificultad respiratoria → SUSPENDER fármaco, llamar 911, epinephrine lista
- Hipotensión (especialmente primera dosis), proteinuria
Contraindicación en embarazo de inhibidores de la ECA — Boxed Warning
Los inhibidores de la ECA causan daño renal fetal y muerte fetal/neonatal cuando se administran en segundo y tercer trimestre. Suspender inmediatamente si la paciente se embaraza. Dar consejería a todas las mujeres en edad fértil.
ARBs (bloqueadores del receptor de angiotensina II)
Mecanismo: Bloquean receptores de Angiotensin II → vasodilatación y reducción de aldosterona → efecto similar a inhibidores de la ECA pero sin acumulación de bradicinina.
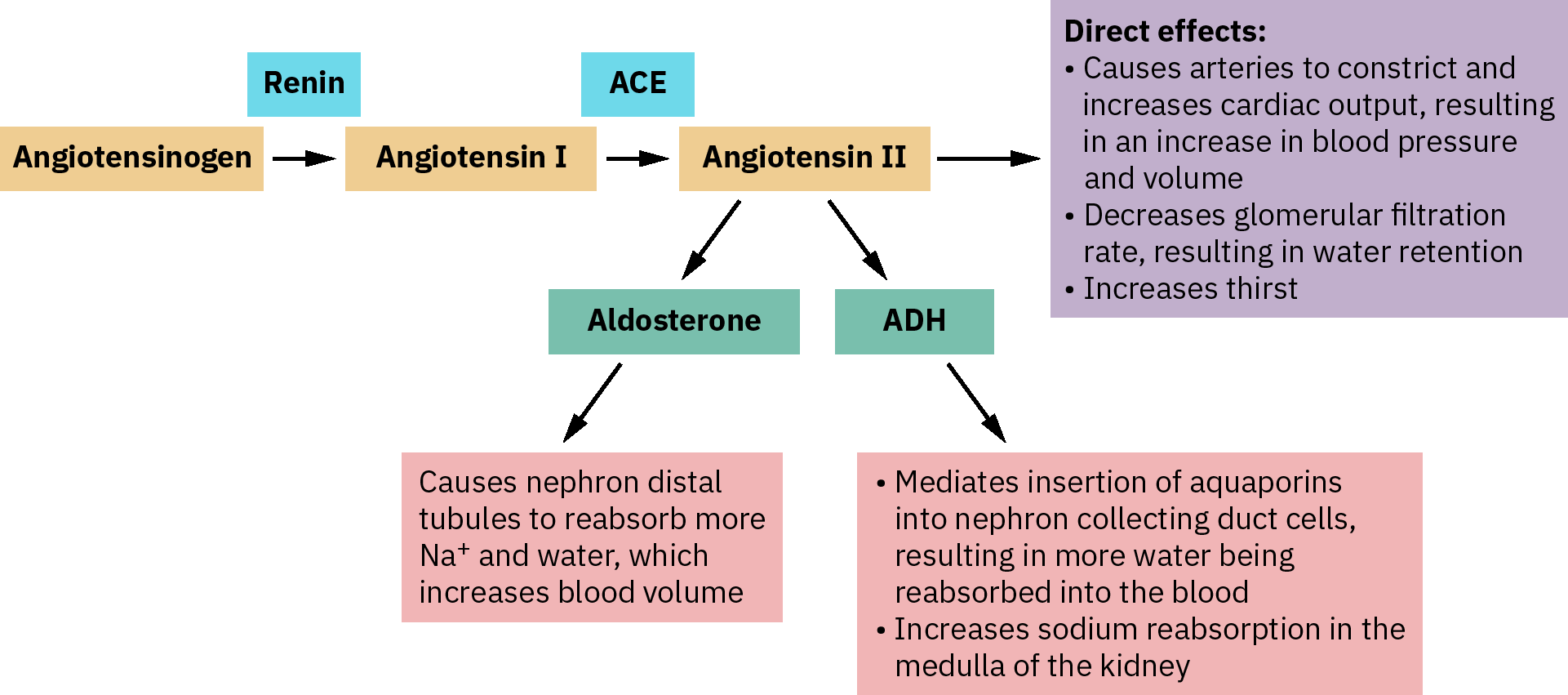 Illustration reference: OpenStax Pharmacology Ch.19.2.
Illustration reference: OpenStax Pharmacology Ch.19.2.
Ejemplos: Losartan, valsartan, irbesartan, olmesartan (sufijo: “-sartan”).
Diferencia clave frente a inhibidores de la ECA: Los ARBs NO causan tos persistente; se prefieren en pacientes intolerantes a inhibidores de la ECA.
Efectos adversos: Hipotensión, mareo, hipercalemia, angioedema (menos común que con inhibidores de la ECA), proteinuria.
Boxed Warning: Contraindicados en embarazo; mismo riesgo que inhibidores de la ECA.
Combinación ARB + inhibidor de la ECA
Combinar inhibidores de la ECA y ARBs aumenta riesgo de hipotensión, hipercalemia y deterioro renal sin beneficio adicional en presión arterial. En general, evitar bloqueo dual de RAAS.
Betabloqueadores (antagonistas selectivos beta-1)
Mecanismo: Bloquean receptores adrenérgicos beta-1 en el corazón → disminución de frecuencia cardíaca y contractilidad → disminución de gasto cardíaco y presión arterial.
Ejemplos: Metoprolol (beta-1 selectivo), atenolol, bisoprolol; carvedilol (no selectivo beta-1/beta-2/alfa).
Indicaciones: Hipertensión, insuficiencia cardíaca, posinfarto, fibrilación auricular (control de frecuencia), angina.
Puntos clave de enfermería:
- Verificar pulso apical antes de administrar; retener y notificar al proveedor si FC <60 lpm (salvo que se especifiquen parámetros alternos)
- NO triturar formulaciones de liberación prolongada (ER) (metoprolol succinate)
- Monitorizar glucosa en diabéticos: los betabloqueadores enmascaran taquicardia (signo clave de hipoglucemia); la monitorización glucémica es esencial
- NUNCA suspender abruptamente: reducir en 1-2 semanas; la suspensión abrupta puede causar hipertensión de rebote, dolor torácico o infarto
Efectos adversos: Bradicardia, fatiga, depresión, insomnio, disfunción eréctil, extremidades frías, broncoconstricción (a dosis altas o con agentes no selectivos; usar precaución en asma/EPOC).
Bloqueadores de canales de calcio (CCBs)
Mecanismo: Bloquean canales de calcio en músculo liso vascular y tejido cardíaco → relajación de músculo liso → vasodilatación → disminución de PA y de carga de trabajo cardíaca.
Ejemplos:
- Dihidropiridinas (principalmente vasculares; preferidas para HTN): Amlodipine, nifedipine, felodipine
- No dihidropiridinas (cardíacas + vasculares; también para arritmias): Verapamil, diltiazem
Efectos adversos: Edema periférico (especialmente dihidropiridinas), cefalea, rubor, taquicardia refleja (nifedipine). Verapamil → estreñimiento, bradicardia.
Interacción: Verapamil y diltiazem inhiben CYP3A4 → aumento de niveles de muchos fármacos, incluidos statins y macrolides.
Diuréticos tiazídicos — Ver diuréticos
Hydrochlorothiazide (HCTZ) es antihipertensivo de primera línea (ver diuretics.md para detalles). Frecuentemente se combina con inhibidores de la ECA o ARBs. Riesgo clave: hipocalemia.
Vasodilatadores directos
Hydralazine: Relajación directa de músculo liso arterial → vasodilatación.
Indicaciones: Hipertensión (grave/refractaria), emergencia hipertensiva en embarazo (eclampsia) y rutas seleccionadas de insuficiencia cardíaca sintomática en combinación con isosorbide dinitrate.
En uso coadyuvante para insuficiencia cardíaca (hydralazine/isosorbide dinitrate), esta combinación suele considerarse tras optimización de primera línea, con evidencia más fuerte de mortalidad en poblaciones HFrEF que se autoidentifican como negras y posible beneficio adicional cuando las rutas de primera línea no se toleran. Para eventos hipertensivos agudos sintomáticos, los protocolos intrahospitalarios pueden usar rutas con hydralazine IV y betabloqueador IV con telemetría seriada de PA/ritmo más laboratorios de daño de órgano diana.
Consideraciones de enfermería: Usar con precaución en clientes con enfermedad arterial coronaria, enfermedad mitral reumática o eventos cerebrovasculares previos; en embarazo, usar solo cuando el beneficio esperado supere el riesgo fetal. Para combinaciones hydralazine/nitrato, reevaluar con cuidado el riesgo de hipotensión y evitar superposición con inhibidores de PDE5 porque puede ocurrir colapso profundo de la presión arterial.
Efectos adversos: lupus eritematoso sistémico (SLE) inducido por fármacos; exantema facial en mariposa, dolor articular, fiebre. Monitorizar CBC y títulos de anticuerpos antinucleares (ANA). Hipotensión ortostática, palpitaciones, angina, temblor, parestesia, cefalea, náusea, vómito y diarrea.
Agonistas alfa-2
Clonidine: Estimula receptores alfa-2 centrales → disminución de salida simpática → vasodilatación y disminución de resistencia periférica.
Efectos adversos: Sedación, sequedad bucal/sequedad ocular, bradicardia, hipotensión ortostática.
Crítico: NO suspender abruptamente → hipertensión de rebote (potencialmente grave).
Valoración de enfermería
Antes de la administración:
- Obtener PA y FC apical; comparar con parámetros, retener para PA <90/60 o FC <60 (salvo otras órdenes)
- Revisar medicamentos actuales por interacciones (especialmente potasio con inhibidores de la ECA/ARBs)
- Si los inhibidores de la ECA se combinan con litio, monitorizar de cerca elevación de niveles de litio y síntomas de toxicidad
- Valorar embarazo (inhibidores de la ECA y ARBs: teratogénicos)
- Revisar función renal (muchos antihipertensivos afectan depuración renal)
Monitorización continua:
- Tendencia de PA (decúbito, sentado, de pie para hipotensión ortostática)
- Potasio sérico; riesgo de hipercalemia con inhibidores de la ECA, ARBs y diuréticos ahorradores de potasio
- Edema periférico, especialmente con CCBs
- Angioedema: edema de cara, labios, lengua, garganta → respuesta de emergencia
- Tos persistente → reportar; puede requerir cambio de inhibidor de la ECA a ARB
- En presentaciones agudas graves, seguir tendencia de síntomas neurológicos/cardiopulmonares junto con mediciones seriadas de presión arterial y evaluación de órgano diana.
Educación al paciente:
- Tomar a la misma hora cada día; nunca omitir ni duplicar dosis
- Levantarse lentamente de cama/silla para prevenir mareo ortostático
- Betabloqueadores: nunca suspender sin reducción gradual guiada por el proveedor
- Inhibidores de la ECA/ARBs: evitar sustitutos de sal (contienen potasio) y NSAIDs (disminuyen efectividad y aumentan riesgo renal)
- Parche de clonidine: aplicar en piel sin vello; rotar sitios; nunca suspender abruptamente
- Quienes usan clonidine deben evitar alcohol y otros depresores del SNC y reportar sequedad ocular/bucal molesta
- Quienes usan hydralazine deben llamar al equipo de atención por síntomas de infección, exantema/dolor articular tipo lupus o si omiten dos o más dosis
- Monitorizar PA en casa y mantener registro de medicación
Conceptos relacionados
- valoración y manejo de la hipertensión - Manejo clínico de la hipertensión
- insuficiencia cardíaca - Inhibidores de la ECA, ARBs y betabloqueadores son terapia fundamental de insuficiencia cardíaca
- diuréticos - Diuréticos tiazídicos como clase antihipertensiva
- enfermedad arterial coronaria - Betabloqueadores y CCBs para manejo de angina y posinfarto
- trastornos del equilibrio del potasio - Riesgo de hipercalemia con inhibidores de la ECA y ARBs
- enfermedad renal - Inhibidores de la ECA y ARBs protegen riñón en CKD/diabetes
Autoevaluación
- Un paciente con lisinopril desarrolla tos seca persistente. ¿Qué clase farmacológica alternativa ofrece mecanismo similar pero sin tos?
- Antes de administrar metoprolol, la frecuencia cardíaca apical del paciente es 54 lpm. ¿Cuál es la acción prioritaria de enfermería?
- Un paciente con inhibidor de la ECA reporta edema súbito de labios y dificultad para deglutir. ¿Qué reacción es y cuál es la respuesta inmediata de enfermería?