Trombosis venosa profunda
Puntos clave
- La trombosis venosa profunda (DVT, deep vein thrombosis) es la formacion de trombos en venas profundas, con mayor frecuencia en las extremidades inferiores.
- La triada de Virchow (estasis venosa, lesion endotelial e hipercoagulabilidad) explica las principales vias de riesgo de DVT.
- Los indicios de valoracion comunes incluyen edema unilateral de pierna, calor, sensibilidad, eritema y venas superficiales dilatadas.
- El signo de Homan ya no es un criterio diagnostico confiable y no debe guiar la toma de decisiones.
- La sospecha de embolia pulmonar (PE, pulmonary embolism) es critica por tiempo y requiere escalamiento inmediato.
- El soporte en PE aguda prioriza oxigenacion, posicion erguida y escalamiento rapido a monitorizacion de mayor agudeza cuando hay inestabilidad.
- El embarazo y el posparto aumentan el riesgo de tromboembolismo venoso y requieren planificacion anticoagulante especifica para embarazo.
- El manejo central incluye anticoagulacion, estrategias de movilidad y compresion cuando corresponda, y educacion preventiva para reducir recurrencias.
Fisiopatologia
La DVT se desarrolla cuando el flujo sanguineo en canales venosos profundos se vuelve lento o alterado, aumenta la actividad de coagulacion y se compromete la integridad endotelial local. El trombo resultante puede obstruir parcial o completamente el retorno venoso y causar inflamacion local, edema y dolor.
La triada de Virchow ofrece un marco practico para el razonamiento a pie de cama:
- Estasis venosa: inmovilidad, sedestacion prolongada, recuperacion posoperatoria, insuficiencia cardiaca y actividad reducida de la bomba muscular de la pantorrilla.
- Lesion endotelial: trauma, cirugia, instrumentacion vascular e inflamacion.
- Hipercoagulabilidad: trombofilia hereditaria, malignidad, estado de embarazo/posparto, terapia hormonal, deshidratacion y riesgo vascular asociado al tabaquismo.
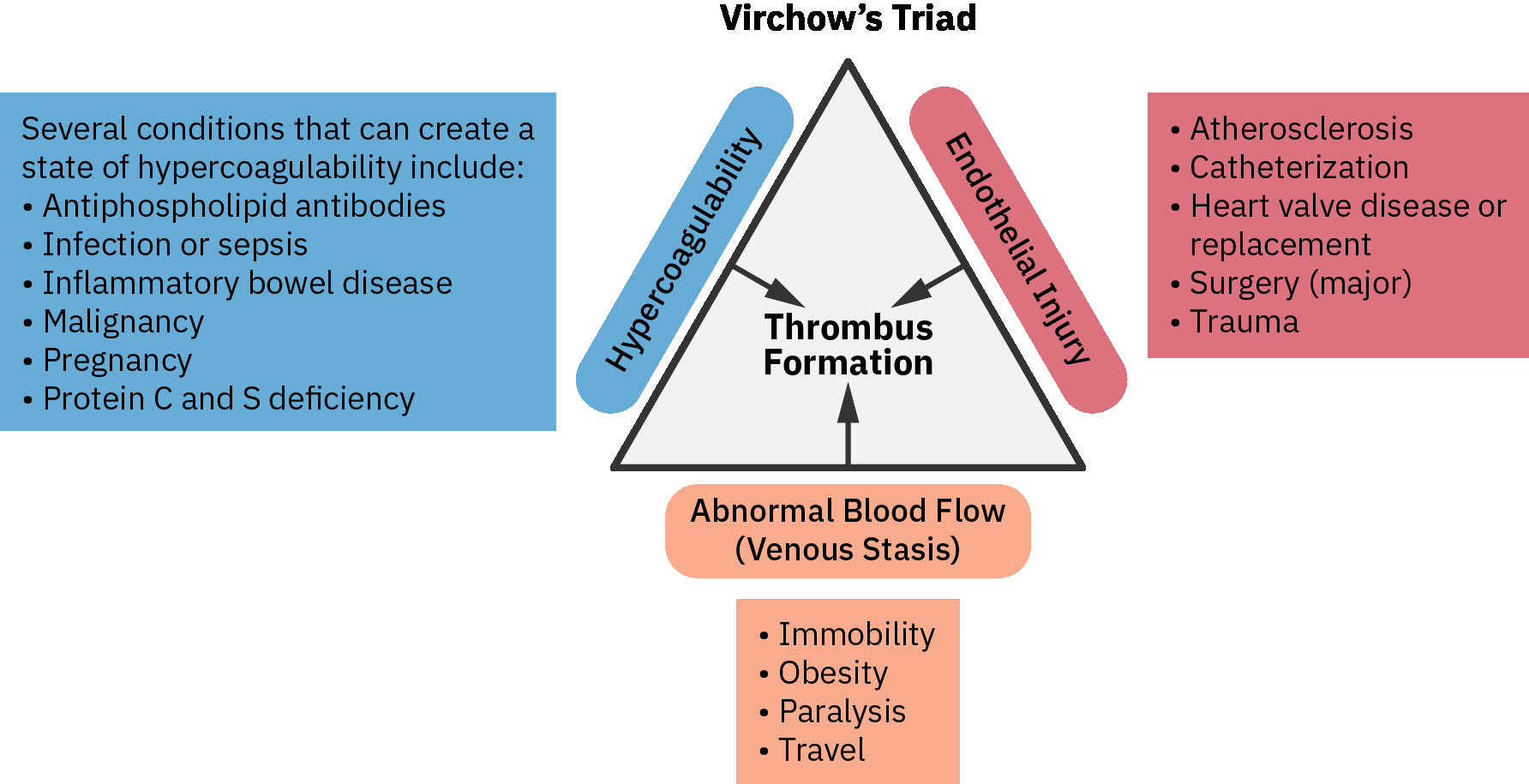 Illustration reference: OpenStax Pharmacology Ch.20.1.
Illustration reference: OpenStax Pharmacology Ch.20.1.
Fragmentos de trombo pueden embolizar a la circulacion pulmonar y causar PE, lo que puede empeorar rapidamente la oxigenacion y la hemodinamia. La DVT no tratada puede progresar a PE y volverse inmediatamente potencialmente mortal cuando la obstruccion embolica no se trata con rapidez.
Indicios de trombofilia hereditaria
- Factor V Leiden (mutacion F5): Produce resistencia a proteina C activada y aumenta el riesgo de recurrencia de coagulos venosos.
- Protrombina G20210A (mutacion F2): Eleva niveles de protrombina y amplifica la actividad de la cascada de coagulacion.
- DVT no provocada o recurrente, especialmente con agrupacion familiar, debe aumentar la sospecha de trombofilia hereditaria y puede motivar evaluacion de riesgo genetico.
- La expresion del riesgo puede aumentar con exposicion a estrogenos (anticonceptivos orales o terapia hormonal) y fisiologia de embarazo/posparto.
Valoracion de enfermeria
Enfoque NCLEX
Priorice el reconocimiento temprano de hallazgos venosos unilaterales y el escalamiento inmediato ante cualquier indicador de sospecha de PE.
- Evalue edema unilateral de extremidad inferior, calor, sensibilidad, eritema y molestia en pantorrilla o muslo.
- Trate edema unilateral/asimetrico como indicio trombotico de alto valor en comparacion con patrones de edema bilateral o dependiente de gravedad.
- Compare tamano, color, temperatura de ambas extremidades y sensibilidad focal en pantorrilla al tamizar DVT de extremidad inferior.
- Evalue el contexto de inicio de sintomas (cirugia reciente, inmovilidad, viaje prolongado, trauma, tratamiento de malignidad, estado de embarazo/posparto).
- Evalue indicios de trombosis hereditaria: antecedente personal/familiar de VTE recurrente, eventos tromboticos no provocados en edad temprana y momento de eventos asociados a estrogenos.
- Evalue circunferencia asimetrica de la extremidad y progresion de la carga de edema con el tiempo.
- Evalue signos de advertencia de PE: disnea subita, dolor toracico pleuritico, taquipnea, taquicardia, ansiedad/inquietud, hemoptisis, sincope y desaturacion de oxigeno.
- Reconozca la amplificacion del riesgo de PE cuando estan presentes antecedente de PE/DVT, cirugia reciente/reposo prolongado en cama, cancer activo/exposicion a quimioterapia, mutaciones hereditarias de coagulacion o exposicion a medicamentos protromboticos.
- Evite usar el signo de Homan como regla diagnostica porque carece de confiabilidad y puede retrasar un escalamiento basado en evidencia.
Indicios de pruebas diagnosticas
- Anticipe la prueba de D-dimero como herramienta de apoyo para excluir en contextos de menor riesgo; los valores elevados son inespecificos.
- Un nivel de D-dimero por debajo de alrededor de 0.50 puede apoyar exclusion en vias de baja sospecha; los valores elevados por si solos no confirman VTE.
- En vias de valoracion de embarazo y posparto, un D-dimero bajo puede apoyar exclusion, pero valores de D-dimero elevados no confirman DVT.
- Anticipe ultrasonido venoso duplex como prueba primaria no invasiva de imagen para DVT.
- Anticipe angiotomografia pulmonar cuando se sospeche PE y la urgencia clinica sea alta.
- Haga tendencia de laboratorios de coagulacion (PTT, PT, INR) y estudios relevantes para riesgo de sangrado segun la via anticoagulante indicada.
Intervenciones de enfermeria
- Escale con prontitud la sospecha de DVT para confirmacion diagnostica e inicio de tratamiento.
- Escale inmediatamente la sospecha de PE como una condicion de emergencia.
- En DVT sospechada/confirmada, evite frotar o masajear la extremidad afectada para reducir riesgo de embolizacion.
- Realice reevaluacion neurovascular focalizada (6 Ps y tendencia de relleno capilar) al menos en cada turno y con mayor frecuencia despues de procedimientos dirigidos al trombo.
- En fases agudas de DVT de alto riesgo, siga el protocolo del proveedor para restriccion temporal de actividad o reposo en cama antes de movilizacion progresiva.
- Administre y monitorice anticoagulantes indicados con vigilancia enfocada de sangrado y educacion de seguridad farmacologica.
- El tratamiento agudo de primera linea para VTE suele usar infusion IV de heparina, LMWH subcutanea o vias con DOAC cuando sea clinicamente apropiado.
- En vias de DVT de embarazo y posparto, anticipe LMWH como anticoagulacion de primera linea mas comun cuando no este contraindicada.
- Evite warfarina y la mayoria de anticoagulantes orales durante el embarazo; reevalue con cuidado el momento del trabajo de parto y del parto porque la anticoagulacion periparto aumenta riesgo de sangrado.
- Cuando la anticoagulacion esta contraindicada en DVT de embarazo/posparto, prepare vias de profilaxis invasiva como colocacion de filtro de VCI.
- Para carga respiratoria por PE aguda, apoye oxigenacion y use posicion de Fowler alta para mejorar la ventilacion.
- Una carga significativa de PE puede requerir cuidados intermedios/UCI con telemetria y monitorizacion hemodinamica frecuente.
- Coordine vigilancia y tratamiento de disritmias porque los trastornos del ritmo auricular pueden coexistir con vias de riesgo tromboembolico.
- Refuerce movilidad segura, hidratacion y activacion muscular de pantorrilla para reducir riesgo de estasis una vez que sea clinicamente apropiado.
- Implemente y ensene estrategias de compresion prescritas y practicas de cuidado de extremidades segun indicacion del proveedor.
- Use profilaxis posoperatoria con SCD segun indicacion, pero no aplique SCD cuando haya signos unilaterales de DVT hasta reevaluacion de enfermeria/proveedor.
- Coordine monitorizacion periprocedimiento cuando se usen opciones invasivas (por ejemplo colocacion de filtro de VCI, trombectomia o embolectomia).
- Refuerce planificacion de duracion esperada del tratamiento (comunmente al menos alrededor de 3 meses para DVT confirmada de embarazo/posparto) y adherencia estricta al seguimiento.
- Brinde educacion de prevencion de recurrencia en transiciones de cuidado, incluida adherencia farmacologica, confiabilidad de seguimiento y reporte de sintomas de alarma.
- Oriente sobre riesgo trombotico combinado por tabaquismo mas exposicion a estrogenos (anticonceptivos orales o terapia de reemplazo hormonal) y discuta alternativas mas seguras cuando este indicado.
- En vias de trombofilia hereditaria (por ejemplo Factor V Leiden con eventos recurrentes), refuerce que puede requerirse anticoagulacion extendida o de por vida segun plan del especialista.
- En la planificacion de terapia a largo plazo, alinee la eleccion del regimen con carga de monitorizacion, practicidad de administracion y factores de costo/acceso para mejorar adherencia.
Evaluacion de resultados
- Haga tendencia de marcadores de recuperacion respiratoria: menor disnea, mejora de frecuencia respiratoria y normalizacion de saturacion de oxigeno.
- Haga tendencia de mejoria de sintomas tromboticos locales: menor dolor unilateral, edema, calor y eritema.
- Reevale la trayectoria y tolerancia de movilidad a medida que progresa la estabilizacion aguda.
- Evalue riesgo continuo de sangrado/infeccion durante anticoagulacion y despues de intervenciones invasivas.
- Confirme que el paciente puede explicar sus factores de riesgo personales y demuestra intencion de adherencia a anticoagulacion y seguimiento.
Escalamiento por embolia pulmonar
Disnea nueva, dolor toracico pleuritico, desaturacion de oxigeno, sincope o inestabilidad hemodinamica en un paciente con posible DVT debe tratarse como emergencia inmediata.
Farmacologia
| Clase de farmaco | Ejemplos | Consideraciones clave de enfermeria |
|---|---|---|
| anticoagulantes | heparina, LMWH, warfarina, clases DOAC | Previenen extension y recurrencia del trombo; monitorice signos de sangrado y laboratorios indicados. |
| via de anticoagulacion adaptada a embarazo | enfoque LMWH primero durante contextos de embarazo/posparto | En embarazo, evite warfarina y muchos agentes orales; la eleccion de agente en posparto debe alinearse con objetivos de lactancia y guia especialista. |
| terapia trombolitica | contextos de rescate PE/DVT basados en clase | Se usa de forma selectiva en carga severa de coagulo o compromiso hemodinamico; monitorice riesgo de sangrado. |
| uso adjunto de analgesicos | control de dolor segun contexto | Apoye confort preservando reevaluacion continua de estado de perfusion y respiratorio. |
Aplicacion del juicio clinico
Escenario clinico
Un paciente posoperatorio desarrolla edema unilateral de pantorrilla, calor y sensibilidad, y luego reporta dolor toracico pleuritico subito y dificultad respiratoria.
- Reconocer indicios: Nuevos hallazgos venosos unilaterales mas sintomas respiratorios agudos indican posible DVT con progresion a PE.
- Analizar indicios: La amenaza inmediata es inestabilidad cardiopulmonar por obstruccion embolica.
- Priorizar hipotesis: PE es la hipotesis de mayor prioridad que requiere escalamiento de emergencia.
- Generar soluciones: Activar respuesta urgente, apoyar oxigenacion y preparar imagen definitiva y tratamiento anticoagulante/dirigido al trombo.
- Actuar: Comunicar datos concisos de tendencia e implementar intervenciones de emergencia indicadas sin demora.
- Evaluar resultados: Se estabilizan las tendencias de oxigenacion y hemodinamia, y se inicia la via de tratamiento definitivo.
Conceptos relacionados
- sistema vascular periferico y patrones de insuficiencia - La insuficiencia venosa y la enfermedad trombotica comparten vias de riesgo y patrones de valoracion de extremidad inferior.
- valoracion de enfermeria cardiovascular y vascular periferica - La valoracion vascular estructurada apoya reconocimiento temprano y escalamiento.
- complicaciones de inmovilidad - La inmovilidad es un impulsor principal de estasis venosa y amplificador de riesgo de recurrencia.
- prioridades posoperatorias en PACU y vigilancia de complicaciones - La vigilancia posoperatoria es critica para deteccion temprana de tromboembolismo.
- situaciones de emergencia y respuesta rapida - La sospecha de PE requiere respuesta inmediata a nivel de emergencia.
- miocardiopatia periparto - Los sintomas cardiopulmonares de embarazo y posparto requieren valoracion superpuesta de causas tromboembolicas.
Autoevaluacion
- Que hallazgos apoyan DVT probable frente a molestia de pierna no trombotica?
- Que conglomerado de sintomas debe activar escalamiento inmediato ante posible PE?
- Como guia la triada de Virchow la educacion preventiva para pacientes de alto riesgo?