中風(腦血管意外)
要點
- 「時間就是大腦」——腦細胞在缺氧數分鐘內即開始死亡;早期辨識與介入至關重要
- 87% 的中風為缺血性(血栓阻塞);13% 為出血性(血管破裂)
- BEFAST:平衡(Balance)、眼睛(Eyes)、臉部(Face)、手臂(Arm)、言語(Speech)、時間(Time)——標準化中風辨識助記法
- tPA(alteplase):僅獲 FDA 核准用於缺血性中風;須於 3 小時 內給藥(部分病人可延至 4.5 小時)
- 第一線診斷檢查:無顯影劑 CT 掃描——在給予 tPA 前先排除出血
- TIA:「小中風」——症狀相同但無永久性損傷;90 天內中風風險為 18%
- 遠距醫療支援監測與緊急視訊 NIHSS 評估可加速中風團隊啟動,但明確急性治療仍需立即實體急診照護。
病理生理
中風(腦血管意外,CVA)是腦部血流突然中斷,若未及時治療可造成不可逆神經元死亡。大腦在靜息狀態下接受約 15% 至 20% 的心輸出量,局灶性灌流喪失可在數分鐘內造成不可逆組織損傷。美國每年約有超過 800,000 例中風;近 75% 發生於 65 歲以上成人。 中風仍是美國第五大死因,亦是長期失能的主要原因之一。
腦灌流脈絡
Willis 環是動脈側枝網路,可在某血管節段狹窄或阻塞時協助維持腦灌流。對部分限流性病灶,側枝支持可降低梗塞嚴重度。
- 前循環:內頸動脈通路,供應大部分大腦半球(額葉、頂葉、顳葉外側與半球深部前方區域)。
- 後循環:椎動脈匯合形成基底動脈,供應腦幹、小腦、枕葉與部分半球深部(包含丘腦區域)。
缺血性中風(87%)
機轉:腦動脈阻塞 → 灌流喪失 → 神經元死亡。
| 類型 | 機轉 | 風險因子 |
|---|---|---|
| 血栓性 | 斑塊(動脈粥樣硬化)→ 在腦血管內形成血栓 | 高血壓、動脈粥樣硬化 |
| 栓塞性 | 血栓形成於他處(心臟、頸動脈),再移行至腦部 | 心房顫動(最常見心源性來源)、瓣膜性疾病 |
| 腔隙性 | 穿通小動脈阻塞 | 高血壓、糖尿病、高膽固醇 |
| 隱源性 | 病因未明;在非裔美國人與西語裔族群發生率較高 | — |
TIA(暫時性腦缺血發作):暫時性阻塞,出現短暫中風樣症狀且無持續梗塞證據;發作常於數分鐘內緩解,且多在約 1 小時內恢復。視為即將中風的警示訊號:TIA 後 90 天中風風險約 18%。
典型表現差異:
- 缺血性血栓型:症狀可能逐步演變,或波動後趨於穩定。
- 缺血性栓塞型:起病較突然,且嚴重缺損常早期即出現。
- 出血性:突然發作,伴劇烈頭痛、頸痛、畏光、噁心/嘔吐,且早期意識抑制風險更高。
出血性中風(13%)
機轉:腦血管破裂 → 血液聚積 → 顱內壓(ICP)上升 → 腦組織受壓與缺血。
| 類型 | 位置 | 常見病因 |
|---|---|---|
| 腦內出血(ICH) | 腦實質內 | 高血壓(最常見)、抗凝藥物 |
| 蛛網膜下腔出血(SAH) | 蛛網膜下腔(腦周圍) | 動脈瘤破裂、AVM 破裂 |
SAH 典型徵象:突發「此生最嚴重頭痛」——雷擊樣起病,常伴噁心、嘔吐、畏光與頸部僵硬。
臨床表現
BEFAST 助記法(中風辨識)
| 字母 | 評估 | 徵象 |
|---|---|---|
| B — Balance | 突發平衡或協調能力喪失 | 共濟失調、跌倒 |
| E — Eyes | 突發視力喪失或改變 | 偏盲、複視 |
| F — Face | 臉部不對稱 | 單側臉部下垂 |
| A — Arm | 手臂無力或下垂 | 偏癱/半身癱瘓 |
| S — Speech | 言語含糊或混亂 | 構音障礙、失語 |
| T — Time | 立即撥打 911 的時機 | 記錄「最後正常狀態(last known well)」時間 |
僅使用 FAST 篩檢可能遺漏部分後循環中風;BEFAST 透過加入平衡與視覺改變線索可提升檢出率。
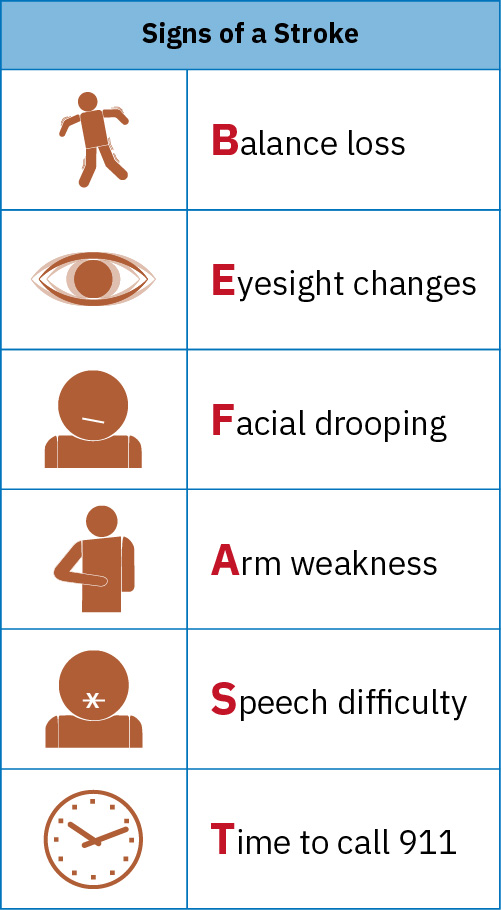 Illustration reference: OpenStax Clinical Nursing Skills Ch.15.
Illustration reference: OpenStax Clinical Nursing Skills Ch.15.
依中風位置的其他症狀
- 右半球:視覺/空間缺損、衝動性、人格改變、左側缺損
- 左半球:言語與語言缺損(失語)、分析思維受損、右側缺損
- 擬似中風警示:周邊型顏面神經麻痺型態(例如 貝爾氏麻痺)初始可類似中風;突發局灶性缺損在緊急評估排除腦血管病因前仍應視同中風處理。
依血管供應區的常見缺損
- MCA:偏癱/半身癱瘓、失語、同向偏盲。
- ICA:對側臉-臂-腿感覺/運動缺損、失語/失用、偏盲,可能伴單側忽略。
- ACA:對側下肢優勢無力/感覺喪失、步態受損、認知或情緒改變、尿失禁。
- VA/PICA:頭暈、眼震、吞嚥困難、構音障礙、共濟失調/眩暈、交叉性感覺異常。
- 基底動脈:重度梗塞可出現四肢癱瘓、延髓無力或閉鎖症候群。
- PCA:視覺缺損、記憶受損、瞳孔異常與感覺缺損。
CVA 併發症
偏癱/半身癱瘓、吞嚥困難、失語、構音障礙、同向偏盲、膀胱失禁、癲癇發作(前 24 小時)、情緒不穩與吸入風險。
評估與診斷
神經評估工具:
- NIHSS(NIH Stroke Scale):標準化嚴重度評分(0 到 42);分數越高代表功能障礙越重、預後越差
- Glasgow Coma Scale(GCS):意識層級評估
- 「last known well」時間:最關鍵問題——決定 tPA 適用時間窗
- 與 NIHSS 連結且具高預測性的急性發現包含臉部下垂、手臂無力/下垂與語言異常。
- 在遠端路徑中,結構化視訊引導 NIHSS 任務可於啟動 EMS 轉運時支援早期線索辨識。
快速中風路徑啟動應包含立即轉送至認證中風中心,或啟動院內中風團隊流程。 許多中風準備路徑目標為到院約 25 分鐘內啟動 CT,並於約 45 分鐘內完成影像判讀。
診斷檢查:
| 檢查 | 目的 |
|---|---|
| CT 掃描(無顯影劑) | 第一線——在 tPA 給藥前先排除出血 |
| 增強 CT/CT 灌流 | 在特定路徑中界定梗塞位置/範圍與半暗帶(可挽救的邊緣低灌流組織) |
| MRI | 腦部病灶與梗塞範圍 |
| 頸動脈都卜勒超音波 | 評估頸動脈阻塞 |
| 心臟超音波 | 評估心源性栓塞來源(A-fib) |
| 腦血管攝影 | 辨識動脈阻塞與特定出血來源血管異常 |
| PT, INR, aPTT | 纖溶/抗凝治療前基線凝血資料 |
顱內壓升高(ICP)徵象
ICP 升高——優先評估
出血性中風病人在前 72 小時內最易發生 ICP 升高。
- 最早期徵象:意識層級下降
- 不安、躁動、意識混亂
- 頭痛、噁心/嘔吐
- 癲癇發作(尤其前 24 小時)
- 嚴重高血壓 + 心動過緩(庫欣三徵)
- 晚期徵象:去腦強直(伸展)或去皮質強直(屈曲)姿勢
醫療管理
缺血性中風——tPA(Alteplase)
tPA 給藥——時間關鍵
IV alteplase(tPA)必須於中風發作後 3 小時 內給藥(部分病人可延至 4.5 小時)。
tPA 禁忌症:
- 年齡超過 80 歲
- 目前使用抗凝藥
- 既往同時有中風與糖尿病病史
- 近期手術或頭部創傷
tPA 後:tPA 給藥後 24 小時內不得給予 aspirin 或抗凝藥。
持續治療:發作後 24-48 小時給予 aspirin(若未使用 tPA,或在 24 小時等待期後);A-fib 相關中風使用抗凝治療。
血管內治療:大血管阻塞可進行機械取栓——可延長治療時間窗。
出血性中風管理
- 血壓控制:逐步降至 150/90 mmHg——beta-blockers、ACE 抑制劑、鈣離子通道阻斷劑 或 hydralazine
- 手術介入:適用於小腦出血 >3 cm、腦積水、腦幹受壓
- 動脈瘤/AVM:神經外科夾閉或栓塞以止血
- 血管痙攣管理情境:在特定照護路徑中,蛛網膜下腔出血後可使用 nimodipine。
護理介入(急性期)
優先評估:
- 神經檢查:LOC、Glasgow Coma Scale、瞳孔反應、肌力
- 氣道通暢與呼吸狀態
- 生命徵象——高頻監測
- 心律監測(偵測 A-fib)
- 血糖趨勢監測,因血糖異常可加重神經損傷
- 癲癇監測(尤其前 24 小時)
- 吞嚥評估——吸入防護
- 鈉與出入量趨勢監測,以辨識潛在 SIADH 相關液體/電解質變化
關鍵護理介入:
- 維持床頭抬高 30° 以降低 ICP
- 吸入防護(吞嚥困難 風險):完成吞嚥評估前 NPO
- 皮膚完整性——對失動病人頻繁翻身
- 跌倒預防——偏癱/半身癱瘓與意識混亂會增加風險
- 溝通支持——對失語病人提供替代溝通策略
- 執行 DVT 預防與 便祕 預防計畫(包含有醫囑時的軟便劑流程)
- 避免抬拉鬆弛/患側手臂;保護患肢避免依賴性水腫與外傷
- 應用視野代償策略(由完好側接近,並提示朝受影響視野掃描)
- 評估同向偏盲對進食、衛生與社區活動能力的影響;強化主動轉頭掃描,並於正式視覺/認知許可前暫緩駕駛。
- 若接受 alteplase/抗凝藥,執行嚴格出血防護
以 ICP 為核心的中風照護
- 維持頸部正中,並避免突然頸部/髖部屈曲,以免增加胸腔壓力與 ICP。
- 避免集中安排高刺激活動;採低刺激節奏以減少 ICP 尖峰。
- 提供氧合支持,並於有適應症時在抽吸前後進行高氧化處置。
- 謹慎使用鎮靜劑,因其可能掩蓋神經狀態變化。
復健目標: 跨專業團隊(PT、OT、speech therapy、個案管理):
- 改善活動能力與自我照護
- 吞嚥困難管理與吸入預防
- 溝通最佳化(失語/構音障礙的語言治療)
- 對情緒不穩、因應與憂鬱提供心理支持
健康衛教與次級預防
- 強化中風復發預防:戒菸、控制血壓與血糖、降脂、增加身體活動、改善飲食,並遵從處方藥物。
- 規劃預防追蹤時納入個別化風險諮詢脈絡,並說明性別與族群層級差異(例如女性與部分 American Indian/Alaska Native 社群)。
- 教導病人/照顧者辨識中風警示(BEFAST),並於症狀再發時立即啟動緊急救援。
- 在遠距醫療支援居家監測計畫中,教導病人將新發單側無力、臉部下垂或語言改變視為急症線索,並優先啟動 EMS。
- 若出院後使用抗凝藥,教導出血風險監測與緊急回報觸發點。
- 教導恢復期輔具安全使用,以降低跌倒風險。
相關概念
- 神經系統 — 腦血管解剖
- 缺血性中風的急性治療與次級預防 — 詳細再灌流時間窗、禁忌症篩檢與急性後預防路徑。
- 出血性中風的急性管理與 ICP 控制 — 出血來源控制、ICP 穩定化與神經外科升級路徑。
- 常見神經系統疾病辨識與優先照護 — 神經評估框架
- 抗凝藥物 — 預防栓塞復發;急性期禁用
- 抗高血壓藥物 — 高血壓這項主要風險因子管理
- 高血壓評估與管理 — 出血性中風預防
- 心血管系統 — 心房顫動作為栓塞來源
- 跌倒預防 — 中風後跌倒風險管理
自我檢查
- 一名病人因突發右側手臂無力與語言困難到急診,「last known well」為 2 小時前。CT 未見出血。可給予何種藥物?其時間關鍵考量為何?
- 一名原本神經穩定的出血性中風病人突然變得嗜睡,合併心動過緩與重度高血壓。這些發現提示何種併發症?優先介入為何?
- 護理師評估中風後病人時發現其進餐中咳嗽。病人面臨何種併發症風險?最適當的護理行動是什麼?