壓力性損傷分期與風險評估
關鍵重點
- 壓力性損傷是由壓力、摩擦與剪切力造成的缺血性組織損傷。
- 在濕氣暴露、活動受限、認知下降,以及營養或水合不良時,風險會升高。
- Braden Scale可標準化風險分層;分數越低代表損傷風險越高。
- 準確分期(I-IV、深部組織、不可分期)可指引介入急迫性與監測強度。
- 嚴重且持續的壓迫可在短時間內造成具臨床意義的組織損傷,有時約 1 小時內即可能發生。
- 壓力性損傷被視為可預防安全事件,因此早期預防與精準分期紀錄至關重要。
- 重症照護族群的壓力性損傷負擔高,報告中 ICU 發生率在住院隊列常約 8%-23%。
- 智慧病床支撐面(例如壓力再分布與微氣候控制)可降低持續組織負荷與濕氣相關破損風險。
病理生理
壓力性損傷形成於持續外力將軟組織壓迫在外部表面與骨突之間,導致血液與淋巴流下降。缺血會引發發炎、水腫、壞死,並可能進展為潰瘍。
壓力性損傷常發生在薦骨、足跟、坐骨與尾骨等骨突壓力最高部位。
摩擦與剪切力會藉由損害表淺皮膚與更深層血管結構而加重損傷。常見剪切機轉為病人在床上向下滑,皮膚固定於床單而深層組織隨骨骼位移,造成微血管床牽拉與撕裂。剪切力亦可能使血管彎折或阻塞至形成局部血栓,導致組織循環受損。
現行分期用語採用 pressure injury 而非 pressure ulcer,因為在可見開放性潰瘍出現前即可存在組織損傷。
分類
- Stage I:皮膚完整,但長時間受壓區出現局部不可退色紅斑。
- Stage II:部分厚度皮膚缺損且真皮暴露;可呈淺表開放傷口或完整/破裂水疱型態,創床為可存活紅/粉色濕潤,且無可見腐肉/焦痂或更深層組織結構。
- Stage-II exclusion rule:不得以 stage II 標示濕氣相關皮膚損傷型態(例如 IAD/ITD/MARSI)或外傷性皮膚損傷(例如皮膚撕裂、燒燙傷、擦傷)。
- Stage III:全層組織缺損且可見脂肪;但不可見軟骨、肌腱、韌帶、肌肉或骨。
- Stage IV:全層缺損伴廣泛組織破壞,可見或可觸及筋膜、肌腱、韌帶、肌肉、軟骨或骨;可伴腐肉/焦痂與潛行/竇道,且感染與骨髓炎風險最高。
- Unstageable:全層缺損但真實深度被腐肉或焦痂遮蔽;經適當清創後可能顯示為 stage III/IV。
- Deep tissue pressure injury:由強烈/持續壓力與剪切造成的持續不可退色深紅/栗紅/紫色變色(皮膚完整或不完整)或血疱;疼痛/溫度改變可能早於可見變色。
- Mucosal membrane pressure injury:發生於黏膜的裝置相關損傷;因黏膜解剖不同於皮膚分期假設,故此類損傷不分期。
- Medical device-related pressure injury (MDRPI):型態通常符合裝置接觸輪廓,應採標準系統分期。
- Stage modifiers:較深層損傷可能出現潛行與竇道;epibole(傷口邊緣捲曲)可阻礙閉合;腐肉/焦痂負荷可遮蔽真實深度。
- Kennedy terminal ulcer pattern:臨終前快速進展的薦骨終末期壓力性損傷,常呈梨形/蝴蝶形/馬蹄形,具不規則邊界與深紅/黃/黑/紫色進展。
護理評估
NCLEX 重點
先辨識風險並確保分期準確,再依發現匹配預防或升級強度。
- 評估濕氣暴露、活動能力、感覺知覺、營養、認知與摩擦/剪切力。
- 評估促成因子,如虛弱、中風相關感覺喪失、頻繁失禁與攝取不足,這些都會加速壓力性損傷風險。
- 在 ICU 路徑中,將液體過負荷水腫與營養不良納入額外高風險組織破損因子。
- 篩檢時納入高風險因子:高齡、衛生不良、骨折/失動創傷、糖尿病、免疫抑制、皮質類固醇暴露、器官功能障礙、既往壓力性損傷病史、發燒、極端體重、終末期疾病/臨終軌跡,以及微血管功能異常。
- 辨識手術室與重症照護族群的風險升高,在此類情境中血流動力學不穩定、血管活性藥物治療與多重醫療裝置會提高壓力與灌流負擔。
- 於入院與排定再評估時點使用 Pressure Injury Staging And Risk Assessment。
- 清楚記錄入院即存在的皮膚損傷與基線分期發現,以區分既有損傷與院內獲得性進展。
- 評估骨突部位的退色反應與持續不可退色變化。
- 當分期不確定時,先記錄客觀傷口特徵並升級分期確認,而非給予推測性分期。
- 區分預期短暫充血與持續損傷線索;在長時間受壓後(例如 >=2 小時),翻身後約 60-90 分鐘仍未緩解的溫熱/發紅應觸發升級。
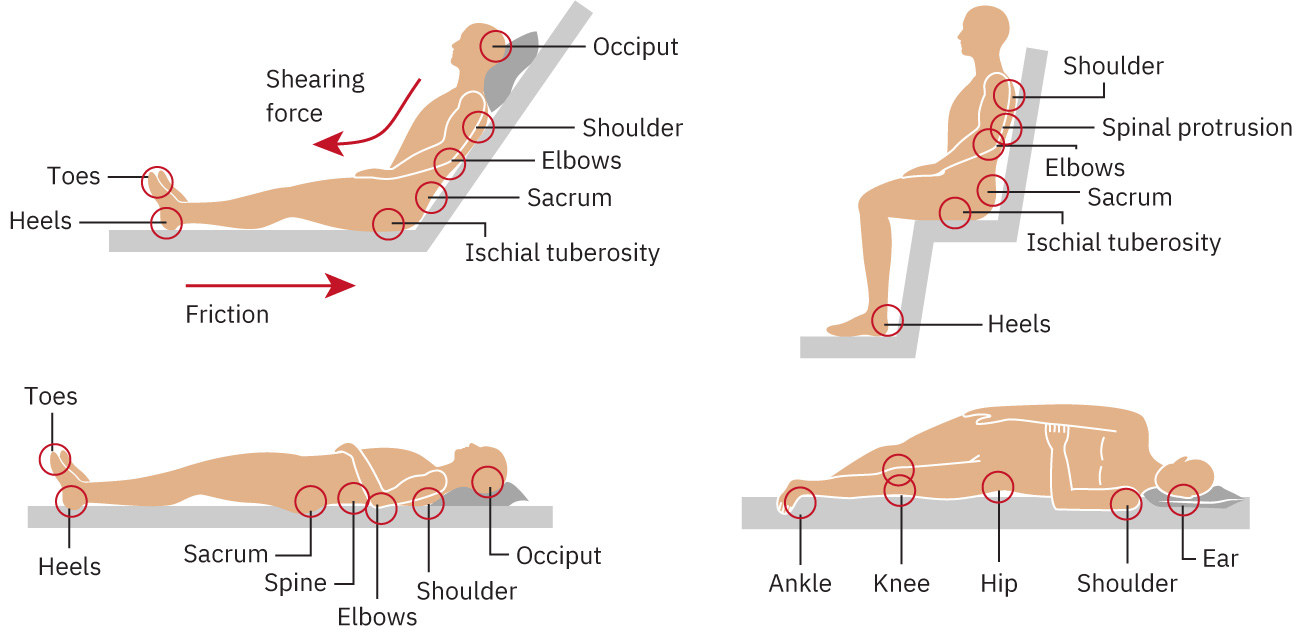 Illustration reference: OpenStax Medical-Surgical Nursing Ch.28.3.
Illustration reference: OpenStax Medical-Surgical Nursing Ch.28.3.
- 在深色皮膚中,增加依線索導向的 stage-1 風險篩檢:
- 與鄰近皮膚相比之疼痛或壓痛
- 硬度或柔軟度變化
- 局部溫度變化
- 相對周圍組織的顏色改變
- 在 stage-2 損傷中,評估淺表開放性真皮缺損,或完整/破裂水疱型態,可能伴隨疼痛、腫脹或變色。
- 在 stage-3/4 損傷中,評估膿性引流、壞死、發燒/感染線索、潛行與竇道。
- 評估腐肉/焦痂特徵,因在移除失活組織前深度可能被遮蔽。
- 在疑似深部組織損傷中,監測深度快速演變,同時辨識部分區域可能在無組織缺損下自行恢復。
- 若無壓力/剪切證據,不得將創傷性、神經病變性、皮膚科或血管性病灶重標為深部組織壓力性損傷。
- 懷疑延遲傷口癒合風險時,納入營養指標(例如低白蛋白)。
- 當分期進展或癒合延遲時,評估營養/灌流障礙,如低蛋白血症、負氮平衡、脫水、水腫與維生素 C 缺乏。
- 趨勢追蹤分期、傷口床特徵與周邊組織變化,以辨識進展。
護理介入
- 依 Braden 風險等級執行個別化預防組合措施。
- 規律翻身、減壓受壓點,並在轉位時降低摩擦/剪切力。
- 對失動個案執行排程翻身(常見至少每 2 小時),並再評估耐受度/皮膚反應。
- 若重症病人血流動力學不穩定,無法耐受完整翻身,應即時升級並依流程使用替代減壓/保護策略。
- 以移位單輔助翻身(常採兩人協助)以減少剪切與摩擦。
- 在臨床可行時,維持床頭抬高約 30 度或以下,以降低薦骨剪切力。
- 維持床單清潔、乾燥且無皺褶,以降低摩擦與濕氣相關損傷。
- 維持皮膚清潔與乾燥;對失禁相關濕氣使用屏障保護。
- 在有醫囑/政策支持下,對特定高風險受壓區使用預防性敷料。
- 失禁或分泌物暴露後應及時清潔,並使用吸收墊/屏障產品以降低浸潤與擦傷風險。
- 使用在體重下可維持形態的減壓裝置(例如泡棉楔、凝膠介面、減壓靴),並避免環形/甜甜圈坐墊,以免加重組織周圍靜脈鬱積。
- 使用可用的智慧病床表面功能(例如壓力再分布模式與微氣候控制)以補充翻身/減壓計畫。
- 對分期進展、不穩定組織發現或感染徵象,應即時升級處置。
- 當腐肉/焦痂阻礙準確分期或癒合進展時,協調清創路徑;並依醫囑於護理執業範圍執行化學/機械方法。
- 對缺血肢體足跟之乾燥且附著牢固焦痂,除非醫師指示,避免常規去除,因其可能具有生物保護作用。
- 將穩定焦痂視為附著、乾燥、完整,且無波動感或紅斑之組織,應密切監測而非常規軟化/去除。
- 懷疑 stage-4 骨受累時,升級緊急評估與抗微生物處置規劃。
- 將院內獲得或惡化之壓力性損傷視為可預防安全事件,依機構政策立即檢討並完成品質通報追蹤。
分期安全議題
分期不準確會延誤治療;漏做預防可進展為嚴重且需通報之傷害事件。
藥理學
| Drug Class | Examples | Key Nursing Considerations |
|---|---|---|
| [topical-skin-protectants] | 屏障乳膏 | 降低濕氣相關皮膚破損風險。 |
| [analgesics] | Acetaminophen, opioids | 支持翻身與傷口照護的耐受性。 |
臨床判斷應用
臨床情境
一名臥床且有 尿失禁 的病人出現新發薦骨不可退色紅斑,Braden 分數為 14。
- 辨識線索:濕氣負荷、活動受限與低風險分數。
- 分析線索:此型態符合高風險與早期壓力性損傷發展。
- 優先假設:立即優先是避免早期組織損傷進展。
- 提出方案:加強減壓、濕氣控制與再評估頻率。
- 採取行動:啟動目標化預防組合,並記錄分期特異發現。
- 評值結果:皮膚變化穩定,未進展至更深分期。
相關概念
- Braden 量表風險向度與分數導向介入 - 依向度風險評分與預防強度映射。
- 皮膚系統 - 基線屏障脆弱性與皮膚照護重點。
- 移動與擺位個案 - 擺位技巧會直接影響壓力與剪切負荷。
- 不動相關併發症 - 不動會放大壓力性損傷風險與後果。
- 傷口分類框架 - 壓力性損傷是具分期要求的獨立傷口類別。
- 延遲傷口癒合因子與併發症 - 分期進展會增加延遲癒合風險。
自我檢核
- 為什麼較低 Braden 分數會改變預防強度?
- 不可退色紅斑與短暫壓力充血有何差異?
- 哪些風險因子應觸發更高頻率皮膚再評估?