顱內高壓與顱內壓升高
要點
- 成人顱內壓常見約為 7-15 mm Hg,較廣泛的重症參考常引述約 1-20 mm Hg;若持續高於約 20-25 mm Hg,通常會觸發治療升級。
- 顱骨是固定容積腔室;腦組織、血液、CSF 或新增病理性占位增加,都可能使顱內壓上升。
- 顱內高壓可進展為伴隨神經惡化的症狀性顱內壓升高。
- 高風險進展包括腦水腫、癲癇發作與腦疝。
- 庫欣三聯徵(脈壓增寬、心動過緩、呼吸不規則)是晚期高嚴重度惡化線索。
- 優先床邊處置包括快速辨識、抬高床頭(約 30 度)、頸部中立對位與緊急升級處置。
病理生理
顱內壓動力學遵循 Monro-Kellie 學說(固定容積原則):成人顱腔主要由腦組織構成,血液與腦脊髓液(CSF)占比較小。可先透過轉移 CSF 與血容量進行代償,但一旦代償儲備耗盡,壓力會快速上升。
顱內高壓指顱腔內壓力升高;顱內壓升高則描述與臨床惡化風險相關的壓力上升。常見驅動因素包括外傷、出血、腫瘤或占位性病灶、感染與水腫。
分類
- 顱內高壓:顱內壓上升,初期症狀可能有限。
- 顱內壓升高(ICP):壓力上升伴隨臨床表現,如頭痛、噁心/嘔吐、視覺改變、意識狀態改變與生命徵象變化。
護理評估
NCLEX 重點
持續追蹤神經狀態與惡化線索;延遲升級會提高腦疝風險。
- 評估頭痛、噁心/嘔吐、視力模糊、頭暈、耳鳴、意識混亂與意識程度下降。
- 將細微的基線至趨勢 LOC 變化(例如新發嗜睡或輕度意識混亂)視為早期高優先線索。
- 評估重度惡化線索:癲癇發作、視乳突水腫、心動過緩合併高血壓型態、瞳孔改變、呼吸型態改變與昏迷進展。
- 將突發噴射性嘔吐型態(即使前面沒有噁心)視為可能顱內壓升高的惡化發現。
- 評估病理性姿勢(去皮質、去大腦或鬆弛)作為高風險神經惡化徵象。
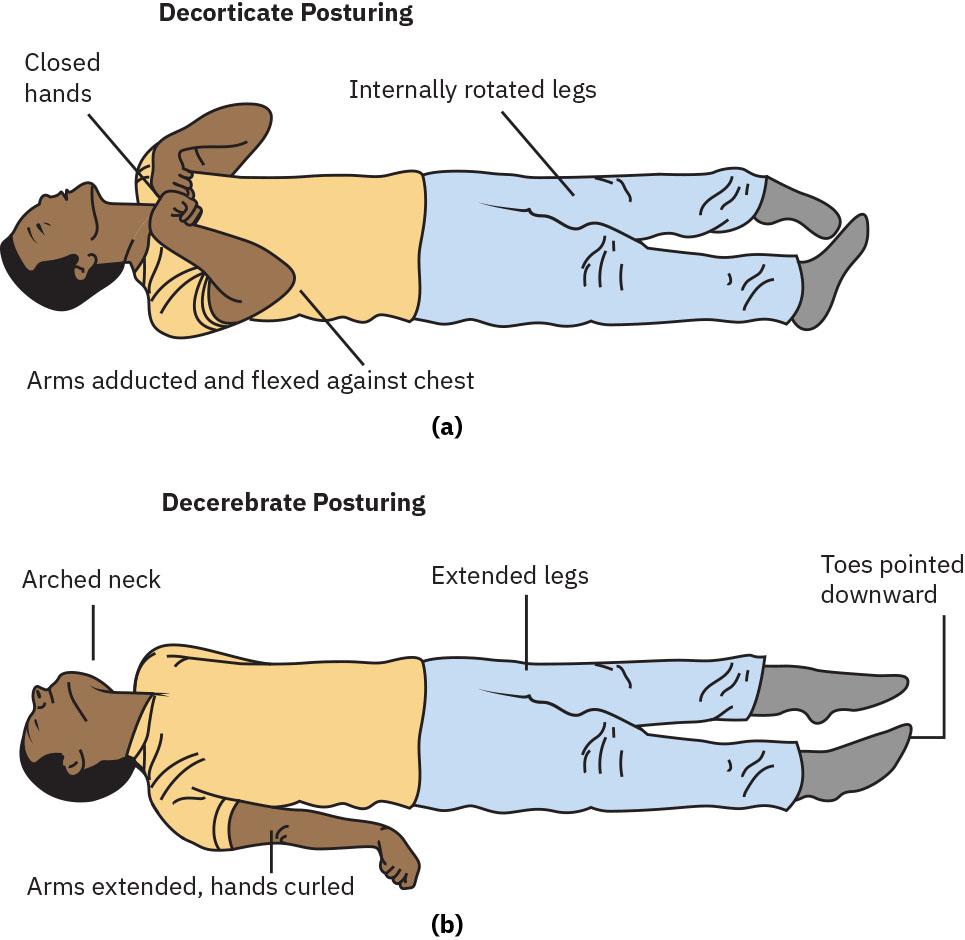 Illustration reference: OpenStax Medical-Surgical Nursing Ch.35.4.
Illustration reference: OpenStax Medical-Surgical Nursing Ch.35.4.
- 評估疑似腦疝線索(例如單側/雙側瞳孔擴大與意識喪失)並緊急升級處置。
- 以 Glasgow Coma Scale 趨勢作為嚴重度指標;低於 8 分代表高風險惡化,需重症監測/升級。
- 檢視病因情境:外傷、出血、感染、腫瘤/占位或其他神經損傷驅動因子。
- 使用診斷確認嚴重度與病因:CT/MRI、聚焦神經評估,以及有適應症時的直接 ICP 監測。
- 於有醫囑時納入目標式血管與 CSF 診斷(例如腦血管攝影與 CSF 分析)以釐清病因。
- 在重症路徑中,識別直接顱內壓導管量測為金標準診斷與監測方法。
- 區分 ICP 監測裝置角色:腦室內導管可直接量壓並引流 CSF,腦實質監測器則提供組織壓力趨勢資料。
- 於有醫囑時納入經顱都卜勒與眼科視神經評估,以支持非侵入性趨勢判讀。
護理介入
- 對神經檢查惡化、癲癇活動、視乳突水腫線索或疑似腦疝,及早升級處置。
- 依醫囑維持床頭約 30 度(或指定角度)並保持頸部中立對位,以支持靜脈回流與 ICP 控制。
- 依醫囑使用腸道規劃與氣道支持策略,減少誘發 Valsalva 的因子(例如用力、劇烈咳嗽或閉氣下壓)。
- 執行預防與處置發燒措施,因高體溫會加重 ICP 負擔。
- 使用藥物與非藥物疼痛控制措施,因疼痛與壓力會升高 ICP。
- 依醫囑支持氧合與呼吸器管理調整,以維持腦部氧氣供應並降低次發性 ICP 惡化。
- 追蹤 MAP 與腦灌注目標;許多 ICU 路徑會將 MAP 維持在約 70-90 mm Hg 以支持足夠腦灌注壓。
- 在高風險惡化狀態下,支持氣道/氧合與持續神經再評估。
- 給予醫囑 ICP 導向治療,並以連續神經檢查、生命徵象、液體平衡與實驗室趨勢監測反應。
- 依醫囑支持侵入性 ICP 路徑(例如腦室造口合併外引流腦室引流管,以進行壓力監測與 CSF 分流)。
- 在中重度惡化路徑中執行癲癇預防措施,因 ICP 惡化可誘發癲癇發作。
- 在減壓性顱骨切除術後恢復路徑中,強化保護性注意事項(例如活動時依醫囑配戴頭盔)。
- 監測治療併發症,如電解質變動、代謝性酸中毒、脫水、腎損傷或肺水腫。
腦疝風險
ICP 進行性升高可快速造成不可逆腦損傷、呼吸衰竭 與死亡。
藥理學
| 藥物類別 | 範例 | 主要護理注意事項 |
|---|---|---|
| 碳酸酐酶抑制劑 | Acetazolamide | 可降低 CSF 生成並減少 ICP;監測鈉/鉀與酸鹼狀態;在顯著肝病與嚴重電解質失衡時避免使用。 |
| 高滲透壓治療 | Mannitol、hypertonic saline | 將水分自腦組織移出以降低水腫與 ICP;監測血清滲透壓、尿量、腎功能,以及容量負荷過高或肺水腫線索。避免快速輸注,以免惡化體液位移與反彈性腦水腫。 |
| 輔助神經穩定療程 | Barbiturate/sedative/antiepileptic pathways | 用於特定重症個案;需持續監測呼吸狀態、血流動力學與神經反應。 |
臨床判斷應用
臨床情境
一名急性神經損傷住院個案出現頭痛惡化、新發意識混亂、心動過緩與瞳孔不等大。
- 辨識線索:快速神經惡化且符合 ICP 受損型態。
- 分析線索:高度可能為顱內壓升高,且可能即將腦疝。
- 確立優先假設:以立即 ICP 導向穩定處置預防不可逆腦損傷。
- 提出解決方案:抬高床頭、維持頸部中立、啟動緊急升級處置,並準備醫囑高滲透壓治療。
- 採取行動:執行快速神經監測流程並依流程/醫囑給予治療。
- 評估結果:神經狀態與生命徵象趨於穩定,惡化線索減少。
相關概念
- 腦膜炎優先照護與顱內壓風險 - 感染性神經路徑與 ICP 升級風險重疊。
- 創傷性腦損傷 - 外傷相關次發性腫脹與壓力惡化。
- 中風 - 出血性或大範圍缺血性損傷皆可誘發 ICP 升高。
- 利尿劑 - 在特定 ICP 管理計畫中使用滲透與 CAI 路徑。
- 神經系統診斷檢查與護理考量 - ICP 監測與影像安全流程。
- 抗痙攣藥物 - 高風險顱內急症中的癲癇控制支持。
- 顱內低壓與顱內壓降低 - 需採相反擺位策略的低壓顱內狀態。
自我檢查
- 哪些床邊發現可提示由顱內高壓進展至危及生命的顱內壓升高?
- 為何抬高床頭與頸部中立位是早期 ICP 支持的標準介入?
- 在 mannitol 或 acetazolamide 治療期間,哪些監測資料最優先?