貝爾氏麻痺
要點
- 貝爾氏麻痺是突發的周邊性顏面神經(CN VII)功能障礙,可導致單側臉部無力或麻痺。
- 起病通常快速,常於約 48 至 72 小時內進展。
- 多數病例具自限性,可於數週至數月內顯著恢復,但可能遺留殘餘無力。
- 優先照護包含早期辨識症狀、排除結構性/血管性擬似病因與眼部保護措施。
- 早期類固醇治療(約 72 小時內)、支持性照護與復健導向運動可提升恢復潛力。
病理生理
貝爾氏麻痺被認為與顏面神經發炎與水腫有關,常與單純皰疹等病毒觸發相關。神經水腫會損害顏面肌肉運動訊號,也可能影響味覺、淚液分泌與聲音敏感性。
由於單側臉部無力可能擬似中樞神經急症,診斷評估必須先排除中風或腦瘤等替代病因。
分類
- 典型單側貝爾氏麻痺:單側臉部無力/麻痺,呈周邊性 CN VII 型態。
- 雙側受累(罕見):雙側臉部無力表現,需進行更廣泛鑑別診斷。
- 恢復軌跡領域:自限性接近完全恢復與持續殘餘無力。
護理評估
NCLEX 重點
優先執行快速顏面神經評估、眼部保護風險評估與急症擬似病因排除。
- 評估臉部無力起病時間與進展速度,包含嘴角/眼瞼下垂與流涎。
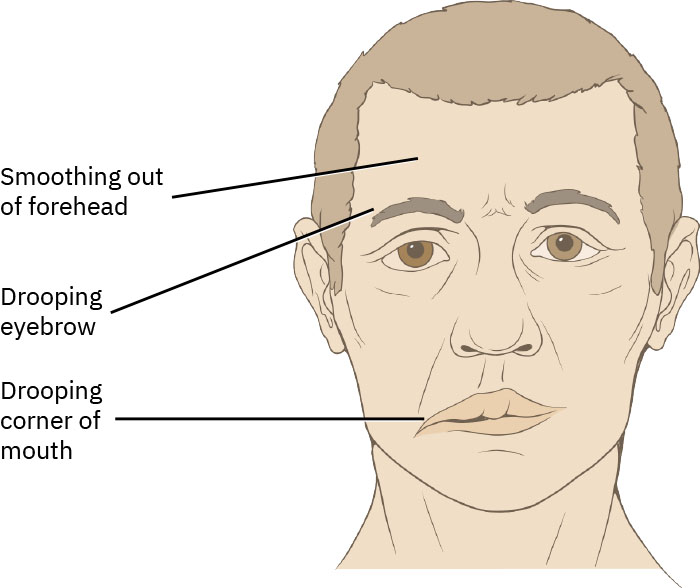 Illustration reference: OpenStax Clinical Nursing Skills Ch.22.1.
Illustration reference: OpenStax Clinical Nursing Skills Ch.22.1.
- 評估眼瞼閉合能力及因眼乾或流淚過多造成角膜暴露風險。
- 篩檢相關症狀:味覺改變(舌前部)、聽覺過敏、臉部/下顎/耳後疼痛及言語構音改變。
- 評估風險背景,包含妊娠/子癲前症、肥胖、高血壓、糖尿病、壓力、睡眠不足、自體免疫型態與近期病毒感染。
- 在中風鑑別篩檢中,檢查中樞紅旗(上肢漂移、瞳孔不對稱、意識改變、更廣泛局灶缺損);孤立周邊性臉部發現並伴耳痛/無法閉眼更支持貝爾氏麻痺型態。
- 支持用於判定嚴重度並排除替代病因的診斷流程(例如 EMG、MRI/CT、目標性血液檢查)。
護理介入
- 若發現不符合孤立周邊性顏面神經麻痺,或存在中樞神經缺損,應立即升級處理。
- 在症狀起病時窗內依醫囑支持及早啟動類固醇治療。
- 執行角膜保護計畫:人工淚液、眼罩遮蓋及必要時夜間閉眼保護。
- 支持疼痛與舒適管理、顏面肌運動指導及復健轉介。
- 強化預期恢復時程、警訊與對延遲或不完全恢復的追蹤依從。
眼部傷害風險
受累眼無法閉合會增加角膜損傷風險,需立即執行保護介入。
藥理學
| 藥物類別 | 範例 | 主要護理注意事項 |
|---|---|---|
| 皮質類固醇 | 依流程處方 | 在症狀出現後越早啟動效益越高,可減輕神經發炎。 |
| 抗病毒治療 | 依流程處方 | 在部分病例中可依疑似病毒觸發與嚴重度情境加用。 |
| 非鴉片類止痛藥 | aspirin、acetaminophen、ibuprofen | 在監測禁忌症與每日總劑量的同時,支持疼痛控制與舒適。 |
臨床判斷應用
臨床情境
一名病人在 24 小時內出現突發右側臉部下垂,伴右眼無法閉合與味覺改變,但無肢體無力或失語。
- 辨識線索:快速出現的單側周邊性臉癱型態,伴眼暴露風險。
- 分析線索:貝爾氏麻痺可能性高,但仍須排除中樞病因。
- 確立優先假設:即時優先項為神經安全篩檢與角膜保護。
- 提出解決方案:協調排除中風/腦瘤的診斷流程並啟動支持性治療路徑。
- 採取行動:執行眼部保護計畫、支持藥物醫囑並提供恢復衛教。
- 評估結果:追蹤期間臉部功能改善,且無眼部併發症。
相關概念
- 頭頸評估與常見異常 - 臉部對稱與腦神經篩檢架構。
- 中風 - 突發臉部不對稱的關鍵鑑別診斷。
- 神經系統身體評估與紅旗篩檢 - 結構化神經分流與升級線索。
- 甲狀腺疾病 - 可能與疲勞及臉部症狀主訴共存的內分泌共病背景。
自我檢查
- 哪些床邊發現支持周邊性顏面神經麻痺,而非廣泛神經功能下降?
- 為什麼眼部保護是貝爾氏麻痺中的即時護理優先項?
- 哪些病人因子與症狀型態應促使緊急擴大鑑別診斷?