缺血性中風急性治療與次級預防
要點
- 約 87% 的中風屬於缺血性中風,需要快速執行以再灌流為核心的照護。
- 使用溶栓前需立即進行無對比劑頭部 CT,以區分缺血性與 出血性中風。
- 再灌流選項包括靜脈溶栓(3 至 4.5 小時窗)與機械取栓(特定大血管病例可至 24 小時)。
- 急性後期照護優先事項為預防中風再發、監測神經併發症與規劃復健。
- 在急性流程中,近期抗凝藥物暴露且 INR 升高,即使符合時間窗仍可能構成溶栓禁忌。
病理生理
缺血性中風是因腦灌流被血管內阻塞中斷,而非血管破裂所致。阻塞可形成於腦血管內(血栓性),也可由顱外/心臟來源栓塞至腦部。
主要缺血類型包括大動脈血栓、小血管(腔隙性)血栓、心因性栓塞與隱源性中風。常見心因性栓塞來源包括心房顫動、瓣膜疾病、近期心肌梗塞,以及部分結構異常如 卵圓孔未閉。
短暫性腦缺血發作(TIA)會出現類中風缺損並在無永久梗塞下恢復,但仍是重要警訊事件,因短期中風再發風險高。
臨床型態線索
- 大血管缺血:常為突發且重度缺損(運動、感覺、語言、視覺、平衡)。
- 腔隙/小血管缺血:常為較局灶的單側缺損,功能受累範圍較小。
- 常見警訊群:臉部下垂、單側手/腳無力、構音障礙/失語、視覺改變、共濟失調、頭暈/眩暈。
評估與診斷
NCLEX 重點
先確認最後已知正常時間並啟動中風路徑,再確認中風型態與再灌流適應性。
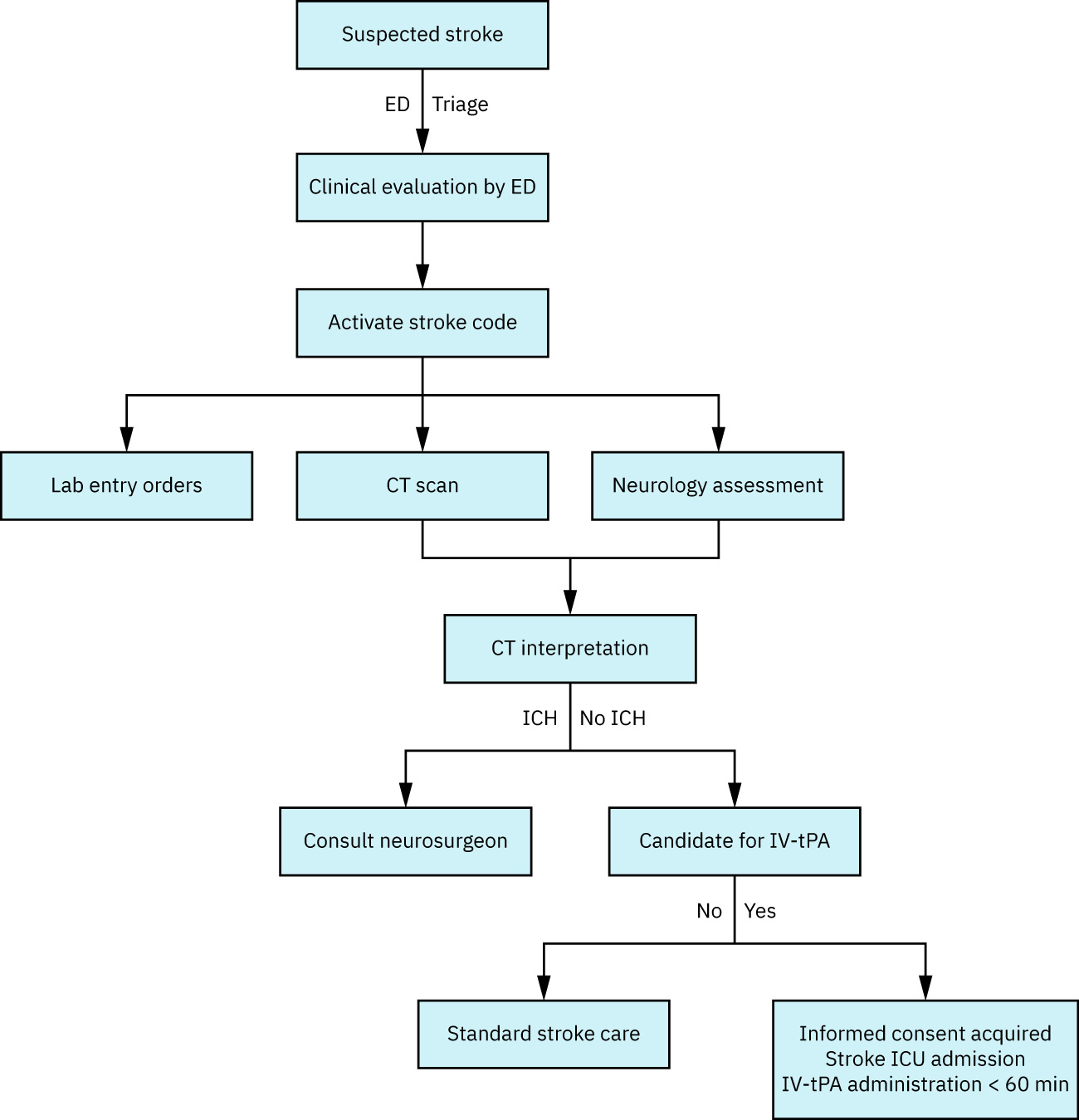 Illustration reference: OpenStax Fundamentals of Nursing Ch.8.1.
Illustration reference: OpenStax Fundamentals of Nursing Ch.8.1.
- 立即取得最後已知正常時間,因治療時間窗具高度時間依賴性。
- 執行聚焦神經檢查與 NIHSS 評分(分數越高代表嚴重度越高且預後趨勢較差)。
- 蒐集聚焦風險病史:高血壓、糖尿病、既往中風/TIA、吸菸、高血脂、心房顫動、口服避孕藥使用與心臟病病史。
- 在完成標準化吞嚥篩檢前,對疑似中風個案維持 NPO。
- 啟動路徑後依流程使用結構化早期神經檢查頻率(例如初始高風險期的高頻 q15-minute 再評估)。
診斷檢查流程
- 第一線影像:STAT 無對比劑頭部 CT 以排除出血。
- 梗塞特徵判定:MRI 合併 diffusion-weighted imaging 可界定缺血損傷與半暗帶。
- 血管檢查:CTA/MRA、血管攝影或頸動脈超音波以定位狹窄/阻塞。
- 心因性栓塞評估:ECG/心電監測與經胸/經食道心臟超音波。
- 實驗室檢查:CBC/BMP、PT/INR/PTT/Xa 情境、血糖/A1C、血脂、ESR/CRP、D-dimer 與選擇性甲狀腺檢查。
護理介入
- 依機構流程啟動中風緊急應變。
- 維持氣道並優化腦灌流(頭頸對位、依流程提供氧氣支持、頻繁生命徵象/神經檢查)。
- 確認吞嚥安全前維持 NPO。
- 建立大口徑 IV 管路並取得準確體重,以利體重計算式溶栓劑量。
- 為緊急影像與時間關鍵的再灌流介入做準備。
- 密切監測惡化與併發症(新發缺損、腦水腫、癲癇發作、出血性轉化)。
醫療治療
再灌流
- IV 溶栓:排除出血後,對符合條件個案給予 alteplase 或 tenecteplase。
- 溶栓時間窗:一般為最後已知正常後 3 至 4.5 小時內。
- 機械取栓:大血管阻塞路徑中,特定個案可於起病後 24 小時內執行。
主要安全考量
- 溶栓前先篩檢禁忌(例如顯著凝血異常、近期重大出血/手術、嚴重未控制高血壓、活動性內出血風險狀態)。
- 在溶栓禁忌篩檢中納入抗凝情境檢核(例如目前使用 warfarin 且 INR 升高)。
- 溶栓後密切監測顱內出血,並依流程在啟動抗血小板/抗凝治療前重複神經影像檢查。
- 血壓目標依治療階段而定;初期可使用允許性高血壓策略,以支持半暗帶灌流。
次級預防
- 啟動抗血小板策略(以 aspirin 為基礎,並依中風嚴重度/情境選擇雙重抗血小板路徑)。
- 有適應症時使用高強度 statin 治療,以降低再發動脈粥樣硬化風險。
- 優化血壓、血糖、血脂與心律控制。
- 若缺損持續且出院去向(返家或復健)尚不明確,協調早期復健與社工規劃。
- 強化風險因子調整:戒菸、身體活動、體重管理、健康飲食與睡眠呼吸中止症管理。
臨床判斷應用
臨床情境
一名住院病人在晨間評估時突然出現左側臉部下垂、言語含糊與左上肢無力。
- 辨識線索:新發局灶性神經缺損,符合急性中風警訊。
- 分析線索:發現提示可能急性缺血性 CVA,需立即確認型態與篩檢再灌流適應性。
- 確立優先假設:最小化到院至影像與到院至治療延遲,以保留可存活腦組織。
- 提出解決方案:啟動中風團隊、維持 NPO、優化氧合/灌流並加速 CT/NIHSS 流程。
- 採取行動:執行流程導向緊急介入、建立 IV 管路/量測體重,並準備溶栓或取栓路徑。
- 評估結果:在目標時間窗內啟動再灌流,神經惡化受限,且及早展開預防計畫。
相關概念
- 中風 - 包含缺血與出血鑑別的廣義 CVA 架構。
- 高血壓評估與管理 - 首次與再發中風的重要可調整風險因子。
- 抗凝血藥物 - 心因性栓塞預防情境與急性後治療規劃。
- 吞嚥困難 - 急性中風照護中的吸入風險篩檢與吞嚥安全路徑。
自我檢查
- 為何在疑似缺血性中風中,最後已知正常時間是第一優先資料點?
- 哪些發現可決定溶栓是否安全且適當?
- 允許性高血壓與一般慢性血壓目標有何不同?