帕金森氏症
要點
- 帕金森氏症是一種進行性運動障礙,可由輕度單側症狀進展至 ADL 完全依賴。
- 核心機轉為多巴胺耗竭,並伴隨運動通路中乙醯膽鹼相對過多。
- 基底核退化可同時波及多巴胺與正腎上腺素通路,導致自律神經不穩定。
- 目前藥物治療僅能緩解症狀,無法阻止神經元退化。
- 典型運動特徵為靜止性顫抖、僵硬、運動遲緩/運動不能,以及姿勢不穩。
- 隨疾病負擔加重,可能出現自律神經與認知-行為症狀。
- 左旋多巴反應受營養影響:與高蛋白同時攝取可能降低療效,而 B 群維生素充足有助於降低同半胱胺酸相關風險。
病理生理
帕金森氏症反映為多巴胺能神經元進行性流失,及運動控制通路中多巴胺介導抑制作用下降。當多巴胺下降時,膽鹼能興奮活性在功能上相對占優勢,進而損害協調性自主運動。
臨床運動症狀通常在多巴胺大幅耗竭後才明顯。多巴胺缺失亦與自律神經改變相關,例如 姿位性低血壓、流涎與夜尿,增加日常安全負擔。
病理性 alpha-synuclein 聚集(Lewy-body 樣態)與疾病進展期額外的認知-行為改變有關。
臨床表現
- 靜止性顫抖:最常見的初始主訴;在有目的動作時減輕,可能呈現典型搓丸樣。
- 僵硬:被動活動阻力增加,常見齒輪樣僵硬,後續可進展為全身僵硬與 ADL 功能受限。
- 運動遲緩/運動不能:自主動作啟動變慢或缺失,包含由坐位起身困難。
- 姿勢不穩與步態改變:前傾姿勢合併推進性小碎步步態,跌倒風險高。
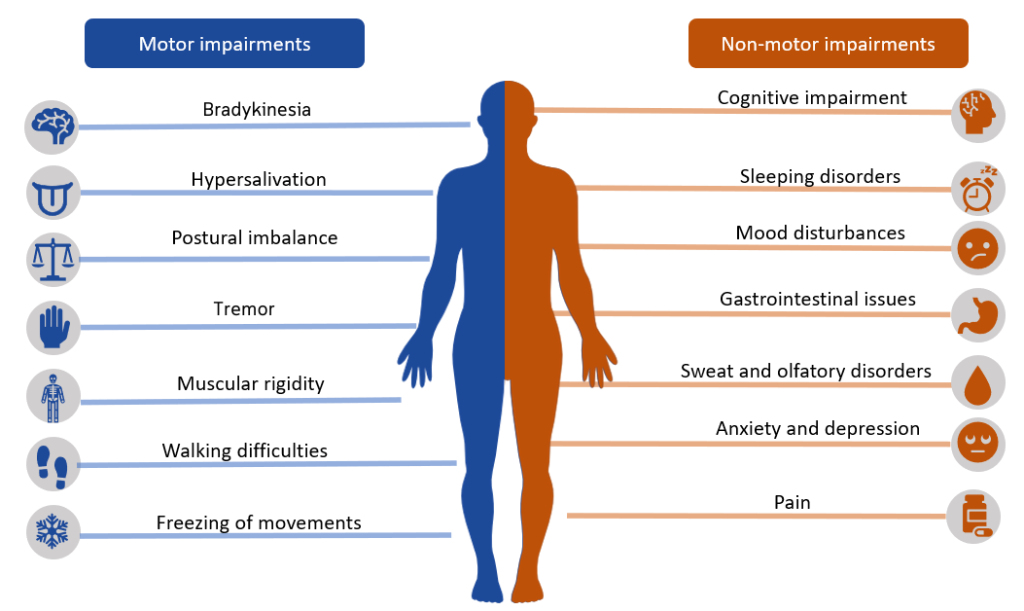 Illustration reference: OpenRN Health Alterations Ch.9.6.
Illustration reference: OpenRN Health Alterations Ch.9.6.
進行性顏面與延髓肌群受累可導致面具臉、構音障礙、吞嚥困難,以及吸入性肺炎/營養不良風險。疾病後期也可能出現精神病症狀或 失智症 光譜的認知退化。
分類
- 第 1 期(初期):單側肢體受累,伴輕度顫抖/無力。
- 第 2 期(輕度):雙側受累,伴靜止性顫抖、運動遲緩與面具樣表情。
- 第 3 期(中度):姿勢不穩、步態異常與搓丸樣顫抖。
- 第 4 期(重度):明顯運動不能與僵硬,伴重大功能障礙。
- 第 5 期(完全依賴):ADL 幾乎完全依賴照顧者。
護理評估
NCLEX 重點
請區分慢性基線帕金森氏症表現與突發新出現的局灶性缺損,後者可能提示另一急性神經系統急症。
- 評估漸進式進展型態、症狀負擔,以及目前分期相關的功能限制。
- 評估典型症狀:靜止性顫抖、僵硬、運動遲緩/運動不能與姿勢不穩。
- 評估跌倒風險、移位安全性,以及 ADL 依賴隨時間的趨勢。
- 回報肌力、步態、活動能力或認知變化,因這些常代表具臨床意義的功能下降。
- 評估自律神經症狀(姿位變化、流涎、夜尿)與逐步出現的認知/行為改變。
- 隨僵硬進展,評估語音音量改變、吞嚥安全與吸入警訊。
- 評估 便祕、尿滯留、性功能障礙、睡眠障礙、憂鬱、幻覺與判斷/決策受損。
- 優先聚焦常見護理診斷領域:活動受限、吞嚥困難、意識混亂/記憶改變、溝通障礙、跌倒風險、活動耐受不良與便祕。
診斷方法
帕金森氏症沒有單一確診檢查。診斷主要依臨床判斷,且當至少具備兩項典型運動體徵時可獲支持。額外檢查用於排除其他神經系統病因:
- 血液檢查以評估非帕金森氏症病因。
- 在特定情境下使用 DAT 掃描/SPECT 通路,以辨識多巴胺系統功能障礙。
- 在特定情境下使用 SPECT,以辨識多巴胺生成神經元活性下降。
- CSF 分析可能呈現多巴胺降低型態。
- MRI 與 PET 用於支持鑑別評估並排除結構性替代病因。
- CT 影像可協助排除其他結構性病因,但無法直接確診帕金森氏症。
護理介入
- 依目前分期與步態不穩程度,制定活動與防跌倒計畫。
- 將輔具維持在可及範圍,並提供額外時間以安全完成 ADL。
- 透過提供額外 ADL 時間與針對性輔助支持,維持個案獨立性。
- 在可行時,及早協調動作障礙專科與復健服務。
- 處理限制專科、復健與心理健康照護可近性的健康公平障礙。
- 隨時間重新評估照護目標,包括活動能力、吸入預防、溝通效能、腸道功能與安全結果。
- 與 PT/OT 協作擬定 ROM/伸展/活動計畫、輔具訓練,以及適應性設備,以維持 ADL 參與。
- 與 SLP 協作處理構音障礙與 吞嚥困難,包含吞嚥肌訓練與替代溝通方式。
- 當藥物反應下降時,預期將討論進階管理(例如立體定位蒼白球切開術或 deep-brain stimulation),並強化術後監測計畫。
- 依時程給予 PD 藥物以維持治療穩定性,並監測 姿位性低血壓、意識混亂與幻覺。
- 在維持自主性的同時執行失動相關併發症預防措施(壓力性損傷預防、腸道計畫、攣縮預防)。
- 將活動安排於功能高峰時段(通常為上午稍晚)以減少匆促與疲勞。
- 協調營養師介入吞嚥困難飲食(例如軟質食物/增稠液體)、營養補充與 便祕 導向飲食調整。
- 在可行時安排左旋多巴於餐前約 30-60 分鐘給藥,並監測高蛋白攝取集中於給藥時段時的療效下降。
預期結果
- 個案可避免嚴重跌倒或 失動併發症。
- 在預防吸入事件的同時,營養與水分維持充足。
- 溝通策略足以滿足照護需求。
- 個案與照顧者可說明症狀管理與因應策略。
健康衛教與照護轉銜
- 教導安全用藥,並及早回報急性意識混亂、幻覺與嚴重姿位性症狀。
- 教導居家跌倒風險降低措施(清除雜物/地毯,正確使用輔具)。
- 強化症狀管理日常:補充水分/纖維改善便祕、睡眠衛生習慣與以能力維持為核心的因應方式。
- 鼓勵照顧者參與支持團體與帕金森氏症社區組織。
- 連結個案管理/社工支持,以進行心理社會規劃、保險/財務導航、喘息服務規劃與可能的長期照護轉銜。
評值
結果評值應持續進行,並在每次再評估、重大診斷/檢驗更新,以及跨專業/家庭照護檢討時重複執行。若結果部分達成或未達成,應修訂並重新實施照護計畫。
併發症風險
隨僵硬、步態障礙與吞嚥功能下降進展,將增加跌倒、吸入、營養不良與照顧者負擔風險。
藥理學
| 藥物類別 | 範例 | 主要護理注意事項 |
|---|---|---|
| [dopaminergic-therapy] | Carbidopa/levodopa、dopamine agonist 相關情境 | 監測症狀波動、異動症、姿位性低血壓與神經精神不良反應。 |
| MAO-B/MAOI 相關情境 | Selegiline、rasagiline | 強化 tyramine 注意事項,並監測高血壓或不良神經系統效應。 |
| 抗膽鹼藥相關情境 | Benztropine、trihexyphenidyl | 監測高齡者耐受不良、尿滯留(尤其合併 BPH)與眼內壓升高風險。 |
| COMT 抑制劑相關情境 | Entacapone、tolcapone | 與 carbidopa/levodopa 併用以延長療效持續時間;監測治療反應與不良反應。 |
| 多巴胺拮抗相關情境 | amantadine | 監測自殺風險、水腫/心衰惡化,以及突然停藥引發類 NMS 風險。 |
| 腺苷通路輔助治療 | istradefylline 相關情境 | 在特定左旋多巴治療組合中可減少「off」期;監測異動症與失眠型態。 |
| 帕金森氏症精神病治療 | pimavanserin 相關情境 | 在特定病例用於幻覺/妄想通路;監測 QT 相關與精神狀態安全疑慮。 |
以左旋多巴為基礎的方案在疾病早期最有效,但其效期可能隨時間縮短。長期治療(常於 5-10 年後)可能出現異動症與耐受型態,需調整劑量/頻率、變更方案,或在特定情境下進行嚴密監測的藥物中斷。
臨床判斷應用
臨床情境
一名帕金森氏症高齡個案回報小碎步步態惡化、近跌倒增加,且新出現穿衣依賴。
- 辨識線索:運動功能持續惡化且傷害風險上升。
- 分析線索:疾病分期進展正降低安全活動與 ADL 能力。
- 確立優先假設:優先事項為立即穩定安全並降低跌倒風險。
- 提出解決方案:強化移位監督、最佳化輔具並協調跨專業再評估。
- 採取行動:執行防跌倒措施並向照護團隊溝通功能下降。
- 評估結果:近跌倒減少,且 ADL 計畫已調整以維持功能。
相關概念
- 神經系統 - 運動控制中的多巴胺通路功能障礙。
- 多巴胺能治療 - 症狀控制的藥物策略。
- 常見神經系統疾病辨識與優先照護 - 型態辨識與升級處置情境。
- 跌倒預防 - 針對步態與姿勢不穩的高優先安全框架。
- 照顧者角色負荷 - 進行性依賴會增加家庭照護負擔。
自我檢查
- 哪些臨床發現提示為帕金森氏症進展,而非急性 腦中風 型態?
- 為何多巴胺耗竭會同時造成運動與自律神經表現?
- 隨 ADL 依賴增加,哪些照護優先事項最能降低傷害?