創傷性腦損傷
要點
- 創傷性腦損傷可由鈍力、加速-減速損傷或穿透性創傷造成。
- 臨床表現可從輕度腦震盪到嚴重永久失能或死亡。
- 危險警訊包含意識改變、局灶性缺損、瞳孔不等大、嘔吐與 CSF 滲漏徵象。
- 影像檢查與腦震盪工具可引導診斷與嚴重度分層。
- 管理取決於病因與嚴重度,可由休息治療到緊急神經外科減壓。
- 顳側受撞擊可造成延遲性顱內血腫進展,因此即使初始發現看似輕微,仍需持續再評估。
- 在退伍軍人中,反覆爆炸暴露可增加 TBI 負擔,並伴持續睡眠、聽力、疼痛與腸胃症狀群,需長期追蹤。
病理生理
TBI 發生於外部機械力破壞腦組織與正常神經功能時。損傷可為暫時性(如輕度腦震盪),或伴隨結構性損害、出血、水腫與持續神經功能受損。
次發性損傷通路(包含腫脹與顱內壓升高)可在初始創傷後惡化結果。
TBI 可分為非穿透性(閉鎖性損傷,伴顱內加速-減速效應)與穿透性(顱骨破裂並直接破壞腦組織)。原發損傷發生於撞擊當下;次發損傷可在數小時至數週內演變。
分類
- 腦震盪:輕度 TBI,伴暫時性認知、行為或神經功能失調。
- 顱內血腫:血管破裂後,發生於腦周圍或腦內腔室的出血。
- 顱骨骨折相關損傷:顱骨骨性結構中斷,伴潛在腦組織與血管損傷風險。
- 慢性創傷性腦病變(CTE):反覆頭部撞擊暴露後的延遲進展性神經疾病。
- 軍事爆炸暴露 TBI 領域:反覆爆炸事件可造成累積性神經創傷與長期多系統後遺症。
護理評估
NCLEX 重點
透過序列性神經檢查早期偵測惡化,並對危險警訊升級處置。
- 評估意識層級及急性認知或行為改變。
- 評估頭痛、視力模糊、瞳孔不等大、噁心/嘔吐、畏光、耳鳴與局灶性缺損。
- 在運動/休閒情境下,評估需立即醫療評估的腦震盪警示線索:嘔吐、平衡問題、疲勞/嗜睡、神情呆滯/混亂、專注或記憶困難、情緒易怒或人格改變。
- 評估鼻/耳清澈液體引流,作為可能 CSF 滲漏訊號。
- 評估受傷機轉與反覆撞擊暴露史。
- 當有認知、睡眠、聽力或持續腦震盪後症狀時,評估退伍軍人的部署與爆炸暴露史。
- 評估受傷機轉細節,包含看似輕微的快速減速事件(例如撞擊固定物),因即使無明顯外傷也可能發生腦震盪。
- 在機轉檢視中納入年齡脈絡風險線索,因跌倒是幼兒、青少年與高齡者頭部傷害主要機轉。
- 側向/顳側撞擊後,密切監測進展性血腫指標,因神經惡化可能延遲出現。
診斷與監測資料
- 使用標準化腦震盪評估工具進行輕傷篩檢。
- 於臨床適應症下使用 CT/MRI 評估結構損傷、出血與嚴重度脈絡。
- 需要時使用神經心理測驗,以描述創傷後專注力、記憶與執行功能缺損。
- 密切追蹤 Glasgow Coma Scale(GCS)趨勢資料;分數越低代表傷害負擔越重(例如低於 8 表示重度意識受損)。
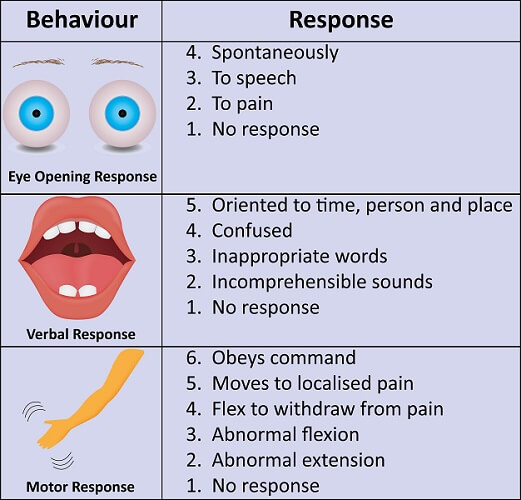 Illustration reference: OpenRN Health Alterations Ch.9.3.
Illustration reference: OpenRN Health Alterations Ch.9.3.
護理介入
- 執行高頻神經再評估,並對惡化徵象立即升級處置。
- 支持依病因/嚴重度制定的治療計畫:在輕度腦震盪型態下以休息與症狀控制為主,包含暫時降低認知/視覺負荷(例如限制閱讀/螢幕暴露),並採分級恢復活動。
- 對任何疑似腦震盪,應於當日升級至醫療提供者或急診評估,而非延遲觀察。
- 當重度損傷造成壓力相關惡化時,準備神經外科處置路徑。
- 在 ICP 上升軌跡中,於緊急升級期間支持醫囑床頭抬高(約 30 degrees),並維持頸部中立位。
- 在有適應症時執行低刺激癲癇預防措施(例如降低光線/噪音與癲癇安全設置)。
- 在即時急救反應中,優先檢查反應性與呼吸,對意識喪失/呼吸受損啟動緊急應變,溫和控制出血,並於懷疑頭頸損傷時保護頸椎活動。
- 強化預防衛教(頭盔與安全帶使用、高風險活動防護)。
- 在相關情境下納入青少年傷害預防教學:開車時不傳訊/不用手機、遵守速限,並持續使用安全帶/頭盔。
快速神經惡化風險
進展性顱內病理可危及生命;延遲升級處置會增加永久缺損風險。
藥理學
| 藥物類別 | 範例 | 主要護理注意事項 |
|---|---|---|
| 症狀導向止痛(輕傷情境) | 依流程止痛藥 | 需在持續神經再評估下謹慎使用。 |
| 鎮靜/麻醉支持(重傷情境) | 處置特異 | 當需手術介入時,須與氣道與 ICP 管理策略協調。 |
| 神經保護支持情境 | 依嚴重度使用抗癲癇藥、滲透性利尿劑與特定昏迷誘導路徑 | 在特定重症軌跡中用於限制次發性損傷;需高急性神經-呼吸監測。 |
臨床判斷應用
臨床情境
一名頭部創傷病人出現頭痛惡化、反覆嘔吐與新發瞳孔不等大。
- 辨識線索:進展性顱內損傷警訊。
- 分析線索:高度懷疑次發性神經惡化。
- 確立優先假設:預防腦疝與永久腦損傷。
- 提出解決方案:緊急升級以進行急診影像與神經外科評估。
- 採取行動:啟動緊急路徑並加強神經監測。
- 評估結果:在不可逆惡化前完成決定性介入。
相關概念
- 神經系統診斷檢查與護理考量 - CT/MRI 與神經監測原則。
- 顱內高壓與顱內壓升高 - 各類神經損傷中的壓力惡化辨識與穩定化優先事項。
- 中風 - 急性局灶性神經缺損的鑑別診斷。
- 常見神經系統疾病辨識與優先照護 - 神經急症中的型態辨識與升級處置。
自我檢查
- 哪些症狀最能提示重度而非輕度 TBI?
- 為何 TBI 初始穩定後仍需序列性神經檢查?
- 腦震盪與伴占位效應的重度 TBI,其管理優先事項有何差異?