神經系統
要點
- 神經系統負責處理感覺輸入、協調運動,並支持認知與行為。
- CNS(腦與脊髓)負責解讀與傳導控制,PNS 將這些中樞連接至周邊。
- ANS 分支(交感與副交感)提供互補的非隨意調節,以支持壓力反應與恢復。
- 神經元訊號傳導依賴神經傳導物質與充足代謝燃料,尤其是葡萄糖。
- 腦組織高度依賴灌流:葡萄糖無法儲存,短暫供氧中斷即可造成快速神經元損傷。
- 神經傳導物質由胺基酸組成單位合成,因此足量蛋白質攝取可支持神經感覺功能。
- 年齡相關傳導減慢會增加跌倒風險與功能脆弱性,需主動安全支持。
病理生理
中樞神經系統(腦與脊髓)整合感覺訊號並產生適應性運動與認知反應,而周邊神經系統透過腦神經與脊神經在這些中樞與目標組織間傳遞訊息。快速電化學傳導可支持反射、平衡控制、溝通與日常生活所需的執行功能。
大腦相對體積具有極高代謝需求,且依賴持續腦灌流提供氧氣與營養。由於神經元幾乎不儲存可用葡萄糖,需持續攝取與循環才能維持功能;持續低灌流或低氧血症可快速引發毒性代謝物累積並造成不可逆神經元損傷。
神經調控既包含自動調節(例如呼吸與心血管型態),也包含意識加工(感覺、學習、記憶與情緒反應)。因此失調可能同時造成生理與認知-行為功能障礙。
神經表現可隨年齡、代謝不穩定與進行性神經退化疾病而下降。傳導速度變慢、感覺缺損與認知受損會增加受傷風險、溝通中斷與獨立性喪失。
在兒科個案中,神經發展差異會影響風險型態:新生兒/嬰兒體溫調節較不成熟(尤其頭部暴露時)、運動發展未完成且跌倒風險上升、頭身比例較大且顱骨較薄。嬰兒期快速腦生長也使其對氧氣與葡萄糖供應受損更敏感。
神經功能受損可源自感染、外傷、退化、腫瘤、缺血性血流中斷、結構缺陷與自體免疫疾病。其影響可為多系統,並包含同時存在的生理、認知與心理社會功能障礙。
腦功能分化支持整合性行為。小腦協調精細運動控制,下視丘參與自主神經與內分泌恆定調節,視丘則將感覺與運動訊號中繼至皮質網路。
大腦與大腦皮質為最大腦部構成,並與間腦、腦幹與小腦形成整合網路。大腦半球側化有助於優勢語言/邏輯加工(常見左側)與創造-直覺加工(常見右側),胼胝體則作為主要半球間溝通通道。 皮質表面由腦回與腦溝構成,縱裂將左右半球分開。
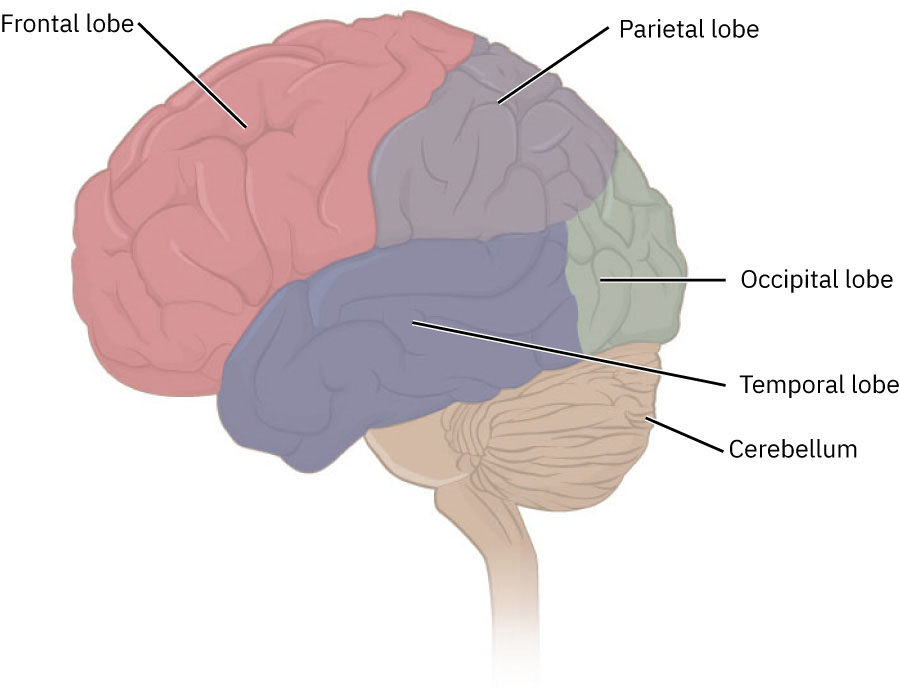 Illustration reference: OpenStax Clinical Nursing Skills Ch.26.1.
Illustration reference: OpenStax Clinical Nursing Skills Ch.26.1.
CNS 保護與支持結構包含產生腦脊髓液的腦室,以及包覆神經組織的腦膜(軟腦膜、蜘蛛膜與硬腦膜)。腦幹通路支持自主心肺調控與吞嚥、咳嗽、嘔吐等保護性反射。
腦幹(中腦、橋腦、延腦)連結高階皮質中樞與下行通路。中腦迴路支持視聽反射整合;橋腦通路參與小腦溝通與呼吸調節;延腦中樞調控呼吸、心率、血壓、吞嚥、打噴嚏與嘔吐反射。
小腦功能不僅限於精細運動協調,也透過持續肌肉-關節感覺回饋迴路參與姿勢覺與本體感覺整合。
在細胞層級,神經元產生電衝動與化學訊號,神經膠細胞提供結構與功能支持。軸突傳出衝動、樹突接收輸入,突觸讓神經連接間進行神經傳導物質通訊;神經膠來源髓鞘可提升傳導效率。
營養狀態會影響神經恢復軌跡。營養不良、吞嚥困難導致攝取延遲與發炎分解代謝狀態,與中風、創傷性腦損傷 與神經退化疾病較差結局相關;均衡巨量營養與目標微量營養素充足(例如 B 群維生素、鐵、鎂、鋅與碘)則可支持神經傳遞、髓鞘完整性與腦代謝。
異常衝動傳導與神經傳導物質失衡與多種神經及心理健康疾病相關。神經傳遞情境可解釋為何不同疾病會出現運動、情緒、認知、疼痛或癲癇發作改變。
分類
- 核心功能領域:感覺處理、運動控制、認知與語言。
- 核心處理序列:感覺(輸入)、整合(處理/解讀)與反應(隨意或非隨意輸出)。
- 核心結構領域:CNS(腦與脊髓)與 PNS(腦神經與脊神經)。
- 半球控制型態:左右大腦半球透過胼胝體纖維溝通,並主要控制對側身體運動輸出。
- 腦神經組織:十二對腦神經(I-XII)主要支持頭頸部感覺與運動功能,迷走神經影響可延伸至胸腔與上腹部器官。
- 腦神經模態模型:各腦神經為感覺、運動或混合通路;缺損解讀需與模態一致。
- 腦神經模態分布:三對腦神經主要為感覺性、五對主要為運動性、四對為感覺-運動混合通路。
- 脊神經組織:混合感覺/運動脊神經對包含 C1-C8、T1-T12、L1-L5、S1-S5 與一對尾神經。
- 節段支配標誌:C1-C5 支持上頸段/頭頸功能、C3-C5 支持膈神經-橫膈呼吸、C5-T1 支持臂神經叢/上肢功能、胸神經根支持軀幹/腹壁通路、L1-L5 支持腰神經叢與前側肢體感覺運動通路,L4-S4 參與薦神經叢並涵蓋臀部/足部通路情境。
- 細胞訊號架構:神經元細胞體、軸突、樹突、突觸與神經膠支持。
- 突觸訊號類型:電突觸使用細胞間直接傳導;化學突觸透過突觸間隙神經傳導物質釋放傳遞訊號。
- 神經化學傳遞模型:釋放至突觸的神經傳導物質會與目標神經元、肌纖維或其他效應組織上的特定受體結合。
- 主要神經傳導物質型態:
- 主要腦功能區域:額葉(運動與執行規劃)、頂葉(軀體感覺)、顳葉(聽覺與語言理解)與枕葉(視覺處理)。
- 皮質葉細節:
- 額葉:專注、執行功能、運動控制、情感/人格/抑制/判斷、表達性語言(Broca 區)與初級運動帶對側隨意運動協調。
- 頂葉:感覺整合(觸覺、壓力、振動)、本體感身體定位與空間/左右定向。
- 顳葉:聽覺處理、聲音-語言記憶與接受性語言理解(Wernicke 區)。
- 枕葉:視覺解讀/視覺記憶處理,以及視覺反射與平滑眼動協調支持。
- 其他核心區域:小腦(精細運動控制)、下視丘(自主與恆定調節)與視丘(感覺/運動中繼)。
- 間腦整合:下視丘與視丘協調自主中繼、內分泌調節與感覺優先排序;下視丘支持口渴、睡眠、飢餓、體溫、壓力、生殖與垂體驅動荷爾蒙控制。
- 基底核角色:支持精細運動控制與運動協調的深部大腦核團。
- 保護/支持結構:腦室(CSF 生成)、腦膜(軟腦膜、蜘蛛膜、硬腦膜)與臨床相關腦膜間隙(硬膜外、硬膜下、蜘蛛膜下)。
- 腦幹組織:中腦(視聽反射與通路中繼)、橋腦(橋接與呼吸調節)、延腦(生命反射中樞與網狀結構覺醒/睡醒調節)。
- 脊髓組織:由延腦向下延伸至約 L2 水平,並具頸/胸/腰/薦區輸出型態。
- 馬尾情境:在早期發育中,椎柱生長超過脊髓長度而形成遠端腰薦神經根束。
- 脊髓灰質角功能:
- 後角(背側):感覺資訊處理。
- 前角(腹側):對骨骼肌輸出軀體運動。
- 側角:位於胸/上腰與薦段的自主運動神經元胞體區域。
- 自主調節領域:下視丘-腦幹-脊髓協同調節非隨意心肺、血管、胃腸、腺體與體溫調節功能。
- 自主分支:
- 交感分支(“fight or flight”):支持能量消耗與壓力反應(例如瞳孔放大、支氣管擴張、特定血管床收縮、心率/收縮力增加、胃腸蠕動/分泌下降)。
- 副交感分支(“rest and digest”):在非壓力狀態占優勢,產生相反效應以支持消化、心臟放鬆與恢復性恆定。
- 神經通路組織:
- 上行通路將來自周邊受器的感覺輸入經脊髓中繼至視丘/小腦與皮質處理中樞。
- 下行通路將運動輸出傳遞至下位運動神經元,以控制隨意與非隨意運動。
- 主要下行束包含 corticospinal/corticobulbar 系統(隨意運動)與 vestibulo/reticulo/rubrospinal 系統(姿勢、肌張力與自動運動調節)。
- 脊髓損傷定位型態:高位頸段損傷可致四肢癱瘓(quadriplegia),較低病灶更常致下半身癱瘓,且運動/感覺缺損可能分離出現。
- SCI 感覺安全型態:肢體癱瘓不代表感覺必然喪失;在明確評估感覺狀態前應維持疼痛安全預防措施。
- 邊緣系統貢獻:整合情緒行為與記憶,影響生存反應。
- 運動反應調控:軀體通路介導有意識隨意運動,而自主通路介導非隨意器官反應與反射相關內臟效應。
- 神經營養脆弱型態:吞嚥困難、憂鬱、運動障礙、胃輕癱與認知受損可降低攝取,而神經疾病會提高代謝需求。
- 年齡相關下降領域:反應時間變慢、感覺喪失與安全風險提高。
- 神經發展情境:慢性神經病況包含神經發展障礙(例如 ASD 與 ADHD),且常共病焦慮或其他心理健康問題。
- 診斷與治療複雜性:不同個體表現差異大,因此持續變動症狀常需長期用藥與縱向再評估。
- 慢性病情境:帕金森氏症、ALS、失智症、癲癇/中風 易感性。
護理評估
NCLEX 重點
優先問題聚焦於快速辨識神經變化,並對安全關鍵發現立即升級處置。
- 評估基線認知、定向感、溝通與行為型態。
- 觀察步態變化、顫抖進展、協調缺損與活動能力下降。
- 辨識吞嚥/說話困難,以及進行性疾病中的吸入或呼吸受損徵象。
- 結合神經發現評估營養風險線索:攝取下降、非預期體重下降(例如 6 個月 >5% 或 1 年 >10%)與 BMI/代謝症候群負擔。
- 評估會惡化認知/血管風險的飲食型態因子(例如高飽和脂肪/高糖加工攝取、重度飲酒與未受監督補充劑使用)。
- 結合臨床情境解讀白蛋白/前白蛋白趨勢,因發炎、壓力或感染可在攝取無關情況下使其下降。
- 對突發意識混亂、單側無力、癲癇活動或急性神經惡化立即通報。
護理介入
- 維持安全環境與調適輔具(眼鏡、聽力裝置、活動支持)。
- 鼓勵認知刺激活動與社交互動(例如桌遊/牌卡/文字遊戲、回憶活動)以支持功能。
- 於適當情況鼓勵支持神經健康的營養選擇,包含足量蛋白質與富含 omega-3/抗氧化食物。
- 優先全食物神經保護型態(例如地中海式飲食),並減少與認知下降風險相關的精製糖、高度加工食品與過量飽和脂肪。
- 在高風險神經個案中追蹤葡萄糖與鈉平衡,因血糖與血鈉異常可惡化認知、癲癇風險與腦功能穩定性。
- 使用結構化、漸進式營養諮詢(例如 assess-advise-agree-assist-arrange 流程),並在風險線索聚集時及早協調營養師介入。
- 急性神經事件後若吞嚥不安全,優先早期吞嚥評估與及時替代營養規劃(必要時包含腸道支持),以避免長時間攝取中斷。
- 對動作遲緩或認知受限個案,提供 ADL 與溝通額外時間。
- 為因應進行性神經病況的個案與家庭提供情緒支持。
快速神經惡化風險
急性神經改變可提示 中風、癲癇發作或代謝危象,需立即通知護理人員。
藥理學
| 藥物類別 | 範例 | 主要護理注意事項 |
|---|---|---|
| [dopaminergic-therapy] | 帕金森氏症管理情境 | 監測活動/功能反應,並通報步態惡化或跌倒趨勢。 |
| [anticonvulsants] | 癲癇管理情境 | 對突破性事件或發作後安全疑慮需立即通報。 |
臨床判斷應用
臨床情境
一名 帕金森氏症 住民在一週內出現拖步加重、轉位延遲與險些跌倒。
- 辨識線索:運動遲緩進展與傷害風險上升。
- 分析線索:神經功能下降正降低安全活動與 ADL 表現。
- 確立優先假設:即時優先事項是防跌倒與及時再評估照護計畫。
- 提出解決方案:增加轉位監督、優化輔具可近性並通報趨勢。
- 採取行動:執行安全介入並溝通客觀變化。
- 評估結果:跌倒獲得預防且活動計畫得到調整。
相關概念
- 失智症個案照護 - 共通認知支持與行為安全策略。
- 跌倒預防 - 神經功能下降會顯著提高跌倒風險。
- 協助感覺缺損個案 - 使用調適輔具有助提升安全與溝通。
- 內分泌系統 - 血糖不穩可急性損害認知與神經功能。
- 中風 - 需快速辨識線索的時間敏感急症。
自我檢查
- 哪些神經發現需立即升級處置,哪些可常規通報?
- 感覺下降如何影響神經相關跌倒風險?
- 在進行性神經疾病中,哪些日常介入最能保留功能?