全面腹部評估
重點整理
- 腹部評估結合聚焦 GI 與 GU 訪談資料,以及有順序的理學檢查。
- 訪談發現可引導檢查優先順序,尤其是疼痛、排泄變化與泌尿症狀。
- PQRST 可提升腹痛特徵描述,並有助將疼痛位置連結到可能病理。
- 腹部檢查順序中先聽診再觸診,可保留腸音判讀準確性。
病理生理學
腹部症狀常反映胃腸道與泌尿生殖構造功能失衡,這些構造共享解剖空間且症狀型態重疊。由於許多疾病表現為非特異性發現,護理師必須整合病史與檢查趨勢,及早辨識惡化。
腹部評估模型旨在降低遺漏線索。主觀發現用於找出可能目標,客觀發現則用於確認或挑戰初始假設。此循環流程可在新資料出現時支援快速重新排序優先事項。
腹部在解剖上定義為介於橫膈與骨盆間的前軀幹區域。腹部發現可反映 GI 與 GU 功能,亦可提供生殖、代謝與 免疫系統 狀態線索。
腹內壓(IAP)是由腹壁與內臟互動產生的動態壓力狀態。使腹內容積增加的情況(例如阻塞、腹水/液體堆積、器官發炎、佔位效應或妊娠)可超過代償性伸展能力,並促成器官功能障礙。
應及早篩查風險脈絡,因可調整與不可調整因子都會改變 GI 症狀負荷與併發症機率。飲食型態、不活動、藥物影響(例如鐵劑與類鴉片)、家族史、老化生理與嚴重壓力暴露,皆可能在急性發現前改變基線風險。
分類
- 主觀領域:既往診斷、手術、藥物、疼痛型態、排便與泌尿症狀回顧。
- 客觀領域:依象限解讀的視診、聽診、叩診與觸診。
- 外部結構領域:皮膚、淺層/腹橫筋膜、腹壁肌群、脂肪與腹膜層,支持保護、活動、體溫調節與器官固定。
- 解剖參照領域:以肚臍為交會點的水平/垂直參照線形成四腹象限,用於症狀定位。
- 象限-器官對應領域:
- RUQ:肝臟、膽囊、右腎(後方)及部分小/大腸。
- LUQ:胃、脾、胰、左腎(後方)、部分腸道與部分肝臟。
- RLQ:闌尾、盲腸/升結腸段、右側附件(若存在)及膀胱右上區。
- LLQ:降結腸/乙狀結腸段、左側附件(若存在)及膀胱左上區。
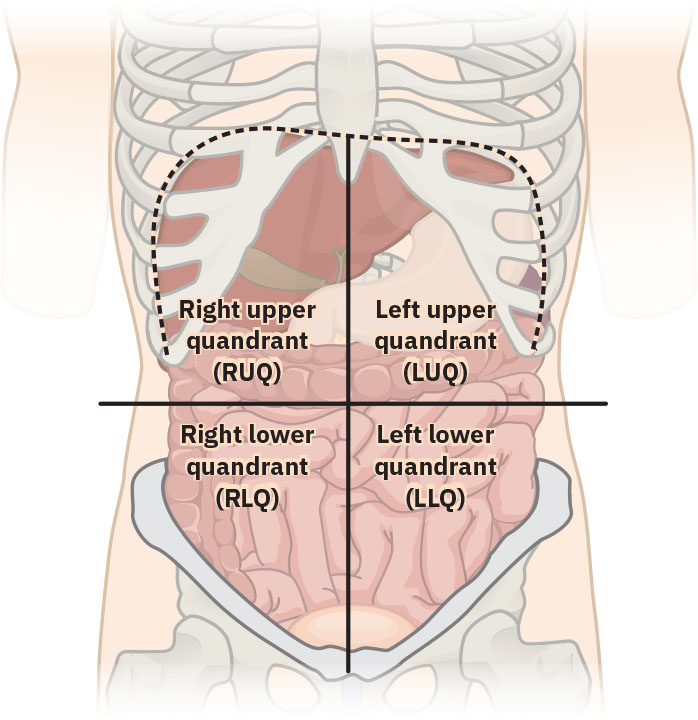 Illustration reference: OpenStax Clinical Nursing Skills Ch.27.2.
Illustration reference: OpenStax Clinical Nursing Skills Ch.27.2.
- 腹壁支持領域:腹直肌支撐姿勢與前方器官容納;腹外/內斜肌支撐軀幹旋轉;腹橫肌支撐軀幹穩定與腹內壓調節。
- 主要腹部血管標誌:腹主動脈(下半身體循環主要動脈流出)與下腔靜脈(下半身主要靜脈回流)為搏動、雜音與不穩定線索之關鍵判讀目標。
- 內臟類型領域:實質內臟(例如肝、脾、腎、胰、膽囊)與空腔內臟(例如胃、腸、膀胱);空腔內臟受損有滲漏性腹膜炎風險。
- 動脈供應領域:主要腹部灌流分支包含腹腔與腸繫膜動脈路徑,供應肝膽、胃、胰與腸道結構。
- 靜脈回流領域:門脈/腸繫膜/肝/腎/性腺靜脈回流路徑,透過 IVC 支流架構整合進入全身靜脈循環。
- 功能性腹部領域:支持用力呼氣/咳嗽、膀胱排空、嘔吐、排便/排氣及妊娠相關腹壁適應。
- 常見功能受損促成領域:藥物影響(例如類鴉片便祕、抗生素相關腹瀉、NSAID/制酸劑過度使用造成消化不良-逆流)、不良飲食/不活動、逆流負擔與壓力相關 GI 症狀放大。
- 症狀型態領域:絞痛/波動痛、痙攣樣、瀰漫性與局部性腹痛描述,及相關症狀(腹脹、噁心、厭食、排便習慣改變、膨隆)。
- 疼痛框架:PQRST(provocation、quality、region/radiation、severity、timing)。
- 診斷支持領域:依檢查線索選擇定向實驗室(CBC、CMP、白蛋白、甲狀腺功能、糞便檢查、脂肪酶、CRP/ESR)、呼氣測試、遺傳路徑與影像/內視鏡。
護理評估
NCLEX 焦點
優先排序常取決於是否辨識腹部紅旗線索,並使用系統化追問。
- 詢問定向 GI 與 GU 病史,包含既往腹部手術、排便型態變化、吞嚥困難、排尿痛、尿急與失禁。
- 對排尿痛,釐清不適是內部或外部型態,以及先前自行處置嘗試。
- 對泌尿症狀,描述白天與夜間頻率、伴漏尿的急迫感、壓力性失禁觸發(咳嗽/打噴嚏/出力)及起始排尿遲疑。
- 在評估 便祕 或腹瀉趨勢時,以一致描述框架(例如 Bristol 糞便型態)界定糞便型態。
- 篩查症狀表達與飲食習慣中的文化影響,包含偏好用語、家庭支持結構與輔助療法使用。
- 篩查影響 GI 結果的社經障礙,如食物不安全、藥物可負擔性、篩檢可及性,以及咀嚼/攝取所需口腔照護可及性。
- 詢問聚焦出血與排泄安全問題,包含便血、黑便、吐血、腹部膨隆、近期排便時間與排氣情況。
- 詢問相關症狀:脹滿/飽脹、噁心/嘔吐、食慾下降(anorexia)與排便習慣改變,以精煉鑑別方向。
- 對腹瀉病史,記錄水樣或成形便型態與 24 小時發作次數,以引導脫水/感染評估優先事項。
- 訪談時釐清糞便品質細節:顏色、稠度、形徑、氣味、黏液與未消化食物型態,區分預期變化與警示發現。
- 在完整臨床脈絡中,將黑/紅便、持續白便、反覆水樣便、硬顆粒便或進行性變細便徑視為升級線索。
- 對新發鮮紅直腸出血或新發黑便,視為需緊急通知開立者之發現,因兩者皆可能代表臨床顯著 GI 出血。
- 對持續或高風險嘔吐型態(例如超過 24 小時、嘔血、劇痛或脫水徵象)升級為緊急開立者再評估。
- 將血便、吐血、新發/惡化黑便或少尿脫水(例如尿量低於約 30 mL/小時)視為需立即升級的關鍵發現。
- 對有 中風 或 TIA 病史個案篩查吞嚥安全,並監測藥錠/液體/食物耐受以降低吸入性 肺炎 風險。
- 對腹痛使用 comprehensive-pain-assessment-and-documentation 中的 PQRST,並將發現定位至腹部象限。
- 明確釐清疼痛描述(絞痛、痙攣樣、瀰漫、局部),因每種型態都會改變急迫度與可能病因判讀。
- 記錄疼痛、壓痛、腫塊或膨隆時,持續使用象限定位,以支援鑑別收斂與交班清晰度。
- 透過提升舒適度以準備檢查準確性(溫暖環境/聽診器、排空膀胱、放鬆擺位)。
- 使用標準化檢查前安全流程:依指示手部衛生/PPE、身分核對、解釋檢查並取得同意、仰臥位與保護隱私暴露。
- 若 GI 關注包含攝取/吞嚥問題,納入口咽聚焦篩查:檢視嘴唇、頰黏膜、牙齦/牙齒、舌活動、顎/懸雍垂與扁桃體/口咽發現。
- 若新發嘴唇不對稱合併臉部下垂、上肢無力/麻木或語言改變,視為可能急性中風型態並立即升級。
- 若懷疑會厭炎(例如喘鳴、高熱、流涎、嚴重咽痛),因氣道痙攣風險應避免壓舌板刺激並緊急升級。
- 於病人仰臥放鬆時視診輪廓與膨隆,記錄對稱性、輪廓型態(flat/rounded/scaphoid/protuberant)、疤痕、肚臍位置、腫塊與可見搏動/蠕動。
- 視診時確認腹壁放鬆(雙手置於體側;必要時頭/膝支撐),並記錄妊娠紋、疝樣隆起、疤痕對應與肚臍(通常內陷且居中)。
- 檢查時採方法特異之預期/非預期框架:
- 視診預期發現:平坦/圓潤輪廓、對稱與皮膚完整。
- 視診非預期發現:不對稱、進行性膨隆、可見蠕動/搏動、傷口或皮膚破損。
- 聽診預期發現:正常腸音。
- 聽診非預期發現:腸音消失/亢進/低下。
- 觸診預期發現:無腫塊、無壓痛、無不自主肌衛。
- 觸診非預期發現:疼痛、反彈痛、僵硬、不自主肌衛或新發腫塊。
- GU 預期發現:清亮淡黃尿液、膀胱不膨隆且無尿急/頻尿/滯留。
- GU 非預期發現:深色/血尿/惡臭/混濁沉渣尿、排尿痛、尿急/頻尿、膨隆壓痛膀胱或滯留徵象。
- 先聽診腸音後觸診,避免改變基線發現;由 RLQ 起始順時針進行。
- 若初次未聽到腸音,在該象限持續聽診最長約 5 分鐘後再判定顯著低下/消失。
- 腸音描述以正常/亢進/低下為主,而非精確計數,因腸活動具週期性。
- 需辨識正常腸活動峰值間隔可有長變異(可達約 50 至 60 分鐘),短暫安靜期不應過度判為腸音消失。
- 辨識聽診紅旗:亢進腸音或腹鳴、術後/ileus 型態低下腸音,以及意外血管聲如雜音(bruit)。
- 若蠕動聲在全腹傳導清晰,單點聽診可用於趨勢追蹤;初始聚焦評估仍以完整象限聽診為標準。
- 將腸音變化與動力脈絡一起判讀:消失或顯著改變可提示阻塞、ileus 或發炎,並可評估腸休息或 NG 減壓反應。
- 觸診時將疼痛區放最後,並區分自主肌衛與不自主肌衛、僵硬及反彈痛。
- 淺觸診由 RLQ 起始順時針,以淺壓(約 1 cm)進行;疼痛區最後檢查,並鼓勵屈膝以減少肌衛。
- 若懷疑禁忌(例如腹主動脈瘤、闌尾炎疑慮、脾臟壓痛、多囊腎破裂風險或近期腎移植)時,避免深觸診。
- 當懷疑滯尿時,觸診恥骨上至肚臍中線判斷膀胱膨隆;膨隆膀胱可呈光滑、堅實、規則且中線骨盆腫塊。
- 區分肌衛型態:自主肌衛(焦慮/冷觸相關)、不自主肌衛(腹膜刺激反射收縮)、僵硬(持續不自主肌肉變硬)與反彈痛(突然放手痛)。
- 以叩診發現(鼓音 vs 濁音)支持對糞便負荷、佔位效應或異常液體型態之判讀;由預期鼓音轉為瀰漫/移動性濁音可支持腹水疑慮。
- 叩診亦可支援肝/脾跨度評估與上腹-腎臟評估中的肋脊角壓痛篩查。
- 結合臨床圖像趨勢追蹤常見 GI 實驗室指標,包含 CBC 的貧血/發炎線索、CMP 的肝膽指標/電解質,以及胰臟受累的脂肪酶。
- 使用糞便診斷(潛血、培養含 C. diff 檢測、蟲卵/寄生蟲檢測)與發炎指標(CRP/ESR)以精煉鑑別優先順序。
- 當工作鑑別包含營養不良、吸收不良或腸道動力疑慮時,加入白蛋白與甲狀腺功能趨勢。
- 使影像模式符合臨床問題與準備需求:腹部 X 光(阻塞/穿孔篩查)、CT(含對比細節與腎功能/過敏檢核)、MRI/MRCP(無輻射;金屬/植入物與幽閉恐懼篩查)、超音波(無輻射肝膽胰評估)與鋇劑檢查(腸道準備/NPO 與檢查後液體纖維排出支持)。
- 對腹部對比 CT,需核對 NPO 狀態(依醫囑常為 4-6 小時)、既往碘/對比劑反應史、腎功能(BUN/creatinine/eGFR)及藥物限制如 metformin 時間需求。
- 若有既往對比反應史,核對是否已開立並完成對比前預處理流程(例如抗組織胺/類固醇方案)。
- 對需依流程移除金屬物品的影像檢查,確認已先移除金屬/飾品。
- 教導對比常見感受(IV 對比短暫發熱或金屬味;口服對比粉筆樣口感),並支持檢查後補水以促進對比排出。
- 鋇劑檢查後可預期暫時淺色/白色糞便,並強化依醫囑瀉劑與補水計畫,以降低檢查後嵌塞風險。
- 對疑似乳糖吸收不良或小腸細菌過度生長,預期醫囑氫/甲烷(含 lactulose 基礎)呼氣測試流程與準備衛教。
- 對有明顯遺傳性結直腸癌/息肉病型態病人,協調遺傳風險轉介路徑,並記錄影響監測規劃之家族史線索。
- 整合內視鏡規劃與追蹤:結腸鏡/EGD/ERCP 鎮靜流程含同意與 NPO 核對,加上術後對出血、穿孔、ERCP 後胰臟炎/膽管炎風險與疑似狹窄/阻塞/瘻管型態中的膠囊滯留風險監測。
- 將象限疼痛型態與可能病因做關聯,並在臨床指示下預期後續診斷。
- 對高齡便祕聚焦評估,篩查腹部/骨盆底無力、不活動、營養不良、慢性病負荷與長期藥物促成因子。
- 直接詢問便祕併發症(痔瘡出血、肛裂疼痛、糞便嵌塞病史、直腸潰瘍風險)。
- 在 GI 評估中應用生命週期判讀:嬰幼兒膨隆輪廓可屬預期,尿布次數可追蹤補水;高齡者需更緊密篩查便祕、口乾/味覺改變、逆流風險、潰瘍風險與細菌過度生長相關腹瀉或體重下降。
- 在嬰幼兒中,納入濕尿布次數趨勢,確認臍帶殘端乾燥/脫落時程(約兩週),並辨識腹式呼吸動作為預期觀察型態。
- 在兒科腹部主訴中,預期症狀語言可能不具特異性(例如「我肚子痛」),並納入照顧者回報功能線索,如上學天數下降。
護理介入
- 對每項聚焦腹部問題,執行標準化訪談與檢查順序。
- 依象限與檢查方法記錄發現,以提升交班清晰度。
- 對嚴重局部壓痛、出血徵象、持續嘔吐或進行性膨隆等發現升級處置。
- 在完成判讀前確認主觀與客觀資料一致;若不一致,重複聚焦檢查並釐清訪談回覆。
- 以保護隱私溝通方式協助病人完成醫囑檢查與檢體採集準備。
- 介入後再評估,並隨線索變化更新照護計畫。
- 在妊娠/產後評估中,辨識預期腹壁拉伸與暫時性白線/腹直肌分離型態,同時對持續疼痛、功能下降或可疑伴隨發現升級處置。
- 對高齡者,強化活動加纖維生活策略,並監測年齡相關腹部變化(動力/代謝變慢、肌張力/韌帶支持下降、內臟脂肪負荷上升)所增加的便祕、疝氣與脫垂風險。
- 當開立糞便檢查時,提供保護隱私且降低污名之檢體採集與運送指引,以提升遵從與樣本品質。
順序錯誤風險
若在聽診前先觸診,可能扭曲腸音判讀並降低檢查診斷價值。
藥理學
本評估導向章節中,藥物管理取決於已辨識病因,且非首要處置。用藥決策應依確認之臨床發現與開立者醫囑執行。
臨床判斷應用
臨床情境
一位病人主訴新發右下腹痛,合併噁心與食慾下降。以訪談線索與聚焦檢查發現決定下一步行動。
- Recognize Cues:局部疼痛型態、相關症狀與排便趨勢變化。
- Analyze Cues:型態提示可能急性腹部病理,而非非特異性不適。
- Prioritize Hypotheses:立即優先是排除時間敏感病因並預防進展。
- Generate Solutions:完成聚焦檢查順序、記錄象限發現並升級可疑線索。
- Take Action:即時通知開立者並支援醫囑診斷流程。
- Evaluate Outcomes:介入後再評估疼痛軌跡與生理穩定性。
相關概念
- 消化系統 - 提供基礎 GI 解剖與排泄脈絡。
- 腹脹與五個 F - 擴展全腹膨隆的鑑別線索。
- 腹部疝氣 - 涵蓋局部隆起型態與腹壁結構缺損。
- 腹瀉評估與管理 - 常見症狀,需糞便型態與補水評估。
- 便祕 - 與膨隆與不適相關的常見排泄問題。
- 健康社會決定因素 - 框定影響 GI 風險與追蹤的食物可及、保險與篩檢障礙。
- 文化回應式評估資料蒐集 - 支援文化安全訪談與症狀語言判讀。
- 吞嚥困難 - 吞嚥主訴與 中風 病史在 GI 訪談中需早期吸入風險篩查。
自我檢核
- 為何腹部檢查順序與多數其他身體檢查不同?
- PQRST 如何提升腹痛的鑑別推理?
- 腹部評估中哪些訪談發現應觸發立即升級?