神經系統身體評估與紅旗篩檢
重點整理
- 神經系統評估整合主觀病史與客觀認知、腦神經、運動、感覺與協調測試。
- 雙側比較與以趨勢為基礎的再評估,是辨識急性神經惡化的關鍵。
- BEFAST 陽性、新發失語、突發精神狀態改變與局灶無力需立即升級處理。
- 意識程度早期變化屬高優先線索,應觸發結構化再評估(如 Glasgow Coma Scale),若惡化則快速升級。
病理生理學
神經缺損可源於結構損傷、缺血、感染、毒性-代謝失衡、神經退化或周邊神經功能障礙。評估發現會因病灶位置與進展速度而異。
床邊早期辨識語言、動作、感覺與協調的細微變化,有助避免時間敏感治療延誤。
神經結果也受社會與結構因素影響。可近性障礙、偏見與社會經濟暴露可能延誤診斷與專科追蹤,增加晚期就醫與較差功能結果風險。
分類
- 主觀領域:頭暈、眩暈、麻木、無力、吞嚥困難、失語、癲癇發作、意識混亂與近期受傷的起病/時間特徵。
- 客觀領域:精神狀態/意識程度、瞳孔、腦神經檢查、肌力、感覺功能、小腦測試、步態、平衡與深腱反射型態。
- 精神狀態組成領域:意識程度/定向、外觀、行為、情感/心境、言語與認知表現。
- 升級領域:疑似 中風、癲癇急症、意識惡化與進行性局灶缺損。
- 公平/風險領域:可近性障礙、健康素養限制與影響神經追蹤及治療依從的社會決定因素。
- 篩檢工具領域:GCS 用於意識趨勢、NIHSS/BEFAST 用於急性中風篩檢、MMSE 用於認知障礙分層。
- 異常型態領域:精神狀態改變、語言改變(失語)、腦神經缺損、感覺改變(含周邊神經病變)與運動協調改變。
- 檢查類型領域:
- 常規床邊檢查:RN 聚焦精神狀態/意識、瞳孔、肌力、感覺與步態檢查,必要時使用 GCS 趨勢。
- 完整神經檢查:擴展腦神經、小腦、深腱反射與 MMSE 聚焦評估,常見於專科評估情境。
- 定期再評估檢查:依機構政策,對急性神經損傷或疾病進行定時間隔再評估與記錄。
護理評估
NCLEX 重點
應優先處理氣道、呼吸及急性 中風 或癲癇風險,再處理低急性度慢性發現。
- 在有指徵時,使用標準化工具評估定向、注意、行為與意識程度。
- 入院時建立意識/定向基線,並至少每班或依急性度流程追蹤;將變化與該基線比較。
- 使用直接定向提問(姓名、地點、日期;必要時星期/月/季節),並記錄保留與受損領域(如僅對自我定向)。
- 依照護場域、目前診斷與活動性神經症狀負荷,選擇檢查深度(常規、完整與定期再評估)。
- 取得目前神經症狀、既往神經病史、近期跌倒/頭部外傷與吞嚥/語言疑慮病史。
- 對急性神經主訴,使用 PQRSTU 聚焦追問,若有活動性中風樣發現應準備即時升級。
- 明確詢問近期藥物變動是否加重頭暈或姿勢性症狀,尤其高齡跌倒風險者。
- 審查鎮靜藥、止痛藥、神經肌肉阻斷劑、酒精與物質使用,因其可能混淆神經檢查解讀。
- 以一致工具追蹤意識程度(如急性照護之 Glasgow Coma Scale):15 = 最佳反應,<8 = 昏迷範圍,3 = 無反應,下降 2 分以上具臨床意義。
 Illustration reference: OpenStax Clinical Nursing Skills Ch.26.2.
Illustration reference: OpenStax Clinical Nursing Skills Ch.26.2.
- 當有認知篩檢指徵時使用 MMSE,並按分數區間結合臨床脈絡解讀(約 24-30 無明顯受損、18-23 輕度受損、<18 重度受損)。
- 以病史與趨勢區分精神狀態改變型態:進行性失智型態、急性波動性譫妄型態、憂鬱相關認知遲緩與昏迷等級無反應。
- 透過左右比較與瞳孔反應檢查評估腦神經功能。
- 在定位缺損時,將腦神經發現分類為感覺、運動或混合模態。
 Illustration reference: OpenStax Clinical Nursing Skills Ch.26.1.
Illustration reference: OpenStax Clinical Nursing Skills Ch.26.1.
- 依指徵納入聚焦腦神經篩檢任務:CN I 氣味辨識(閉眼)、CN II 遠距視力檢查(如 Snellen,並記錄矯正視力狀態),以及聯合 CN III/IV/VI 眼球追蹤與 PERRLA 檢查。
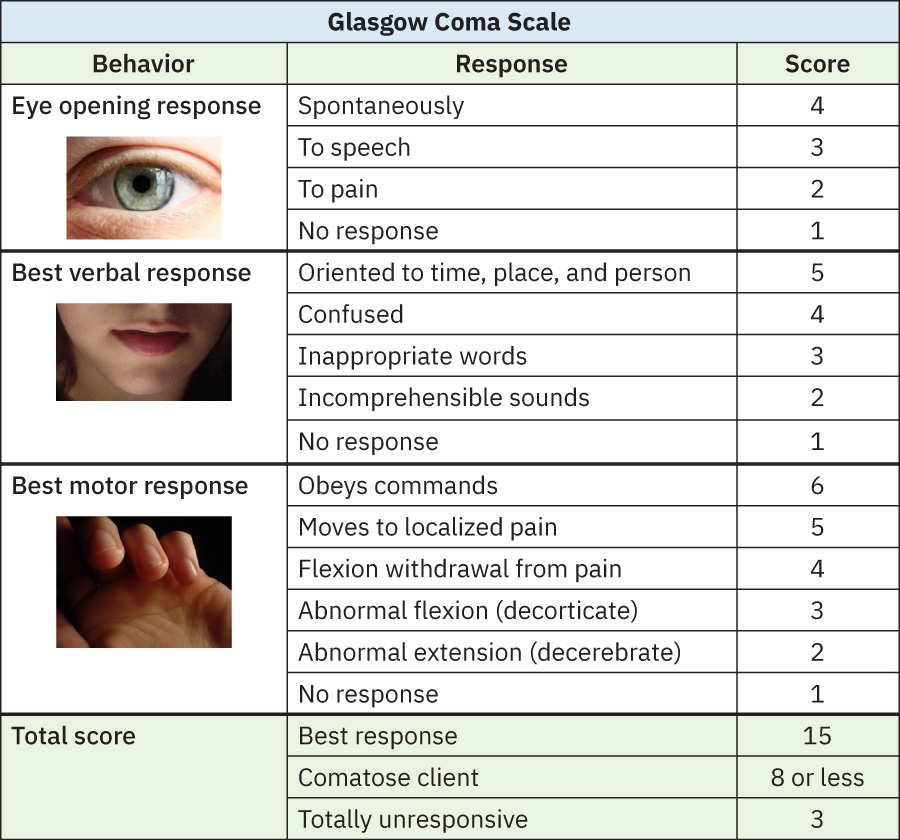 Illustration reference: OpenStax Clinical Nursing Skills Ch.26.2.
Illustration reference: OpenStax Clinical Nursing Skills Ch.26.2.
- 在 CN III/IV/VI 篩檢中,核對直接與間接對光收縮,並將不對稱或遲鈍反應記錄為異常線索。
- 對 CN V 評估時,測試前額/臉頰/下顎輕觸覺(閉眼),並於咬牙時觸診顳肌/咬肌收縮及開閉口對稱性以測運動功能。
- 在昏迷病人評估情境中,若流程要求進階 CN V 篩檢,可納入監督下角膜反射檢查(棉絮刺激眨眼反應)。
- 對 CN VII 篩檢,評估微笑、露齒、雙眼閉合、鼓腮、皺眉與抬眉任務中的臉部對稱與肌力。
- 必要時納入味覺篩檢(如閉眼下分側給予鹹/甜/酸刺激),並記錄正確辨識與左右差異。
- 對 CN VIII 床邊聽力篩檢,採對側遮蔽並分別測試雙耳,使用低音量字母-數字耳語序列;記錄重複表現與通過/未通過趨勢。
- 為保持耳語篩檢一致性,可將 6 個字母-數字項目中正確複述至少 3 個視為實務通過閾值。
- 對 CN IX 聚焦篩檢,病人發「Ah」時評估軟顎與懸雍垂中線對稱,並記錄不對稱抬升或偏斜。
- 對 CN X 聚焦篩檢,評估咽反射(刺激咽後壁)與吞嚥協調,同時監測誤吸風險線索。
- 對 CN XI 篩檢,測試胸鎖乳突肌與斜方肌在抗阻轉頭、前推頭部、聳肩與肩後縮任務中的肌力;評估不對稱或垂肩。
- 對 CN XII 篩檢,評估伸舌是否偏離中線/單側無力,並用舌抵臉頰抗阻檢測局灶運動缺損。
- 解讀時使用 CN 預期與非預期映射:CN I 嗅覺喪失;CN II 視敏度/視野缺損;CN IV/VI 注視受限合併複視/眼瞼下垂;CN VII 臉部不對稱或味覺喪失;CN IX/X 咽反射消失或吞嚥困難/語言改變;CN XI 轉肩無力;CN XII 舌偏離中線。
- 瞳孔測試時比較雙側瞳孔對稱與反應(常見約 2-5 mm 範圍);將瞳孔不等大、反應遲緩或眼震視為需結合升級脈絡之異常線索。
- 透過近遠目標切換檢查調節/集合,並確認預期近距縮瞳與遠距散瞳。
- 訪談中評估記憶與情緒(如激動、憤怒、憂鬱、欣快)及情感是否符合情境。
- 以臉/頸對稱左右比較評估腦神經功能;適當時可合併相關測試(如 CN III/IV/VI 眼球運動評估)。
- 以抗阻測試評估上下肢肌力與對稱性。
- 使用雙側床邊肌力操作(雙手同時握力、前臂抗阻拉、坐姿下肢抗拉、髖屈抗阻抬腿、踝背屈/蹠屈抗阻),並記錄左右不對稱。
- 對優勢側輕微肌力優勢的解讀應謹慎;若不對稱明顯失衡或進行性惡化應升級。
- 閉眼並採中性提示評估感覺功能;必要時測試主要肢體區域與軀幹之輕觸覺與銳鈍覺分辨。
- 皮節篩檢時,常規檢查先測具代表性遠端皮膚區域,不必逐一覆蓋全部表面;若有麻木、無力或局灶缺損再擴展至聚焦皮節定位。
- 若輕觸覺未檢出且需進階評估,依流程升級至監督下較高強度感覺檢查(如冷刺激或針刺法)。
- 在肩、肘、腕、髖、膝與踝以 1-5 級評定肌力;透過被動關節活動度評估肌張力並辨識低張與高張。
- 觀察不自主運動發現(抽動、顫抖、肌陣攣),並記錄運動對稱性/協調性。
- 以步態/姿勢篩檢與聚焦協調測試(指鼻、跟膝脛、快速輪替手動作)評估小腦功能。
- 小腦步態篩檢中,評估 10 英尺行走與轉身返回、跟趾步、踮腳步與腳跟步;異常線索包含拖步、步態僵硬、平衡喪失或擺臂不協調。
- 評估旋前漂移以偵測細微上肢無力:閉眼、雙臂平舉與肩同高、掌心向上維持 20-30 秒;旋前或下垂屬異常。
- 步態協調篩檢中納入短距離行走加轉身返回、跟趾步、踮腳步與腳跟步;記錄拖步、僵硬動作、擺臂不對稱或失衡。
- 指鼻試驗時,讓病人雙臂伸展,依指示閉眼,交替用左右手指碰觸鼻尖後回到伸展位;記錄過衝、顫抖或單側主導之測距不準。
- 跟膝脛試驗時,病人仰臥,令各側腳跟沿對側膝至踝作直線平順滑行;腳跟脫軌或軌跡不規則為異常。
- 適當時執行 Romberg 試驗(雙腳併攏、閉眼),並密切保護預防跌倒;明顯搖晃或平衡喪失為異常發現。
- 在常規 RN 神經檢查中,聽診通常有限;若進階評估辨識頸動脈雜音,應視為潛在腦血流警示線索。
- 將反射發現(如深腱反射與 Babinski 型態)與整體神經脈絡及醫療提供者回報檢查結果相關聯。
- 正確使用反射檢查脈絡:常規成人 RN 神經檢查可能不含完整腱反射面板,但專科或進階評估常會納入。
- 若有評估深腱反射,使用標準 0-4+ 分級(
2+為預期):0缺失、1+低反應、3+高反應無陣攣、4+高反應伴陣攣;確認弱/缺失反射前應在放鬆後複測。 - 需定位細節時,以節段映射反射:肱橈肌(C5-C6)、肱三頭肌(C6-C7)、髕腱(L2-L4)與足底/Babinski 路徑(L5-S1 情境)。
- 依年齡脈絡解讀 Babinski:約 2 歲以下兒童可見伸展反應屬預期;較大兒童/成人持續伸展反應則屬異常。
- 透過立體覺評估皮質感覺處理:閉眼時分別於雙手放置熟悉物件並請病人辨識。
- 當需要皮質感覺細節時,加入圖形覺:在掌心描繪數字或字母並請病人閉眼辨識。
- 評估神經疾病相關心理社會反應與因應能力,因焦慮、角色中斷與功能喪失會改變依從與安全。
- 進行語言/溝通測試前,確認基線感覺支持(如助聽器或眼鏡),以避免失語假陽性。
- 解讀時套用生命週期脈絡:兒科跌倒/頭部傷害易感,以及高齡者基線萎縮、血管變化與神經認知退化風險。
- 對嬰幼兒,考量發育解剖與安全(如前囟約 12-18 個月閉合、後囟約 2-3 個月閉合、體溫調節未成熟、較高頭部傷害易感性,以及與動作發展相關跌倒風險)。
- 在新生兒中納入年齡預期原始反射檢查,並於嬰兒期確認其預期消退時窗。
- 對高齡者,應在預期老化改變脈絡下解讀發現(萎縮、血管化下降、神經傳導物質下降、缺血性白質負擔增加),但對偏離基線的急性變化仍應升級。
- 對高齡者,也需考量預期感覺變化(近距聚焦下降、瞳孔縮小/水晶體改變、聽力下降,以及味覺-嗅覺-觸覺減弱),但對突發變化在證實前仍應視為異常。
- 對高齡者,亦需考量運動老化型態(肌量/速度下降、本體感覺下降、骨關節炎負擔與藥物相關頭暈),以區分預期變慢與急性神經惡化。
- 於臨床有指徵時納入促因篩檢實驗室(如 CBC、營養相關指標、BMP/電解質/血糖、ABG、毒理與感染培養)。
護理措施
- 對 BEFAST 陽性發現或突發局灶神經變化啟動緊急反應。
- 一致使用 NIHSS/BEFAST 式中風篩檢提示,並將陽性發現視為時間關鍵事件。
- 依醫囑間隔執行重複聚焦神經檢查,並即時溝通趨勢變化。
- 透過防跌倒、防誤吸與溝通支持策略降低受傷風險。
- 對神經缺損執行環境導向傷害預防(如雜物控制、呼叫鈴可及、監督步行,以及依風險等級安排警報/協助策略)。
- 清楚記錄使用的評估工具、基線發現與後續趨勢變化,使進展或恢復可隨時間可靠比較。
時間敏感神經惡化
新發單側無力、語言改變或意識下降可提示快速進展之 中風 或顱內病變。
藥理學
| 藥物類別 | 範例 | 關鍵護理考量 |
|---|---|---|
| anticonvulsants | Levetiracetam 類情境 | 監測突破性發作事件與發作後恢復趨勢。 |
| thrombolytics | 急性缺血性中風情境 | 需嚴格時間窗與神經監測流程。 |
臨床判斷應用
臨床情境
一位病人在常規評估中回報突發頭暈,並出現臉部不對稱與新發口齒不清。
- 辨識線索:急性局灶缺損與溝通改變。
- 分析線索:此發現高度疑似腦血管事件。
- 優先假設:立即啟動中風路徑為最高優先。
- 產生解決方案:啟動緊急升級並取得聚焦神經基線紀錄。
- 採取行動:依流程啟動快速反應並持續高頻再評估。
- 評估結果:治療時間最小化,神經惡化風險下降。
相關概念
- 神經系統 - 檢查解讀所需的核心解剖與功能脈絡。
- 神經肌肉診斷檢測 - 床邊篩檢後的客觀檢測路徑。
- 神經診斷檢測與護理考量 - 神經影像、CSF、電生理與處置護理準備框架。
- 協助感覺缺損病人 - 持續性感覺缺損的安全調適。
- 記錄與通報資料 - 以趨勢為基礎的神經紀錄可支持安全升級。
自我檢核
- 哪些神經發現應觸發基於 BEFAST 的立即升級?
- 為何在腦神經與運動測試中,雙側比較至關重要?
- 連續再評估如何提升疑似神經惡化的病人安全?