周邊血管系統與功能不全模式
重點整理
- 周邊血管系統包括動脈、靜脈、小動脈、小靜脈與微血管網絡,負責維持組織灌流。
- 周邊血管系統透過分配氧氣/營養並清除代謝廢物,支持全身恆定。
- 動脈硬化(arteriosclerosis)指動脈壁增厚與僵硬;動脈粥樣硬化(atherosclerosis)指動脈壁內發炎性斑塊(常富含 LDL)堆積。
- 動脈功能不全與靜脈功能不全在疼痛、皮膚、脈搏與水腫模式上有明顯差異。
- 間歇性跛行是周邊動脈疾病(PAD)關鍵線索,應觸發聚焦血管追蹤。
- 急性肢體灌流下降可用 6P 篩查:pain、paralysis、paresthesia、pulselessness、pallor、poikilothermia。
- 持續缺血的 PAD 可進展為難癒合傷口、截肢風險,並增加心肌梗塞與 中風 風險。
- 慢性靜脈功能不全反映下肢靜脈回流無效,常見依賴性鬱積並在一天中逐漸惡化。
- 靜脈功能不全負擔在高齡者、肥胖族群與女性中較高。
- PAD 負擔在全球偏高,且隨年齡上升、吸菸暴露、糖尿病與共病心血管疾病而增加。
病理生理
周邊血管向組織分配氧、營養、激素與體溫調節能力,並將去氧血與代謝廢物回流至中心循環。血流動力學取決於血管張力、瓣膜功能與壓力梯度。
體循環血流遵循有序路徑:aorta → arteries → arterioles → capillaries → venules → veins。此序列有助床邊判斷灌流喪失或靜脈回流失敗最可能發生位置。
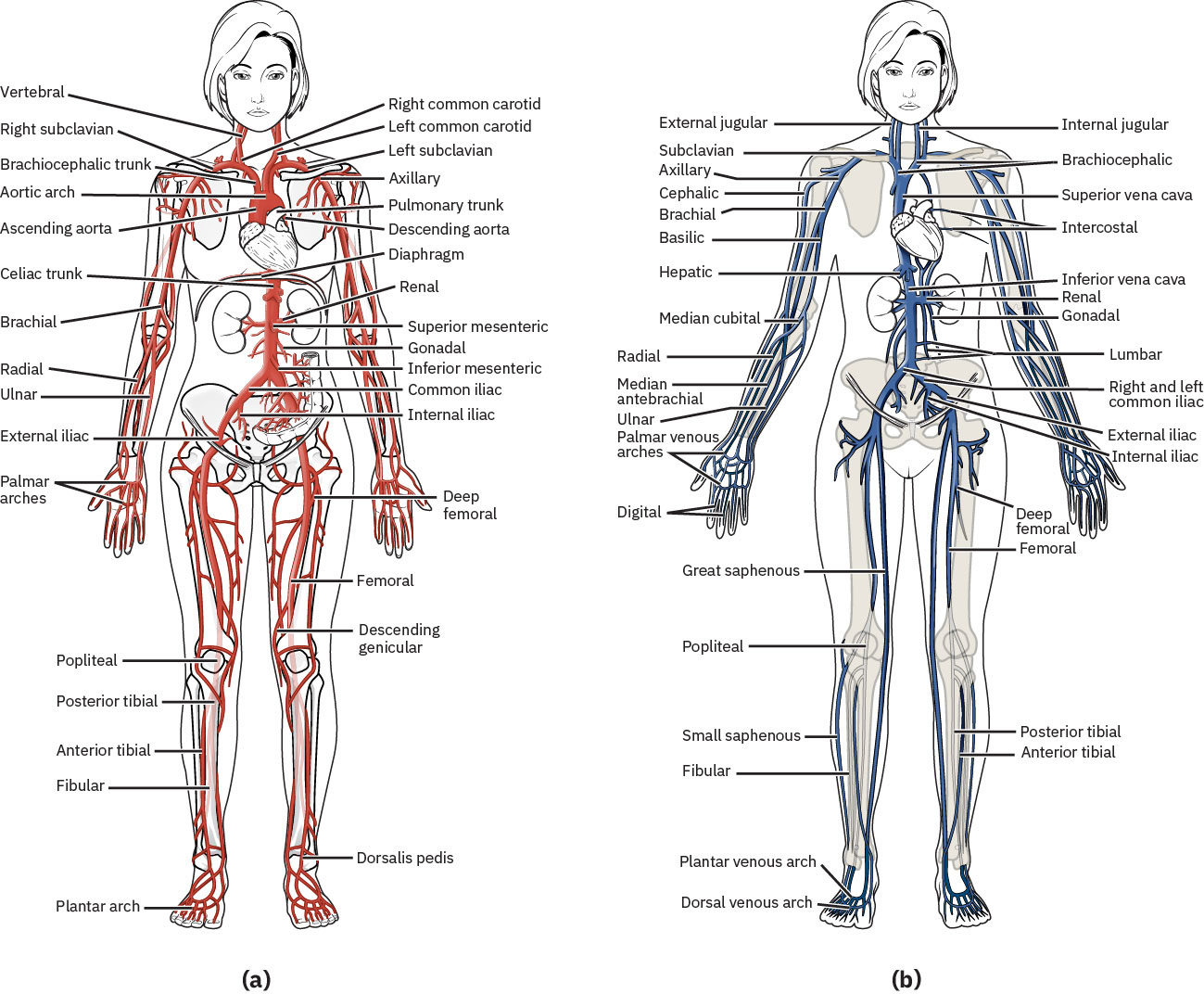 Illustration reference: OpenStax Clinical Nursing Skills Ch.24.2.
Illustration reference: OpenStax Clinical Nursing Skills Ch.24.2.
周邊動脈疾病(PAD)最常影響下肢動脈,進行性動脈粥樣硬化狹窄會在活動時降低含氧血供,並可進展為缺血性組織損傷。 頸動脈狹窄是高產值阻塞性血管模式,因腦低灌流與栓塞風險會提高中風機率;臨床顯著頸動脈狹窄也是更廣泛全身動脈疾病標記。 60 歲以上男性與女性都會受 PAD 影響;若合併 CAD、主動脈病變或頸動脈病變,應提高對周邊動脈受累的警覺。
阻塞性過程(如斑塊或血栓)與功能性失調(異常血管收縮或舒張)都會降低有效灌流並造成缺血性損傷。動脈硬化與動脈粥樣硬化常共存;動脈僵硬降低血管適應性,斑塊進展進一步縮小管腔並惡化血流。 辨識頸動脈病變時,在風險分層與追蹤規劃中應同時考量主動脈與腎動脈共病負擔。
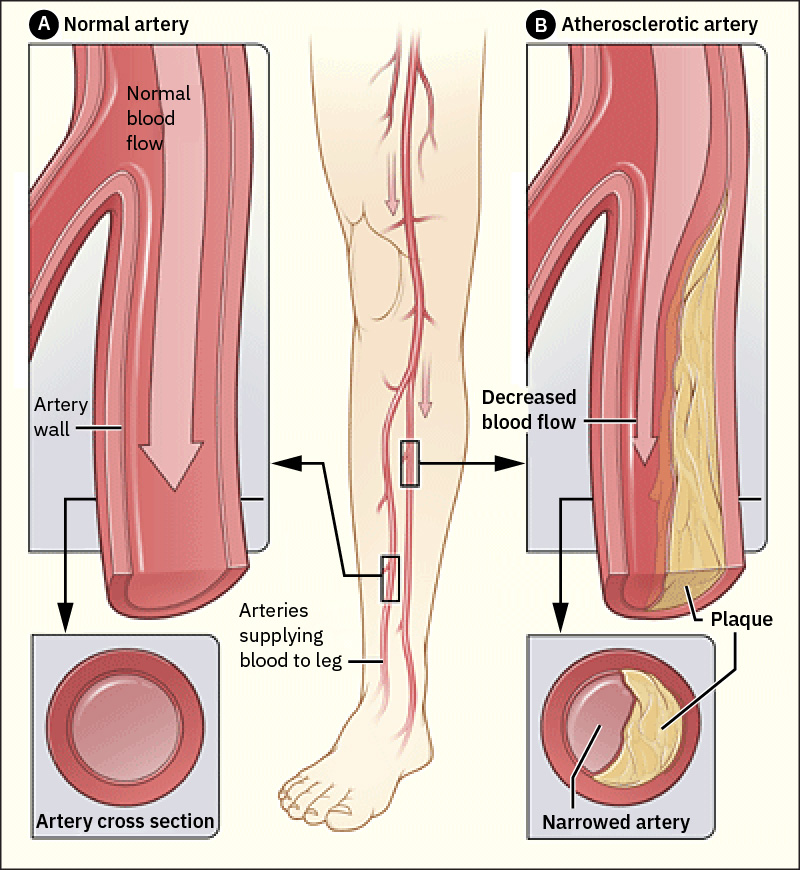 Illustration reference: OpenStax Clinical Nursing Skills Ch.24.2.
Illustration reference: OpenStax Clinical Nursing Skills Ch.24.2.
周邊血管功能失調也會影響其他照護領域,包括傷口癒合軌跡、周手術期風險與慢性病管理計畫。
動脈是平滑肌與彈性結構血管,於收縮期擴張、舒張期回彈;此壓力波傳遞即為可觸及的周邊脈搏。除氧輸送外,動脈亦支持營養/激素遞送與體溫調節。
小動脈是主要阻力位點,受交感訊號與血管活性介質嚴密調控。兒茶酚胺作用與循環/局部介質(如 angiotensin II 與 prostaglandins)會改變小動脈直徑,進而影響組織灌流分配。
靜脈是薄壁、低壓、高容量血管,依賴骨骼肌收縮與呼吸壓力變化把血液送回心臟。靜脈腔內瓣膜有助維持單向前流並限制逆向鬱積。 當瓣膜功能下降,靜脈逆流可導致下肢逆向鬱積,並加速慢性靜脈功能不全症狀進展。
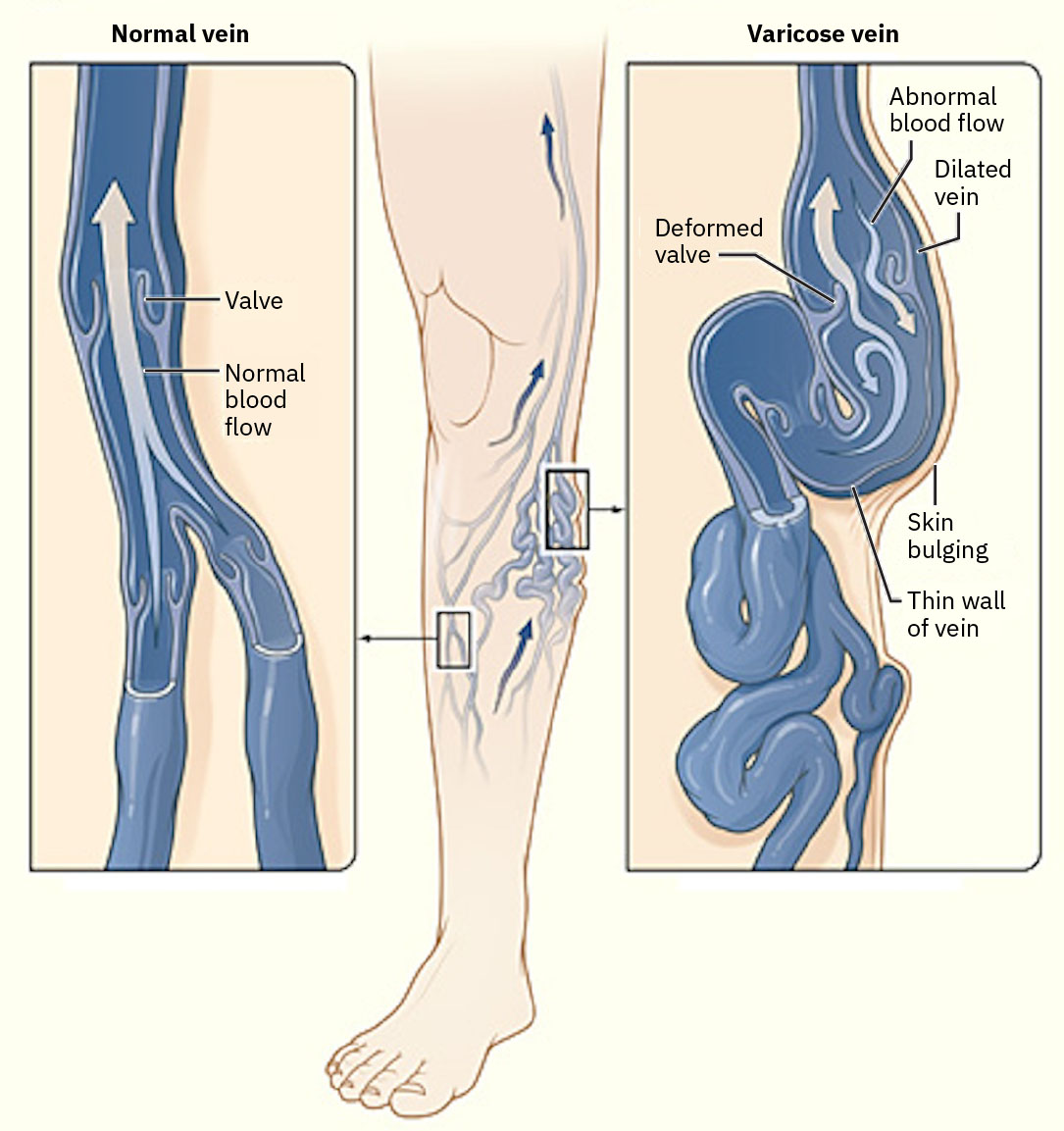 Illustration reference: OpenStax Medical-Surgical Nursing Ch.12.7.
Illustration reference: OpenStax Medical-Surgical Nursing Ch.12.7.
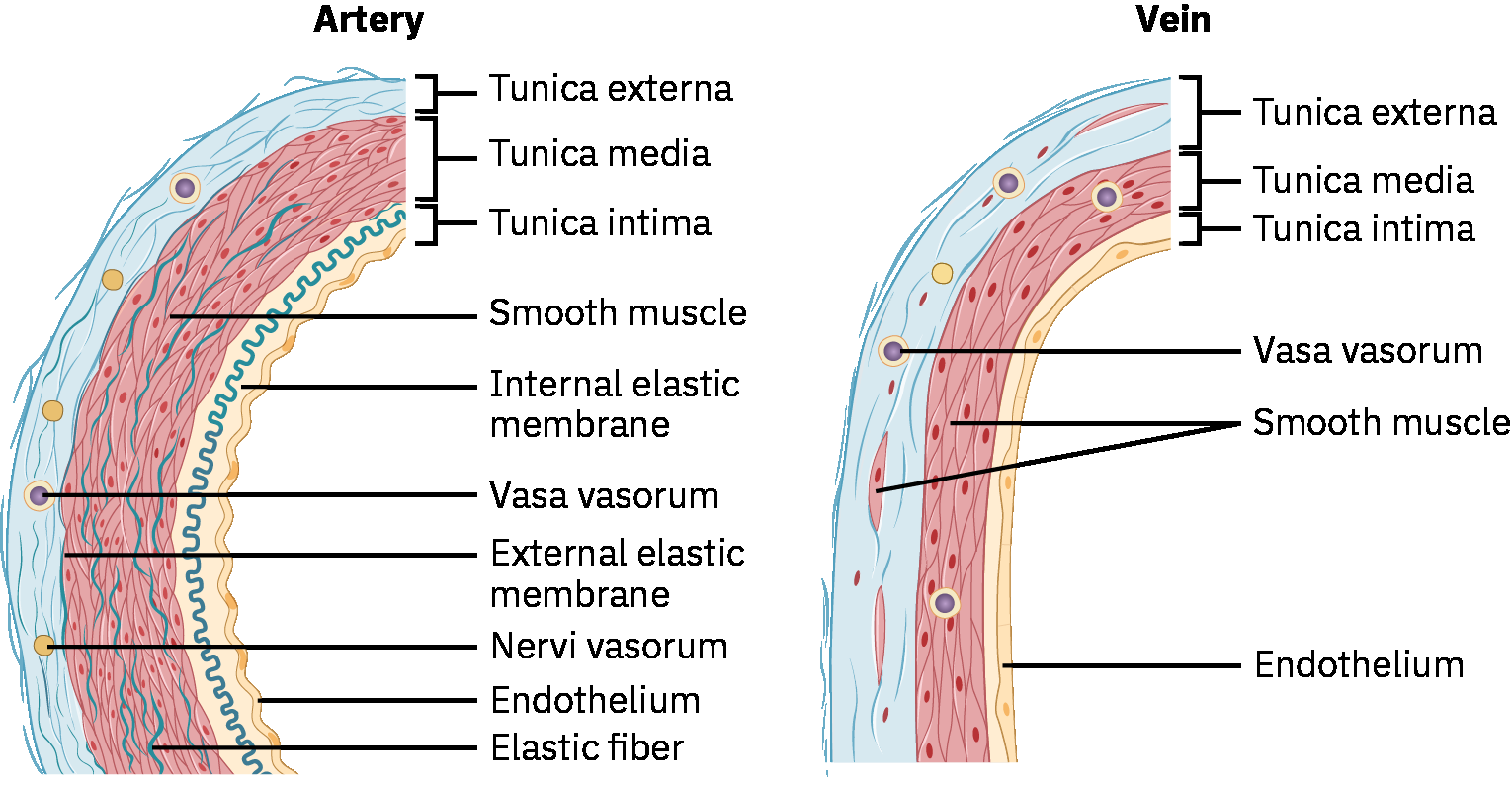 Illustration reference: OpenStax Pharmacology Ch.18.1.
Illustration reference: OpenStax Pharmacology Ch.18.1.
小靜脈提供微血管交換向靜脈回流的過渡。後微血管小靜脈對發炎高度反應,於發炎或感染反應中允許血漿蛋白與白血球外移。
肺循環是一般含氧模式的重要例外:肺動脈將去氧血送至肺,肺靜脈將含氧血回流至心臟。
分類
- 血管類別: 動脈/小動脈負責前向含氧血流、微血管負責交換、小靜脈/靜脈負責回流。
- 疾病類別: 阻塞性血管疾病與功能性血管疾病。
- 功能不全模式類別: 動脈功能不全與靜脈功能不全。
- 常見阻塞性範例: 動脈粥樣硬化、Buerger disease、頸動脈疾病、DVT 與淋巴水腫相關流出受阻模式。
- 常見功能性範例: 慢性靜脈功能不全、雷諾現象與靜脈曲張。
- 常見周邊評估疾病群: 靜脈鬱積性皮膚炎、血管炎、PAD 與動靜脈混合性功能不全。
護理評估
NCLEX 重點
比較雙側下肢發現並追蹤活動相關疼痛模式,而非依賴單一孤立線索。
- 評估活動時小腿/大腿/臀部疼痛且休息可緩解(間歇性跛行模式)。
- 評估溫度、顏色、水腫分布、皮膚質地與潰瘍位置模式。
- 評估更廣泛周邊異常群聚,包括水腫、類蜂窩性改變、溫度不對稱、顏色變化、脈搏下降與潰瘍。
- 若周邊發現合併全身發炎症狀(疲倦、發燒、廣泛痠痛、食慾/體重下降),考慮血管炎模式升級。
- 評估周邊脈搏品質與對稱性,重點關注單側脈搏減弱。
- 以 6P 評估急性重度缺血,出現時快速升級處置。
- 對新發活動後單側小腿/大腿/臀部疼痛且休息可緩解者,視為跛行型缺血並隨時間追蹤嚴重度/起始距離。
- 釐清活動腿痛是間歇且休息可緩解,或是休息時持續,因進展為靜息痛提示缺血惡化。
- 評估風險因子,如吸菸史、高血壓、血脂異常、全身發炎、高齡、糖尿病、既往動脈損傷/創傷與活動受限。
- 納入生活型態篩檢:菸草暴露、飽和脂肪主導飲食與身體活動不足,因這些因子會加速斑塊介導血管進展。
- 評估靜脈功能不全促發因子,如既往 DVT、靜脈曲張、肥胖、妊娠史及久坐或久站暴露。
- 評估灌流下降的跨系統表現,包括心絞痛、TIA/中風樣症狀、尿量減少、傷口癒合延遲與視力改變。
- 評估營養性皮膚改變,如下肢毛髮減少、指甲脆弱或增厚與難癒合足趾/足部潰瘍。
- 評估動脈功能不全發現,包括皮溫偏冷、蒼白、活動痛與缺血性潰瘍模式;密切監測黑色壞死組織作為肢體威脅線索。
- 評估動脈皮膚顏色模式變化(抬高時蒼白、下垂時暗紅)與微血管再充填延遲超過三秒。
- 評估靜脈模式發現,包括踝部/小腿漸進水腫、腿部沉重或酸痛、搔癢、皮膚暗沉/色素改變、棕色鬱積性增厚、乾燥或鱗屑質地、淺表靜脈扭曲及重症時滲出性靜脈潰瘍。
- 靜脈功能不全不適常於久站加重,休息/抬高可緩解;症狀分流應納入此姿勢模式。
- 在慢性靜脈疾病中,記錄指甲改變(如增厚、變色或甲床隆起)並與皮膚/毛髮發現一併呈現。
- 區分溫度模式:下肢冰冷濕黏支持動脈功能不全;踝部溫暖合併水腫支持靜脈功能不全。
- 區分潰瘍模式:動脈潰瘍常疼痛、位於遠端(趾/足)、圓形光滑、以乾燥或黑痂為主且伴脈搏減弱/消失;靜脈潰瘍常位於內踝/小腿下段、不規則伴滲液/腐肉且伴水腫與脈搏保留。
- 在小腿潰瘍分流中注意位置線索:靜脈潰瘍常聚集於內側小腿/踝部「gaiter area」,而動脈潰瘍多見於足趾/踝部壓力點。
- 靜脈鬱積性潰瘍常見於內側或外側遠端小腿區,可為淺表、不規則、創周棕黃病灶且疼痛輕微。
- 靜脈潰瘍床周黃色組織可提示壞死/腐肉負荷,應納入傷口狀態紀錄追蹤。
- 盡可能將疼痛位置映射至可能動脈分布(如大腿/臀部對應主動脈髂動脈分布、小腿對應股膕分布、足部對應脛腓分布)。
- 將水腫視為徵象而非獨立診斷;不對稱單側水腫應警覺局部靜脈血栓。
診斷檢查線索
- 在整體動脈粥樣硬化風險解讀中,檢視血脂與發炎指標(如 C-reactive protein)。
- 預期以多普勒超音波辨識受影響肢體動脈狹窄與血流下降。
- 預期分段壓力測量,透過比較大腿、小腿與踝部壓力定位動脈狹窄。
- 預期 ankle-brachial index(ABI)檢查;較低 ABI 值支持下肢動脈灌流下降。
- 運動 ABI 流程可比較靜息與分級跑步機步行後手臂-下肢壓力;活動後壓力下降且伴跛行症狀支持血流受限診斷。
- 疑似頸動脈血流受限時,預期頸動脈超音波。
- 在頸動脈病變路徑中,若雙工速度發現狹窄大於約 50%,常觸發藥物或處置治療規劃。
- 頸動脈狹窄小於約 50%通常採醫療監測,較高等級病變則評估是否適合血運重建。
- 當需評估冠脈斑塊負擔/狹窄,預期冠狀動脈攝影或冠狀動脈 CT 攝影。
- 預期靜脈多普勒/超音波血流檢查評估靜脈方向性與逆流模式;若需更精細定位受限靜脈段,預期以顯影靜脈攝影評估。
- 預期 ABI 流程比較肱動脈壓力與足背/脛後踝部壓力;準確性取決於正確袖帶/探頭技術。
- 為疾病負擔分層,追蹤血脂升高與 hemoglobin A1C 趨勢,因高血脂與糖尿病負擔常與 PAD/PVD 進展共存。
護理措施
- 對急性缺血或血栓栓塞疑慮徵象立即升級。
- 強化風險因子修正,包括戒菸、活動進階與追蹤依從。
- 在進階血管疾病中,依醫囑使用結構化次級預防目標(例如 LDL 低於約 70 mg/dL、A1C 低於約 7%、血壓趨勢受控)。
- 教導處方步行治療進階(走到疼痛閾值、休息、再繼續)以支持側枝循環發展。
- 協調醫囑血管診斷檢查與症狀進展結構化複評。
- 強化護心營養、血壓控制、血脂管理、體重優化與糖尿病血糖控制。
- 教導個案哪些新發或惡化症狀需立即通知醫療人員。
- 教導肢體保護策略:避免緊束衣物與翹腿;依灌流與水腫狀態指導下肢擺位(包括支持動脈灌流的下垂位,以及在水腫/灌流問題並存時避免抬高超過心臟)。
- 強化每日足部與皮膚檢查,並及時回報損傷或難癒合破損。
- 血運重建術後監測手術部位完整性與遠端脈搏;若灌流下降、懷疑旁路受損或旁路破裂,立即回報。
- 在頸動脈病變路徑中,CEA 適應條件常含症狀性狹窄約 50%-99%,及部分無症狀重度狹窄約 70%-99%(依血管團隊標準)。
- 強化靜脈回流策略:持續穿戴合適分級壓力襪、規律抬腿高於心臟、小腿肌肉活化訓練與避免長期不動。
- 疑似動脈潰瘍模式時,在 ABI 或同等灌流檢查確認安全動脈流入前,避免加壓。
- 對慢性靜脈功能不全,指導頻繁變換姿勢與避免久站;腫脹惡化時,強化枕頭抬腿與補水以降低鬱積風險。
- 當保守症狀控制不足,協調靜脈處置評估(例如硬化治療或靜脈結紮/剝除)。
- 對保守治療仍疼痛的靜脈曲張疾病,升級轉介傷口照護或血管專科,並依團隊計畫討論處置選項(例如靜脈剝除)。
- 對靜脈鬱積性皮膚炎模式,強化抬腿、漸進肌肉活化與醫囑靜態/壓力襪加壓計畫,同時區分慢性鬱積改變與急性細菌性蜂窩組織炎。
- 對 PAD 模式,強化監督式運動進階、戒菸、血脂/風險因子控制、傷口照護依從與常規足部檢查。
- 在有症狀跛行階段,按個體耐受調整步行節奏,避免長時間過度負荷,同時維持結構化步行計畫目標。
- 對動脈潰瘍照護,協調醫囑敷料與清創路徑,並監測感染進展。
- 在混合動靜脈功能不全中,採 ABI 導向規劃,密切監測傷口感染,並依醫囑協調血運重建/傷口專科路徑。
- 對藥物控制不佳的重度動脈功能不全,預期血管攝影並可能轉介腔內修補或動脈旁路。
肢體威脅性進展
未治療的進行性功能不全可導致危重缺血、組織壞死、清創/截肢需求與肢體功能喪失。
藥理學
| 藥物類別 | 範例 | 關鍵護理考量 |
|---|---|---|
| [coronary-artery-disease] | Statin 治療情境 | 降低 LDL 負荷並減少斑塊進展風險。 |
| [antiplatelets] | Aspirin 類治療情境 | 降低動脈粥樣硬化性動脈疾病中的血栓風險。 |
| [antihypertensives] | 血壓控制情境 | 降低動脈應力與下游缺血併發症。 |
| [anticoagulants] | 抗凝治療情境 | 執行重點出血監測並追蹤灌流變化。 |
| 血管擴張藥 | 血管擴張治療情境 | 依灌流趨勢監測血壓反應與症狀緩解。 |
| 膽固醇吸收抑制劑 | Ezetimibe 類情境 | LDL 目標未達成時支持額外降脂。 |
| 溶栓治療 | 急性肢體血栓情境 | 保留於急性阻塞流程,並密切監測出血與灌流。 |
臨床判斷應用
臨床情境
一位個案回報短距離步行後出現小腿痙攣,休息可緩解;右足脈搏較左側弱且較冷。
- 辨識線索: 活動相關單側疼痛合併脈搏與溫度不對稱。
- 分析線索: 模式符合周邊動脈功能不全。
- 確定優先假設: 立即優先是防止進展至危重缺血。
- 提出解決方案: 啟動聚焦血管追蹤並強化風險降低計畫。
- 採取行動: 升級回報發現並清楚記錄雙側比較。
- 評估結果: 診斷檢查與治療計畫無延遲啟動,症狀未進展至危重肢體缺血。
相關概念
- 心血管系統 - 中央心臟功能與周邊血流緊密相連。
- 皮膚與組織完整性受損 - 連結灌流模式發現與組織損傷及癒合後果。
- 高血壓評估與管理 - 慢性壓力負擔與血管損傷進展常有重疊。
- 微血管過濾 - 微血管交換決定組織層級輸送與清除。
- 體液容積過多(高血容量) - 容量狀態影響水腫負荷與血管發現。
- 心血管與周邊血管護理評估 - 床邊照護的評估順序與升級閾值。
自我檢核
- 床邊評估中,哪些特徵最能區分動脈與靜脈功能不全?
- 為什麼周邊血管評估必須進行雙側脈搏與皮膚比較?
- 間歇性跛行症狀何時應觸發緊急追蹤升級?