脊髓损伤
要点
- 脊髓损伤可导致损伤平面以下感觉、运动和自主神经功能暂时或永久丧失。
- 主要病因包括机动车事故和严重跌倒;损伤平面越高,致残程度越重。
- 高位颈髓损伤可导致四肢瘫及危及生命的 呼吸衰竭。
- SCI 根据损伤平面以下是否保留传导分为完全性与不完全性。
- 长期结局取决于早期稳定处理和积极并发症预防。
病理生理
SCI 可由脊髓直接创伤或周围椎体损伤、出血与肿胀导致的继发损害引起。神经功能缺损可立即出现,也可随水肿和出血加重组织损伤而进展。
损伤平面高度强烈预测严重程度:平面越高,受累身体分布越广。颈髓水平损伤可损害膈肌功能和呼吸。 非创伤性病因(如恶性肿瘤脊柱受累)也可造成脊髓压迫,若减压延迟可出现永久功能缺损。
皮节定位在临床上很重要,因为每条脊神经支配特定皮肤区域;因此节段水平损伤可在面部以下大部分身体区域形成模式化感觉缺损。
分类
- 按神经功能完整性:
- 不完全性损伤:损伤平面以下仍有残余感觉或运动传导。
- 完全性损伤:损伤平面以下无保留传导。
- 按损伤平面效应:
- 高位损伤:四肢瘫与呼吸受损风险更高。
- 低位损伤:更常见截瘫模式。
- 按脊髓综合征模式(不完全性损伤亚型):
- Brown-Sequard 综合征:半侧脊髓损伤模式,同侧运动无力及本体觉/轻触觉缺失,并伴对侧痛温觉缺失。
- 中央脊髓综合征:常见于颈部过伸损伤模式,上肢运动/感觉缺损相对更重,并可伴膀胱功能障碍。
- 前脊髓综合征:常见于过屈/骨折或急性椎间盘突出模式,损伤平面以下运动与痛温觉缺失,而轻触觉/振动觉/位置觉相对保留。
- 后脊髓综合征:后索通路损伤(如压迫性/血管性或脱髓鞘背景),伴本体觉-振动觉缺失、感觉性共济失调和协调运动受损。
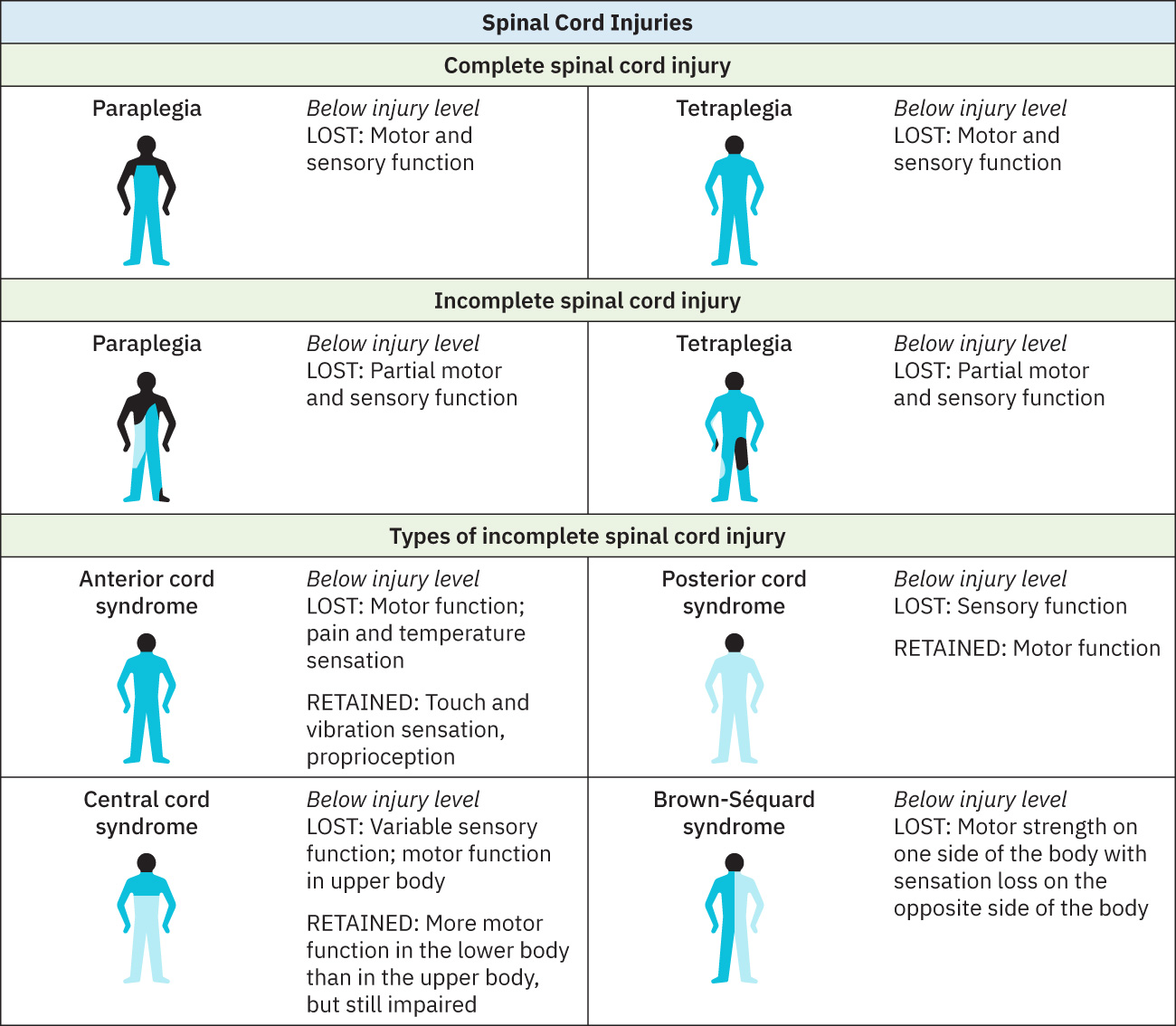 Illustration reference: OpenStax Clinical Nursing Skills Ch.26.3.
Illustration reference: OpenStax Clinical Nursing Skills Ch.26.3.
护理评估
NCLEX 重点
在急性 SCI 中,应优先处理气道/呼吸、循环和进行性神经功能缺损。
- 评估损伤机制与风险因素(高冲击创伤、跌倒、酒精使用、缺乏防护装备)。
- 评估感觉/运动缺失的分布与进展。
- 评估呼吸受损风险,尤其是颈髓水平损伤。
- 在伤后早期评估血流动力学不稳定和休克模式。
- 评估进展性并发症:自主神经功能紊乱、DVT 风险、压伤、肠/膀胱功能障碍及情绪变化。
- 评估瘫痪模式后果,包括不自主痉挛、反射亢进、性功能障碍及肠/膀胱控制改变。
- 不要假设瘫痪肢体必然无痛觉;运动丧失可与感觉通路保留并存。
诊断与监测资料
- 磁共振成像(MRI):评估脊髓/软组织和韧带损伤、压迫、炎症及出血背景。
- 计算机断层扫描(CT):识别 骨折、出血和椎管狭窄。
- X 线:筛查椎体排列和骨折。
护理干预
- 支持气道和通气需求;高位颈髓损伤可能需要暂时或永久通气支持。
- 对需减压或稳定手术的来访者提供围手术期照护支持。
- 协助执行医嘱牵引与固定路径以维持脊柱对线。
- 实施误吸预防和 肺炎 预防措施。
- 结合医嘱抗凝背景和加压策略预防循环并发症。
- 通过频繁翻身(制动来访者通常每 1-2 小时)预防压伤。
- 按医嘱实施肠/膀胱管理计划,包括导尿和排便程序支持。
- 在跨学科协作下监测和处理痉挛、神经源性疼痛及功能下降。
- 在体位调整和操作期间,即使无运动也应进行疼痛安全沟通和镇痛规划。
- 对疑似 自主神经反射异常 患者,在启动诱因导向处理时采取直立/坐位。
- 协调综合康复以促进功能恢复、心理社会适应和生活质量优化。
多系统恶化风险
若缺乏前瞻性预防组合措施,呼吸、循环、皮肤和自主神经并发症可迅速升级。
药理学
| 药物类别 | 示例 | 关键护理注意事项 |
|---|---|---|
| 预防性抗凝治疗(情境) | 按流程执行 | 在严重制动状态下可降低静脉血栓栓塞风险。 |
| 抗炎与消肿治疗方案 | 按指征选择 NSAID 与糖皮质激素路径 | 在部分照护路径中可减轻疼痛/肿胀负担。 |
| 痉挛控制方案 | tizanidine、diazepam | 可减轻疼痛性痉挛负担;监测镇静和呼吸安全。 |
| 情绪-疼痛调节药物 | SNRI 方案 | 在部分慢性病程中可支持并发疼痛与抑郁症状负担。 |
| 肠道方案用药(情境) | 泻药流程 | 支持神经源性肠道程序和并发症预防。 |
| 疼痛管理方案(情境) | 多模式方案 | 神经源性和肌骨疼痛负担通常需要多模式管理。 |
临床判断应用
临床情景
一名颈髓损伤患者出现咳嗽无力、分泌物增多和新发血压不稳定。
- 识别线索:高风险损伤模式中的呼吸恶化与自主神经不稳定。
- 分析线索:多系统 SCI 并发症正在同步出现。
- 确定优先假设:即时优先项是气道/通气与血流动力学稳定。
- 提出解决方案:升级呼吸支持、强化并发症预防组合措施,并复评自主神经诱因。
- 采取行动:实施紧急呼吸-循环干预并进行跨学科会诊复核。
- 评估结局:氧合与灌注稳定,同时控制继发并发症。
相关概念
- 自主神经反射异常 - 高位 SCI 中可危及生命的自主神经急症。
- 压伤分期与风险评估 - 瘫痪患者必须进行翻身和皮肤监测。
- 神经肌肉功能受损的护理优先事项 - 共享的呼吸与活动风险框架。
- 协作与环境支持下的神经肌肉照护 - 康复和照护者支持协调。
自我检查
- 完全性与不完全性 SCI 模式在功能预后上有何差异?
- 为什么颈髓 SCI 损伤对呼吸状态尤其危险?
- 哪些预防组合措施最能降低 SCI 长期发病负担?